Зуд в интимной зоне — распространенная проблема у женщин во время беременности, как на ранних, так и на поздних сроках. Этот симптом вызывает дискомфорт и может указывать на изменения в организме или развитие заболеваний. В статье рассмотрим причины зуда, его последствия и способы облегчения состояния, что поможет будущим мамам лучше понять свои ощущения и вовремя обратиться за медицинской помощью.
Эндогенные причины зуда во влагалище у беременной
Существует множество заболеваний, которые могут вызывать зуд в области половых органов у женщин. Этот дискомфорт часто связан с внутренними проблемами и различными инфекциями, включая множество заболеваний, передающихся половым путем.
Одной из распространенных причин неприятных ощущений во влагалище и зуда в области половых губ и клитора является сахарный диабет. Чем выше уровень сахара в крови, тем сильнее выражены зуд и жжение в интимной зоне. Для подтверждения или опровержения этой патологии необходимо сдать анализ крови на уровень глюкозы. Если результаты покажут повышенный уровень сахара, лечение назначает эндокринолог. Обычно уже через несколько дней после начала приема препаратов симптомы значительно уменьшаются.
Также стоит отметить, что нарушения в работе щитовидной железы могут приводить к постоянному зуду не только в области половых органов, но и по всему телу.
Во время третьего триместра беременности зуд может возникать из-за растяжения тканей половых органов, сдавливания крупных сосудов беременной маткой и нарушения кровообращения в области малого таза. В таких случаях рекомендуется больше отдыхать в горизонтальном положении с приподнятыми ногами.
Теперь давайте рассмотрим, какие патологические состояния могут вызывать зуд и жжение во время беременности.
Врачи отмечают, что зуд в интимной зоне во время беременности является распространенной проблемой, с которой сталкиваются многие женщины. Это состояние может быть вызвано различными факторами, включая гормональные изменения, повышенную чувствительность кожи и изменения в микрофлоре влагалища. Специалисты подчеркивают, что важно не игнорировать этот симптом, так как он может указывать на наличие инфекций или других заболеваний. Врачам рекомендуется проводить тщательное обследование для исключения серьезных причин зуда. Кроме того, они советуют беременным женщинам соблюдать правила личной гигиены, использовать мягкие моющие средства и избегать синтетического белья. В случае появления дискомфорта или других симптомов, таких как выделения или запах, необходимо обратиться к врачу для получения квалифицированной помощи.

Инфекции у беременных
Инфекции можно классифицировать на специфические и неспецифические.
К специфическим относятся венерические заболевания и мочеполовой туберкулез.
Неспецифические инфекции включают в себя множество представителей как грамотрицательной, так и грамположительной патогенной и условно-патогенной микрофлоры.
Заразиться инфекциями, передающимися половым путем (ИППП), можно как до зачатия, так и на любом этапе беременности. Если венерическое заболевание присутствовало до наступления беременности, существует риск возникновения осложнений. На фоне ИППП у беременной женщины (особенно в случае смешанной инфекции, когда присутствует несколько возбудителей) могут возникнуть такие неблагоприятные последствия, как:
• замершая беременность,
• аномалии развития плода,
• задержка внутриутробного развития,
• преждевременное излитие околоплодных вод,
• внутриутробное инфицирование и гибель плода,
• повышенная вероятность разрывов во время родов из-за снижения эластичности тканей.
Иногда единственным признаком половой инфекции являются зуд и жжение в интимной зоне (в области клитора, половых губ, влагалища и уретры). Выделения, как правило, наблюдаются в остром периоде. Если не провести своевременную диагностику венерического заболевания, оно может перейти в хроническую (латентную, скрытую) форму. Поэтому, если в первом триместре беременности наблюдаются зуд и другие неприятные ощущения в области половых органов, необходимо немедленно встать на учет и пройти все необходимые анализы.
Как будет проходить лечение
Схема лечения зависит от типа возбудителя. В первом триместре при наличии зуда и выделений у беременной женщины применяют местную терапию, а таблетки назначают только со второго триместра, когда уже завершилась закладка внутренних органов и систем плода.
Одновременно с женщиной лечение проходит и ее половой партнер, если у него подтверждена какая-либо венерическая инфекция.
| Причина зуда | Симптомы | Рекомендации |
|---|---|---|
| Вагинальный кандидоз (молочница) | Сильный зуд, жжение, творожистые выделения белого цвета, покраснение и отек половых губ. | Обратиться к гинекологу для диагностики и назначения противогрибковых препаратов, разрешенных при беременности. Избегать тесного синтетического белья, использовать хлопковое белье, соблюдать гигиену. |
| Бактериальный вагиноз | Зуд, жжение, выделения серовато-белого цвета с неприятным «рыбным» запахом, усиливающимся после полового акта. | Консультация гинеколога для диагностики и назначения антибиотиков, безопасных для беременных. Избегать спринцеваний, использовать мягкие средства для интимной гигиены. |
| Генитальный герпес | Зуд, жжение, появление болезненных пузырьков, которые затем лопаются, образуя язвочки. Могут быть лихорадка, увеличение лимфоузлов. | Немедленно обратиться к врачу. Назначаются противовирусные препараты. Важно сообщить врачу о наличии герпеса для планирования родов. |
| Аллергическая реакция | Зуд, покраснение, иногда сыпь. Может быть вызвано использованием новых средств интимной гигиены, стирального порошка, прокладок, синтетического белья. | Выявить и исключить аллерген. Использовать гипоаллергенные средства, хлопковое белье. При сильном зуде обратиться к врачу. |
| Холестаз беременных | Сильный зуд, особенно на ладонях и стопах, усиливающийся ночью. Может сопровождаться пожелтением кожи и склер, темной мочой, светлым калом. | Немедленно обратиться к врачу! Это серьезное состояние, требующее медицинского наблюдения и лечения. |
| Сухость влагалища | Зуд, дискомфорт, особенно во время полового акта. Может быть связано с гормональными изменениями. | Использовать увлажняющие гели или лубриканты, разрешенные при беременности. Избегать агрессивных средств для интимной гигиены. |
| Раздражение от бритья или эпиляции | Зуд, покраснение, появление мелких прыщиков. | Использовать острые лезвия, специальные средства для бритья/эпиляции. После процедуры наносить успокаивающие средства без отдушек. |
| Паразитарные инфекции (например, лобковые вши) | Сильный зуд, особенно ночью, появление мелких красных точек или укусов. | Обратиться к врачу для диагностики и назначения специальных средств для лечения. |
| Дерматит (контактный или атопический) | Зуд, покраснение, шелушение, иногда мокнутие. | Консультация дерматолога. Использование мягких, гипоаллергенных средств, избегание раздражителей. |
| Изменение pH влагалища | Легкий зуд, дискомфорт. Может быть связано с гормональными изменениями или использованием некоторых средств. | Соблюдать гигиену, использовать мягкие средства для интимной гигиены с нейтральным pH. |
Некоторые урологические заболевания
Солевой диатез
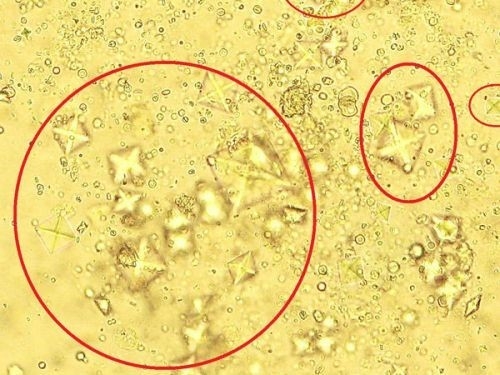
Некоторые урологические проблемы могут вызывать зуд в интимной зоне у женщин в период беременности. Одним из таких состояний является солевой диатез, при котором с мочой выделяется повышенное количество кристаллов солей. Эти кристаллы могут раздражать и повреждать чувствительную слизистую оболочку уретры.
Кроме зуда в области уретры, клитора и преддверия влагалища, женщину могут беспокоить частые позывы к мочеиспусканию. В некоторых случаях «песок» в моче можно заметить невооруженным глазом.
Основные причины возникновения этого состояния включают:
• Нарушение обменных процессов в организме беременной женщины.
• Одновременное употребление большого количества препаратов, способствующих повышенному образованию солей (например, витамины, Актовегин, Пирацетам, Рибоксин и другие).
• Наследственная предрасположенность.
• Наличие мочекаменной болезни в анамнезе.
• Неправильное питание с недостаточным потреблением жидкости.
Что делать
Рекомендуется сдать общий анализ мочи; помимо кристаллов, в моче могут быть обнаружены лейкоциты, что указывает на воспалительный процесс.
После каждого мочеиспускания следует подмываться прохладной водой, что поможет облегчить жжение и зуд.
Если нет противопоказаний (например, отеков или повышения артериального давления), целесообразно увеличить потребление жидкости до 1600 мл в день.
Важно следить за сбалансированностью питания: в рационе должны присутствовать как кислые, так и щелочные продукты. Следует избегать наваристых бульонов, субпродуктов, острых, кислых и соленых блюд, а также копченостей.
Рекомендуется принимать отвар из семян укропа по ½ стакана три раза в день натощак в течение 10 дней.
Уретрит и цистит как причина зуда у беременных
Если вас беспокоит зуд и жжение в уретре, сопровождающиеся частым мочеиспусканием, вероятнее всего, это уретрит. У женщин это состояние редко протекает изолированно и часто сочетается с циститом.
Что делать:
После анализа мочи, скорее всего, будет назначено лечение антибиотиками из группы пенициллинов, такими как Амоксиклав или Флемоксин.
На ранних сроках беременности, если воспаление и зуд выражены сильно, может быть рекомендовано введение специальных противомикробных растворов в мочевой пузырь. Эти процедуры не оказывают негативного влияния на плод, так как препараты не попадают в общий кровоток и выводятся с мочой.
Для облегчения зуда и жжения также полезны ванночки с ромашкой, корой дуба и календулой. Фитотерапия с использованием мочегонных трав поможет быстрее вывести возбудителей из организма и снизить воспаление.
Если уретрит и цистит не лечить, это может привести к осложнению в виде восходящего пиелонефрита у беременных (гестационного пиелонефрита), что потребует госпитализации.

Кандидоз
Молочница, известная в народе, часто возникает во время беременности и связана с изменениями в иммунной системе, способствующими размножению грибковой флоры.
Женщины могут испытывать зуд и жжение в области половых органов, а также замечать творожистые выделения из влагалища.
Что делать:
Необходимо обратиться к гинекологу и избегать самолечения, так как за обычной молочницей могут скрываться более серьезные инфекции.
Кандидоз может передаваться ребенку во время родов, когда он проходит через родовые пути матери.
Грибковые инфекции глаз и ротовой полости – это не самые приятные «подарки» от матери при рождении.
На ранних сроках беременности обычно назначают свечи, вагинальные таблетки и спринцевания. Если нет сопутствующих заболеваний, которые могут угнетать иммунитет, например, ВИЧ-инфекции, местной терапии обычно достаточно для устранения молочницы у беременной женщины.
Часто применяется крем Пимафуцин, который не оказывает негативного воздействия на плод.
Важно соблюдать диету, исключив все продукты, содержащие дрожжи, и сахар.
Рекомендуется не использовать ежедневные прокладки.
Если наблюдается сильный зуд половых губ, с осторожностью можно применять мазь Пимафукорт. Это средство обладает противовоспалительным, антибактериальным и противогрибковым действием. Мазь наносят тонким слоем на пораженные участки дважды в день. Курс лечения для беременных не должен превышать 5–7 дней, при этом следует учитывать, что препарат содержит гормон и антибиотик, которые могут иметь ототоксическое действие.
Прямых аналогов не существует. Лекарственное средство с похожим действием – Тридерм.
Препарат с противогрибковым эффектом, который можно использовать на любом сроке беременности, – это Пимафуцин. Его также можно применять во время грудного вскармливания.
Дисбактериоз или бактериальный вагиноз как причина зуда гениталий у беременных
Зуд и жжение в области половых органов (половые губы, клитор, влагалище) могут быть вызваны бактериальным вагинозом. Кроме того, у женщин могут наблюдаться учащенное мочеиспускание, дискомфорт в нижней части живота и неприятные ощущения во время полового акта.
Основной причиной этого состояния является изменение гормонального фона во время беременности и активное размножение условно-патогенной микрофлоры, в частности, гарднереллы вагиналис, которая составляет до 90% всех случаев. Важным симптомом является также характерный «рыбный» запах выделений.
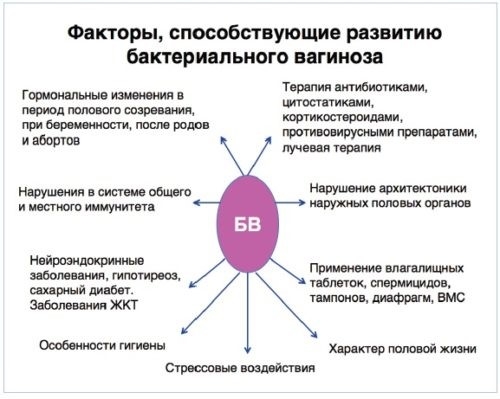
К факторам, способствующим развитию бактериального вагиноза, можно отнести:
• стрессовые ситуации,
• несбалансированное питание,
• использование антибиотиков,
• наличие определенных заболеваний (ВИЧ, онкологические заболевания, патологии желудочно-кишечного тракта, авитаминозы, диабет, избыточный вес, гипотиреоз и др.),
• микротравмы,
• неправильные гигиенические привычки.
Что делать:
После проведения обследования гинеколог назначает местное лечение, которое должно соответствовать следующим критериям:
• широкий спектр действия,
• обязательное наличие противогрибкового компонента,
• отсутствие токсического воздействия,
• высокая эффективность.
До 22 недели беременности системная терапия не применяется, однако разрешено использование Гексикона, который доступен в виде свечей и вагинальных таблеток. Основное действующее вещество – хлоргексидин, обладающий антисептическими и противомикробными свойствами.
К концу второго триместра могут быть назначены следующие препараты:
• Трихопол (Метронидазол).
• Клиндамицин (Далацин).
Эти медикаменты представлены в различных формах, что делает их удобными для применения.
Формы для перорального применения используются только в тяжелых случаях, так как в первом триместре их назначение противопоказано.
Стандартный курс лечения для беременной составляет 7 дней.
Для восстановления микрофлоры влагалища рекомендуется использовать вагинальные пребиотики, такие как Вапигель и Лактогель.
Не зафиксировано никаких опасностей от применения этих средств как для матери, так и для будущего ребенка.

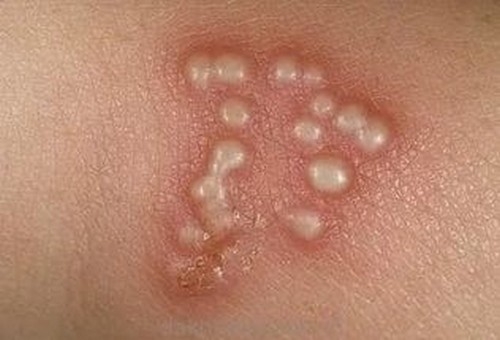
Герпес
Пузырьковые образования на слизистой оболочке интимной зоны и коже, сопровождающиеся зудом и жжением без выделений, являются признаками генитального герпеса.
Что предпринять:
Необходимо незамедлительно обратиться к гинекологу или дерматовенерологу, поскольку некоторые формы герпеса могут иметь серьезные последствия для здоровья плода.
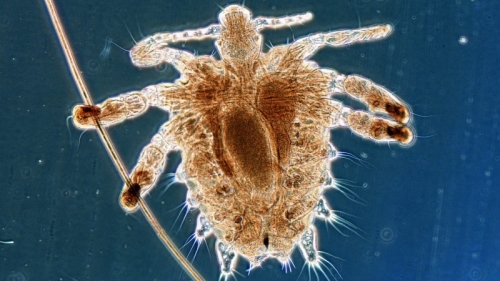
Паразитарные заболевания
Зуд и жжение без выделений у женщин в положении могут быть вызваны наличием глистов или заражением лобковыми вшами.
При глистной инвазии будущую маму чаще всего беспокоит зуд в области заднего прохода, особенно в ночное время.
Рекомендации:
Необходимо сдать анализ кала на яйца глистов и обратиться к инфекционисту. Существуют безопасные для беременных препараты, которые не проникают в общий кровоток, например, Пиперазин.
При лобковом педикулезе эффективными будут местные средства и обработка нижнего белья, постельного белья и одежды.
Аллергические реакции и раздражение кожи
Во время беременности женщины могут столкнуться с различными изменениями в организме, и зуд в интимной зоне — это одна из распространенных проблем, с которой они могут столкнуться. Одной из причин этого дискомфорта могут быть аллергические реакции и раздражение кожи, которые могут возникнуть по нескольким причинам.
Во-первых, гормональные изменения, происходящие в организме беременной женщины, могут привести к повышенной чувствительности кожи. Это может сделать кожу более восприимчивой к различным аллергенам и раздражителям, которые ранее не вызывали никаких проблем. Например, использование новых средств гигиены, таких как мыло, гели для душа или интимные средства, может вызвать аллергическую реакцию, проявляющуюся в виде зуда, покраснения и жжения.
Во-вторых, изменения в pH-балансе влагалища также могут способствовать возникновению зуда. Во время беременности уровень гормонов, таких как эстроген, увеличивается, что может привести к изменению микрофлоры влагалища. Это может создать благоприятные условия для роста грибков и бактерий, что в свою очередь может вызвать зуд и дискомфорт.
Кроме того, раздражение кожи может быть вызвано трением или давлением на интимные зоны, особенно если женщина носит тесное или синтетическое белье. Такие материалы могут не обеспечивать должной вентиляции и способствовать накоплению влаги, что увеличивает риск раздражения и аллергических реакций.
Важно отметить, что зуд в интимной зоне может быть также симптомом более серьезных заболеваний, таких как кандидоз (молочница) или бактериальный вагиноз. Поэтому, если зуд становится постоянным или сопровождается другими симптомами, такими как выделения, неприятный запах или боль, необходимо обратиться к врачу для диагностики и лечения.
Для предотвращения аллергических реакций и раздражения кожи рекомендуется использовать гипоаллергенные средства для интимной гигиены, избегать синтетического белья и выбирать свободные, дышащие ткани. Также полезно следить за гигиеной и избегать чрезмерного использования ароматизированных продуктов, которые могут вызвать раздражение.
В заключение, зуд в интимной зоне во время беременности может быть вызван различными факторами, включая аллергические реакции и раздражение кожи. Важно внимательно следить за состоянием своего здоровья и при необходимости обращаться к специалистам для получения квалифицированной помощи.
Гормональные изменения и их влияние на кожу
Во время беременности в организме женщины происходят значительные гормональные изменения, которые могут оказывать влияние на состояние кожи, в том числе и в интимной зоне. Уровень гормонов, таких как эстроген и прогестерон, значительно увеличивается, что может привести к различным изменениям в дерме и эпидермисе.
Эстроген, который вырабатывается в больших количествах во время беременности, способствует увеличению кровообращения и улучшению питания кожи. Однако это также может привести к повышенной чувствительности и раздражению, особенно в области гениталий. Увеличение кровотока может вызывать ощущение тепла и зуда, что делает интимную зону более восприимчивой к различным раздражителям.
Прогестерон, в свою очередь, может вызывать изменения в pH-балансе влагалища, что может привести к дисбалансу микрофлоры. Это может способствовать развитию кандидоза (молочницы) или бактериального вагиноза, которые часто сопровождаются зудом и дискомфортом. Изменения в уровне гормонов могут также влиять на выделения, делая их более обильными или изменяя их консистенцию, что также может вызывать зуд.
Кроме того, во время беременности кожа может становиться более сухой из-за изменений в гормональном фоне и увеличения потребности в воде. Сухость кожи может привести к зуду, особенно в области интимной зоны, где кожа более чувствительна. Важно отметить, что использование некоторых средств личной гигиены, таких как мыло с агрессивными компонентами или ароматизированные гели, может усугубить ситуацию, вызывая дополнительное раздражение.
Также стоит учитывать, что во время беременности увеличивается вес и объем живота, что может приводить к механическому раздражению кожи в области паха. Трение кожи о кожу или о одежду может вызывать зуд и дискомфорт, особенно если кожа становится более чувствительной из-за гормональных изменений.
В заключение, гормональные изменения, происходящие в организме беременной женщины, могут значительно повлиять на состояние кожи в интимной зоне, вызывая зуд и дискомфорт. Важно внимательно следить за состоянием кожи и при необходимости обращаться к врачу для получения рекомендаций по уходу и лечению возможных заболеваний.
Рекомендации по уходу за интимной зоной во время беременности
Уход за интимной зоной во время беременности требует особого внимания и заботы, так как в этот период женский организм претерпевает значительные изменения. Гормональные колебания, увеличение кровоснабжения и изменения в pH-балансе могут привести к различным дискомфортным ощущениям, включая зуд. Чтобы минимизировать неприятные симптомы и поддерживать здоровье, важно следовать нескольким рекомендациям.
1. Соблюдение гигиенических норм. Регулярная гигиена интимной зоны является основой комфорта. Рекомендуется использовать мягкие, неароматизированные моющие средства, которые не нарушают естественный баланс микрофлоры. Мыть интимную зону следует дважды в день, а также после каждого посещения туалета. Важно избегать использования мыла с агрессивными компонентами, так как это может вызвать раздражение.
2. Правильный выбор нижнего белья. Носите свободное, дышащее нижнее белье из натуральных тканей, таких как хлопок. Это поможет избежать избыточной влаги и создания благоприятной среды для размножения бактерий и грибков. Синтетические материалы могут вызвать аллергические реакции и усилить зуд.
3. Увлажнение и защита кожи. Изменения в гормональном фоне могут привести к сухости кожи в интимной зоне. Использование специальных увлажняющих кремов или масел, предназначенных для чувствительной кожи, поможет сохранить комфорт и предотвратить зуд. Однако перед применением любых средств рекомендуется проконсультироваться с врачом.
4. Избегание раздражающих факторов. Важно избегать использования ароматизированных прокладок, тампонов и других средств личной гигиены, которые могут вызвать аллергическую реакцию. Также стоит ограничить использование средств для интимной гигиены, содержащих спирт или другие агрессивные компоненты.
5. Правильное питание и питьевой режим. Здоровое питание, богатое витаминами и минералами, способствует поддержанию нормального состояния кожи и слизистых оболочек. Употребление достаточного количества жидкости также помогает предотвратить обезвоживание и поддерживать нормальный уровень увлажненности кожи.
6. Регулярные консультации с врачом. Если зуд становится постоянным или сопровождается другими симптомами, такими как выделения или неприятный запах, необходимо обратиться к врачу. Специалист сможет определить причину дискомфорта и предложить соответствующее лечение, если это потребуется.
Следуя этим рекомендациям, можно значительно снизить риск возникновения зуда в интимной зоне и обеспечить себе комфорт в течение всей беременности. Забота о своем здоровье и внимательное отношение к изменениям в организме помогут будущей маме чувствовать себя лучше и наслаждаться этим важным периодом в жизни.