Пренатальный скрининг — ключевой этап в ведении беременности, позволяющий выявить хромосомные аномалии у плода на ранних сроках. В России этот скрининг проводится массово и является обязательным для всех женщин, вставших на учет в женской консультации. Обследование рекомендовано Министерством здравоохранения на основании приказа №457 от 2000 года, что подчеркивает его значимость для здоровья матери и ребенка. В статье рассмотрим основные аспекты пренатального скрининга, его методы, преимущества и важность для будущих родителей.
Что такое пренатальный скрининг
Пренатальный скрининг представляет собой метод диагностики, в рамках которого используются разнообразные тесты и проводятся инструментальные исследования, такие как ультразвуковое обследование и анализ крови на маркеры хромосомных аномалий. Данное обследование осуществляется на определенных этапах беременности. Комплекс этих медицинских исследований позволяет выявить серьезные отклонения в развитии плода, хромосомные аномалии и врожденные дефекты. Таким образом, своевременная диагностика помогает гинекологу определить оптимальную стратегию ведения беременности.
Благодаря относительной простоте выполнения пренатального скрининга возможно обследование большого числа женщин. При правильной организации процесса, обследование проходит от 85% до 95% беременных. Эта процедура доступна для медицинских учреждений различного уровня, так как не требует значительных финансовых затрат. Основными инструментами для пренатального скрининга являются современные аппараты для ультразвукового исследования, лабораторное оборудование и комплексы для анализа крови, что позволяет оценивать уровень гормонов в образцах крови беременных как на ранних, так и на поздних сроках беременности.
Врачи единодушно подчеркивают важность пренатального скрининга для здоровья матери и ребенка. Этот процесс позволяет выявить возможные генетические аномалии и другие патологии на ранних стадиях беременности, что дает возможность принять обоснованные решения и подготовиться к родам. Специалисты отмечают, что своевременное обследование помогает снизить риски и улучшить исходы для новорожденных. Кроме того, пренатальный скрининг способствует более внимательному отношению к беременности, позволяя будущим родителям получить необходимую информацию о состоянии здоровья плода. Врачи рекомендуют проходить такие обследования, чтобы обеспечить максимальную безопасность и комфорт для матери и ребенка.

Какие плюсы и минусы у пренатального скрининга
| Вид скрининга | Сроки проведения | Цель |
|---|---|---|
| Комбинированный скрининг I триместра (двойной тест) | 11-14 недель беременности | Оценка риска хромосомных аномалий (синдром Дауна, Эдвардса, Патау) |
| Биохимический скрининг II триместра (тройной/четверной тест) | 15-20 недель беременности | Оценка риска хромосомных аномалий и дефектов нервной трубки |
| Неинвазивный пренатальный тест (НИПТ) | С 10 недель беременности | Высокоточная оценка риска хромосомных аномалий по ДНК плода в крови матери |
| Ультразвуковое исследование (УЗИ) I триместра | 11-14 недель беременности | Оценка анатомии плода, измерение толщины воротникового пространства |
| Ультразвуковое исследование (УЗИ) II триместра | 18-21 неделя беременности | Детальная оценка анатомии плода, выявление пороков развития |
| Ультразвуковое исследование (УЗИ) III триместра | 30-34 недели беременности | Оценка роста и развития плода, положения, состояния плаценты |
Преимущество скрининга у беременных
-
Надежный способ диагностики.
-
Определяет группу с повышенным риском хромосомных нарушений.
-
Удобен в использовании и легко осуществим.
-
Бесплатен при наличии полиса обязательного медицинского страхования.

Недостатки скрининга у беременных
- Возможны как ложноположительные, так и ложноотрицательные результаты.
Что включает в себя пренатальный скрининг
-
Ультразвуковое исследование (УЗИ) для скрининга.
-
Биохимические анализы, направленные на выявление специфических маркеров. Эти исследования основываются на том, что отклонения в развитии плода могут проявляться наличием определенных веществ в организме матери.
-
Инвазивные методы (кордоцентез, амниоцентез, биопсия хориона) применяются только после УЗИ и биохимических анализов, если результаты оказались неблагоприятными. Беременные с такими результатами попадают в группу риска, и для получения точной информации необходимо провести одну из инвазивных процедур. Эти методы, в отличие от УЗИ и анализа крови, могут повлечь за собой риск выкидыша и осложнений беременности, поэтому их выполнение осуществляется только с письменного согласия женщины и после консультации с генетиком.

Какие патологии ищутся при пренатальном скрининге
Во время скрининговых исследований можно определить, есть ли риск рождения ребенка с одним из следующих отклонений:
-
Синдром Дауна (трисомия 21-й хромосомы, то есть три копии вместо двух). Диагностика проводится в первом триместре беременности, в период с 11 по 13 недели, а также во втором триместре на 14-16 неделях.
-
Триплодия (изменение количества хромосом в клеточном ядре).
-
Синдром Эдвардса (наличие дополнительной 18-й хромосомы – три вместо двух). Скрининг выполняется в те же сроки, что и для синдрома Дауна.
-
Синдром Патау (трисомия 13) – наличие еще одной копии 13-й хромосомы.
-
Синдром Шерешевского-Тернера (отсутствие одной из Х-хромосом у плода женского пола в диплоидном наборе).
-
Синдром Смита-Лемли-Опитца (заболевание, приводящее к метаболическим нарушениям).
-
Синдром Корнели де Ланге (аномалия, связанная с мутациями в генах NIPBL или SMC1A).
-
Отклонения в развитии нервной трубки (выявляются в начале второго триместра беременности).
Все перечисленные заболевания относятся к врожденным патологиям, при которых рождается жизнеспособный ребенок, но с серьезными проблемами со здоровьем и пороками развития. Современная медицина не в состоянии вылечить такие генетические нарушения.
Данные, полученные в ходе ультразвукового скрининга и анализа крови на маркеры (как упоминалось ранее), не являются окончательным доказательством наличия пороков развития плода. Тем не менее, они служат основанием для более тщательного обследования беременной с использованием комплексных методов и инвазивной диагностики. Уточнение диагноза и оценка имеющихся отклонений помогают врачу определить, представляют ли они угрозу для здоровья женщины и могут ли привести к прерыванию беременности.
УЗИ скрининг при беременности
На протяжении всей беременности ультразвуковое исследование-скрининг выполняется трижды в определенные сроки, когда необходимые параметры наиболее информативны. Давайте подробнее рассмотрим каждый из периодов проведения УЗИ-скрининга.
Ультразвуковой скрининг: период проведения
Обследование с использованием ультразвука осуществляется в строго определенные сроки беременности, а именно:
- Первое ультразвуковое исследование назначается на 10-14 неделе беременности.
Задача – выявить возможные серьезные нарушения в формировании нервной системы (например, анэнцефалию), признаки хромосомных аномалий у плода (измерение толщины воротниковой зоны, определение наличия носовой кости), а также оценить кровоток в аранциевом (венозном) протоке.
- Второй этап УЗИ скрининга проводится на 20-24 неделе беременности.
Задача: исследование состояния плода позволяет оценить наличие или отсутствие серьезных анатомических дефектов наиболее важных органов. К таким нарушениям относятся различные отклонения, которые не поддаются лечению после рождения, например, пороки развития нервной системы, органов мочевыделительной системы, сердца и сосудов, а также верхних и нижних конечностей.
- УЗИ на 30-32 неделях беременности направлено на выявление отклонений в развитии, связанных с поздним появлением выраженных признаков патологии, которые, как правило, могут быть устранены хирургическим путем.
Биохимический скрининг при беременности
Для полноценной диагностики недостаточно лишь ультразвукового исследования, поэтому необходимо использовать лабораторные тесты. Важно проводить диагностику в установленные сроки, так как на результаты могут оказывать влияние различные внешние факторы.
Анализ крови рекомендуется сдавать сразу после УЗИ с интервалом в 1-2 дня. Кровь лучше сдавать утром натощак или через 3-4 часа после приема пищи.
Периоды проведения лабораторных тестов
Двойной тест или скрининг первого триместра. Эта процедура осуществляется в период с 10 по 13 недели беременности. В ходе анализа исследуется уровень определенного типа ХГЧ («гормона беременности») – свободной β-субъединицы, а также белка A-плазмы (PAPP-A), который выделяется исключительно во время беременности.
Для получения точных результатов и правильной интерпретации данных важно учитывать особенности менструального цикла женщины. Если менструации нерегулярны или беременность наступила вскоре после родов, это может привести к ошибкам и снижению точности результатов, так как фактические сроки беременности могут не совпадать с расчетными, а нормы ХГЧ зависят от количества дней, прошедших с момента зачатия.
Тройной тест или скрининг второго триместра проводится в период с 14 по 20 недели, оптимально – на 16-18 неделе беременности. В процессе анализа оцениваются три ключевых показателя:
- общий ХГЧ или β-субъединица;
- альфа-фетопротеин (АФП), белок, вырабатываемый печенью и желудочно-кишечным трактом плода;
- свободный эстриол, женский половой гормон, который синтезируется в плаценте.
В некоторых случаях также возможно исследование ингибина А, который присутствует как в крови беременных, так и небеременных женщин.
Результаты скрининга в виде оценки индивидуального риска
Результаты, полученные в ходе пренатального скрининга, должны быть представлены в виде оценки индивидуального риска. Для этого применяются специализированные компьютерные программы, в которые вводятся данные о пациентке, такие как точный срок беременности, возраст, вес, расовая принадлежность, количество плодов, наличие сахарного диабета в анамнезе, курение, беременность, наступившая в результате ЭКО, полный перечень принимаемых медицинских препаратов, а также информация о наличии детей с генетическими заболеваниями в прошлом. Кроме того, учитываются результаты ультразвукового исследования и биохимического анализа крови.
Программы для получения результатов пренатального скрининга
Существуют специализированные программы, которые обеспечивают всестороннее исследование, позволяя получить результаты быстрее и минимизируя влияние человеческого фактора. В России наиболее распространены две такие программы.
1. Программа PRISCA
Используя данный метод, можно определить, существует ли вероятность развития у плода синдромов Эдвардса или Дауна, а также выявить наличие дефектов нервной трубки. При проведении анализа состояния учитываются физиологические особенности женщины и специфические аспекты протекания беременности, что особенно важно в случаях ЭКО и многоплодной беременности.
2. Программа DELFIA-LifeCycle
Способствует выявлению большинства аномалий, которые невозможно исправить после рождения малыша. К таким аномалиям относятся: синдромы Патау, Дауна, Шерешневского-Тернера, Эдвардса, Корнелии де Ланге, а также нарушения в формировании нервной трубки. В этом контексте также важно учитывать индивидуальные характеристики женщины и особенности протекания беременности (например, многоплодная беременность или экстракорпоральное оплодотворение).
Как понять результаты пренатального скрининга
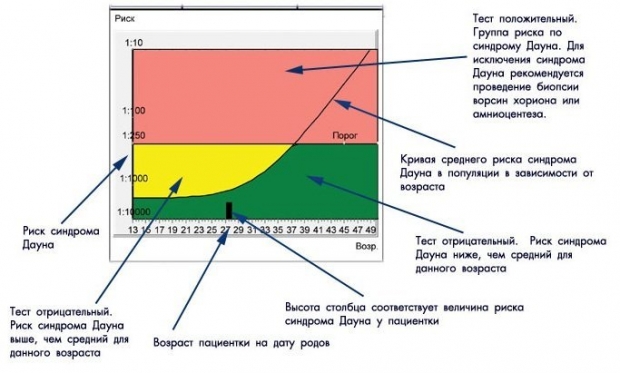
Нет смысла просто сопоставлять биохимические показатели с установленными нормами, не учитывая риски. Поэтому результаты пренатального скрининга включают соотношения, которые показывают вероятность наличия у плода определенных патологий. Например, риск 1 к 40 означает, что из 40 женщин с аналогичными результатами только у одной родится ребенок с хромосомными аномалиями, в то время как остальные 39 матерей будут иметь здоровых детей. Риск 1 к 5000 указывает на то, что из 5000 беременных с такими же показателями у одной может родиться ребенок с генетической патологией, а у 4999 матерей появятся здоровые малыши. Таким образом, чем меньше второе число, тем выше вероятность наличия патологии. Кроме того, в результатах указывается, выше или ниже порога отсечки находятся ваши показатели. Обычно в тестах используется порог 1 к 250. Это значит, что показатели выше 1:250 считаются нормальными, а ниже этого значения увеличивают риск наличия патологии.
После анализа результатов скринингового обследования женщина получает информацию о вероятности рождения ребенка с какими-либо отклонениями. Далее беременная сама решает, стоит ли прибегать к дополнительным инвазивным методам, которые могут на 100% подтвердить или опровергнуть наличие генетических аномалий. Важно! Эти процедуры следует проводить только в том случае, если женщина готова рассмотреть возможность прерывания беременности при неблагоприятных результатах, иначе они могут быть нецелесообразными и увеличивают риски осложнений.
Не забывайте, что нормальные результаты скрининга не дают 100% гарантии рождения ребенка без хромосомных аномалий. Они лишь указывают на то, что вероятность таких аномалий крайне мала. В то же время плохие результаты скрининга не означают наличие патологии у плода, а лишь свидетельствуют о том, что по статистическим данным вероятность ее возникновения выше. Кроме того, скрининг направлен на выявление распространенных хромосомных аномалий и дефектов нервной трубки, но, к сожалению, могут встречаться и более редкие аномалии развития плода, которые не будут обнаружены в ходе скрининга. Поэтому многих беременных волнует вопрос: стоит ли переживать и проходить скрининг или лучше спокойно продолжать беременность. Давайте разберемся в этом вопросе.
Делать или не делать пренатальный скрининг
Как уже упоминалось ранее, пренатальный скрининг является рекомендованной процедурой для всех женщин, ожидающих ребенка, в России. Однако вы имеете полное право отказаться от этого обследования. В конечном итоге, решение о его прохождении остается за вами.
Дети с генетическими аномалиями могут появиться на свет у любых родителей, независимо от их группы риска, состояния здоровья, возраста и других факторов. В то же время, у родителей из группы риска могут родиться абсолютно здоровые дети.
Пренатальный скрининг представляет собой лишь статистические данные, а не окончательный диагноз. Это обследование не несет никакой угрозы для здоровья как матери, так и плода, но в то же время помогает врачам контролировать течение беременности, принимать решения о дальнейших обследованиях и психологически подготовить будущую маму к возможным неблагоприятным исходам. Для самой женщины это возможность узнать о состоянии здоровья ее ребенка.
Инвазивные методы (биопсия хориона или плацентоцентез, амницентез, кордоцентез)
Инвазивные методы диагностики используются в случаях, когда существует значительный риск хромосомных и генетических заболеваний. Процедуры включают забор клеток и тканей плода или хориона/плаценты через брюшную стенку под контролем ультразвукового исследования. Инвазивная диагностика предоставляется бесплатно по направлению генетика в специализированных родильных домах.
Биопсия хориона выполняется на сроке 10−14 недель беременности, при этом берутся клетки, формирующие плаценту. Полученные результаты позволяют оценить хромосомный набор плода, однако из-за возможного несовпадения геномов существует риск ложноположительных или ложноотрицательных результатов, поэтому достоверность теста составляет 99%. С помощью этого анализа можно выявить хромосомные заболевания, а также определить пол ребенка и отцовство.
Плацентоцентез осуществляется на сроке 14−16 недель беременности, при этом используются клетки плаценты в качестве материала. Результаты аналогичны тем, что получаются при хорионбиопсии.
Амниоцентез проводится на сроке 16−19 недель беременности, и для анализа берется небольшое количество околоплодных вод. В этой жидкости содержатся пушковые волосы и эпителиальные клетки плода. С помощью амниоцентеза можно выявить хромосомные и генетические заболевания, а также оценить степень резус-конфликта, кислородного голодания или зрелости легких.
Кордоцентез выполняется после 19 недель беременности, при этом берется кровь из пуповины плода. Этот метод является наиболее информативным, так как позволяет выявить любые отклонения, аналогично биохимическому анализу крови (гормоны, биохимические показатели, иммунологические тесты и др.), а также наличие инфекционных или венерических заболеваний у плода. Кроме того, кордоцентез может использоваться в качестве лечебной процедуры, например, для переливания крови плоду или внутривенного введения медикаментов.
Подготовка к пренатальному скринингу
Подготовка к пренатальному скринингу является важным этапом для будущих родителей, так как от этого зависит точность и информативность получаемых результатов. Пренатальный скрининг включает в себя различные тесты и обследования, которые помогают выявить возможные генетические аномалии и другие отклонения в развитии плода. Чтобы пройти этот процесс максимально эффективно, необходимо учитывать несколько ключевых аспектов.
1. Консультация с врачом: Перед тем как пройти пренатальный скрининг, важно проконсультироваться с акушером-гинекологом. Врач поможет определить, какие именно тесты необходимы в вашем случае, исходя из медицинской истории, возраста матери и других факторов. Также стоит обсудить возможные риски и преимущества каждого из тестов.
2. Выбор времени: Пренатальный скрининг обычно проводится на определенных сроках беременности. Например, первый триместр (с 11 по 14 неделю) включает в себя ультразвуковое исследование и анализ крови на определение уровня гормонов и белков. Второй триместр (с 15 по 20 неделю) может включать в себя более детальные анализы. Важно заранее запланировать визиты к врачу, чтобы не пропустить оптимальные сроки для тестирования.
3. Подготовка к анализам: В зависимости от типа теста могут потребоваться определенные приготовления. Например, для анализа крови рекомендуется приходить натощак, чтобы результаты были более точными. Также стоит уточнить у врача, нужно ли ограничивать физическую активность или изменять привычный режим питания перед обследованием.
4. Психологическая подготовка: Пренатальный скрининг может вызывать у будущих родителей стресс и беспокойство. Важно быть готовым к тому, что результаты могут быть как положительными, так и отрицательными. Подготовьтесь к возможным последствиям и обсудите свои переживания с партнером или психологом, если это необходимо.
5. Сбор информации: Ознакомьтесь с информацией о пренатальном скрининге, чтобы понимать, какие тесты вам будут предложены и как они проводятся. Это поможет вам чувствовать себя более уверенно и подготовленно во время визита к врачу.
Подготовка к пренатальному скринингу требует внимания и ответственности, но правильный подход поможет вам получить важную информацию о здоровье вашего будущего ребенка и принять обоснованные решения. Не забывайте, что каждый случай индивидуален, и лучше всего следовать рекомендациям вашего врача.
Рекомендации по интерпретации результатов
Интерпретация результатов пренатального скрининга является важным этапом в процессе оценки здоровья плода и определения возможных рисков для матери и ребенка. Результаты скрининга могут варьироваться в зависимости от используемых методов и сроков беременности, поэтому важно учитывать несколько ключевых аспектов.
Во-первых, следует понимать, что пренатальный скрининг не является диагностическим тестом. Он позволяет оценить вероятность наличия у плода хромосомных аномалий, таких как синдром Дауна, синдром Эдвардса и синдром Патау. Высокий риск, выявленный в ходе скрининга, не означает наличие заболевания, а лишь указывает на необходимость проведения более точных диагностических тестов, таких как амниоцентез или хорионическая биопсия.
Во-вторых, результаты скрининга должны интерпретироваться в контексте индивидуальных факторов риска. К ним относятся возраст матери, история заболеваний в семье, результаты предыдущих беременностей и другие медицинские показания. Например, женщины старше 35 лет имеют повышенный риск хромосомных аномалий, что должно учитываться при анализе результатов.
Третьим важным аспектом является понимание чувствительности и специфичности тестов. Чувствительность теста указывает на его способность правильно выявлять случаи с аномалиями, в то время как специфичность показывает, насколько точно тест исключает здоровых детей. Эти параметры могут варьироваться в зависимости от метода скрининга и сроков беременности, поэтому важно обсуждать результаты с квалифицированным специалистом.
Кроме того, необходимо учитывать, что результаты скрининга могут быть представлены в виде вероятностных оценок. Например, результат может быть выражен как «1 из 100» или «1 из 1000», что указывает на вероятность наличия аномалии. Важно понимать, что даже при высоком риске, большинство женщин с положительными результатами скрининга рожают здоровых детей.
Наконец, следует помнить о значении эмоциональной поддержки и консультаций. Получение результатов скрининга может вызвать стресс и беспокойство у будущих родителей. Поэтому важно, чтобы медицинские работники предоставляли полную информацию и поддержку, помогая родителям принимать обоснованные решения о дальнейших действиях.
Этические аспекты пренатального скрининга
Этические аспекты пренатального скрининга представляют собой важную и многогранную тему, которая вызывает множество дискуссий среди медицинских специалистов, философов, юристов и общества в целом. Пренатальный скрининг включает в себя различные тесты и процедуры, направленные на выявление возможных генетических аномалий и заболеваний у плода на ранних стадиях беременности. Однако, с развитием технологий и увеличением доступности таких тестов, возникают серьезные этические вопросы, касающиеся их использования.
Одним из основных этических вопросов является вопрос о праве родителей на информацию о здоровье будущего ребенка. С одной стороны, доступ к данным о возможных аномалиях может помочь родителям подготовиться к рождению ребенка с особыми потребностями или принять решение о продолжении беременности. С другой стороны, это может привести к психологическому стрессу и давлению на родителей, особенно если результаты тестов указывают на высокие риски. Важно, чтобы медицинские работники предоставляли информацию о результатах тестов с учетом эмоционального состояния родителей и их готовности к восприятию такой информации.
Другим важным аспектом является вопрос о дискриминации и стигматизации. Существуют опасения, что результаты пренатального скрининга могут привести к нежелательным социальным последствиям, таким как предвзятое отношение к детям с инвалидностью или генетическими заболеваниями. Это поднимает вопрос о том, как общество воспринимает людей с особыми потребностями и как можно изменить общественные стереотипы, чтобы обеспечить равные права и возможности для всех.
Также следует рассмотреть вопрос о доступности пренатального скрининга. В некоторых странах и регионах доступ к таким тестам может быть ограничен из-за финансовых, культурных или социальных факторов. Это создает неравенство в здравоохранении, где одни родители имеют возможность пройти скрининг и получить необходимую информацию, а другие — нет. Этические нормы требуют, чтобы все будущие родители имели равный доступ к медицинским услугам, включая пренатальный скрининг.
Наконец, стоит упомянуть о вопросах, связанных с выбором и принятием решений. Пренатальный скрининг может привести к сложным моральным дилеммам, когда родители сталкиваются с необходимостью принимать решение о продолжении или прерывании беременности на основе полученных результатов. Это поднимает вопросы о том, кто должен принимать такие решения и как обеспечить поддержку и информацию для родителей в этот трудный период.
Таким образом, этические аспекты пренатального скрининга требуют внимательного рассмотрения и обсуждения. Важно, чтобы медицинские работники, законодатели и общество в целом работали над созданием этически обоснованных практик, которые учитывают права и потребности всех участников процесса, а также способствуют созданию более инклюзивного и поддерживающего общества.