Первый скрининг при беременности — важный этап для оценки здоровья плода и выявления патологии на ранних сроках. Это обследование, проводимое на 11-14 неделе, позволяет врачам оценить строение лицевых структур и параметры костей, что способствует ранней диагностике аномалий. Статья поможет будущим родителям понять, что включает первый скрининг, какие существуют нормы и как интерпретировать результаты, что способствует более осознанному подходу к беременности и родам.
Сроки прохождения исследования
Когда проводится первый скрининг во время беременности? Скрининг в первом триместре можно осуществлять с 11-й недели до 13-й недели, включая первые шесть дней. Исследования, проведенные раньше этого срока, не имеют смысла, так как структуры, которые можно увидеть на УЗИ, еще недостаточно развиты, а уровень гормонов в биохимическом тесте не достигает необходимой концентрации. Что собой представляет скрининг на 12-й неделе беременности?
Первый скрининг при беременности является важным этапом, который позволяет оценить здоровье матери и развивающегося плода. Врачи подчеркивают, что этот тест, проводимый на сроке 11-14 недель, помогает выявить возможные хромосомные аномалии, такие как синдром Дауна. Специалисты отмечают, что результаты скрининга могут существенно повлиять на дальнейшее ведение беременности и подготовку к родам.
Медики рекомендуют не игнорировать этот тест, так как ранняя диагностика позволяет принять обоснованные решения и, при необходимости, провести дополнительные исследования. Врачи также акцентируют внимание на том, что скрининг не является окончательным диагнозом, а лишь первым шагом к более глубокому пониманию состояния здоровья матери и ребенка. Важно, чтобы будущие мамы обсуждали результаты с врачом, который сможет объяснить все нюансы и дать рекомендации по дальнейшим действиям.
https://youtube.com/watch?v=k5LYyWb7SIk
Когда не проводят 1 скрининг
Проведение ультразвукового исследования на более поздних сроках теряет свою актуальность. Это объясняется тем, что после 14-й недели в организме плода начинает формироваться лимфатическая система, жидкость которой затрудняет визуализацию анатомических структур.
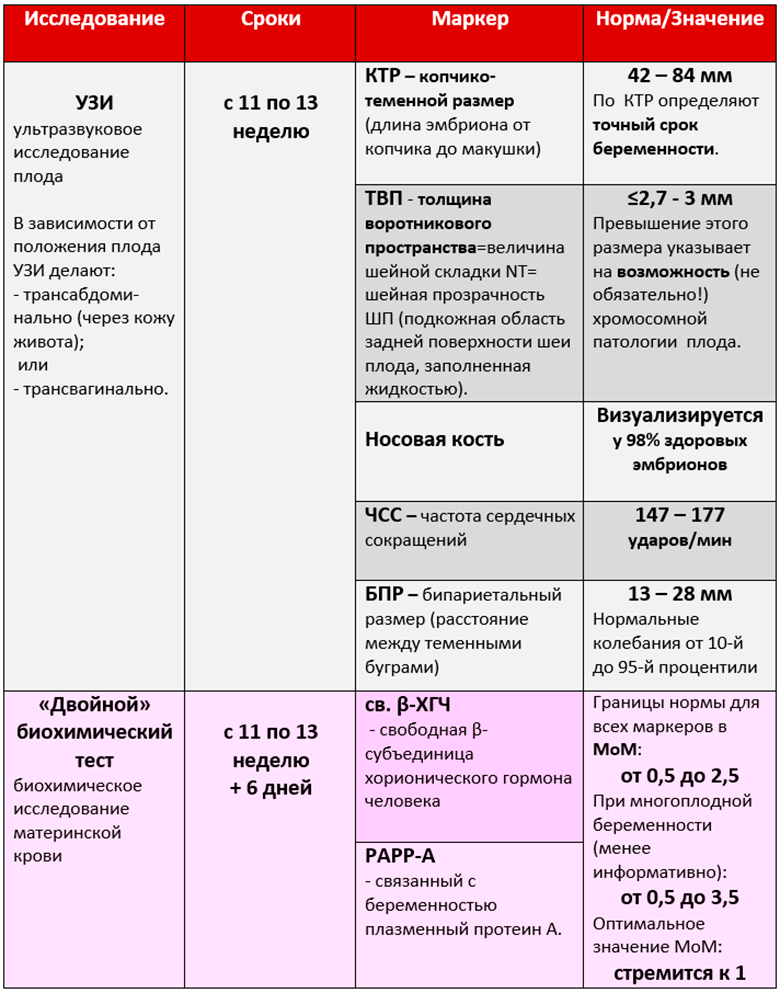
| Показатель | Норма | Отклонения и их возможные причины |
|---|---|---|
| Срок проведения | 11 недель 0 дней — 13 недель 6 дней | Проведение вне этих сроков снижает информативность скрининга. |
| УЗИ-показатели | ||
| Копчико-теменной размер (КТР) | 45-84 мм | Несоответствие сроку беременности, задержка развития плода. |
| Толщина воротникового пространства (ТВП) | До 2.5 мм (в зависимости от КТР) | Увеличение: высокий риск хромосомных аномалий (синдром Дауна, Эдвардса, Патау), пороков сердца, других генетических синдромов. |
| Носовая кость | Визуализируется | Отсутствие или гипоплазия: высокий риск хромосомных аномалий. |
| Частота сердечных сокращений (ЧСС) | 110-160 ударов в минуту | Тахикардия (более 160): гипоксия, анемия, инфекции. Брадикардия (менее 110): гипоксия, пороки сердца. |
| Венозный проток | Нормальный кровоток | Измененный кровоток: высокий риск хромосомных аномалий, пороков сердца. |
| Трикуспидальный клапан | Нормальный кровоток | Регургитация (обратный ток крови): высокий риск хромосомных аномалий, пороков сердца. |
| Биохимические маркеры (анализ крови) | ||
| Свободная β-ХГЧ (хорионический гонадотропин человека) | Медиана 0.5-2.0 МоМ | Повышение: синдром Дауна, многоплодная беременность. Снижение: синдром Эдвардса, замершая беременность. |
| PAPP-A (ассоциированный с беременностью протеин А плазмы) | Медиана 0.5-2.0 МоМ | Снижение: синдром Дауна, Эдвардса, Патау, риск преэклампсии, задержки развития плода. Повышение: редко, может быть связано с некоторыми осложнениями. |
| Интерпретация результатов | ||
| Низкий риск | Вероятность хромосомных аномалий менее 1:1000 | Дальнейшее обследование не требуется, если нет других показаний. |
| Промежуточный риск | Вероятность хромосомных аномалий 1:100 — 1:1000 | Рекомендуется консультация генетика, возможно проведение неинвазивного пренатального теста (НИПТ). |
| Высокий риск | Вероятность хромосомных аномалий более 1:100 | Рекомендуется консультация генетика, проведение инвазивных методов диагностики (биопсия хориона, амниоцентез) для подтверждения диагноза. |
Когда показано для проведения
Оптимальные сроки для проведения первого скрининга приходятся на 11-12 недели беременности. На этом этапе биохимические тесты, проводимые в 12 недель, демонстрируют минимальную погрешность, а с помощью ультразвукового исследования можно четко увидеть анатомические структуры плода. Если будут обнаружены пороки развития, у женщины еще будет возможность сделать медицинское прерывание беременности с минимальными рисками для здоровья.
Первый скрининг при беременности нормы на фото:
Показания для УЗИ и анализа крови
Согласно указанию Министерства здравоохранения Российской Федерации, УЗИ-скрининг в первом триместре рекомендован всем беременным женщинам. Эта процедура позволяет обнаружить возможные пороки развития на ранних стадиях беременности и абсолютно безопасна как для плода, так и для будущей матери. Каждая женщина, ожидающая ребенка, имеет право самостоятельно решать, проходить ли перинатальный скрининг.
Первый скрининг во время беременности: на каком сроке проводится? Обязательное выполнение первого скрининга рекомендуется женщинам, относящимся к одной из групп риска:
- возраст старше 40 лет;
- наличие самопроизвольного аборта в прошлом;
- случаи внутриутробной гибели плода в предыдущих беременностях;
- рождение ребенка с хромосомными аномалиями в анамнезе;
- перенесенные инфекционно-воспалительные заболевания во время беременности;
- применение медикаментов, способных вызвать врожденные аномалии у плода в период вынашивания;
- злоупотребление алкоголем или употребление наркотиков во время беременности;
- наличие в семье случаев врожденных аномалий (отягощенный наследственный анамнез);
- кровное родство с отцом ребенка.
Ответы акушера-гинеколога на ключевые вопросы: что такое скрининг при беременности, на каком сроке проводится первый скрининг и когда именно его следует делать.
https://youtube.com/watch?v=lODqCvOrsZ8
Цели первого скрининга
Что демонстрирует скрининг? Основная задача скрининга в первом триместре — определить уровень риска врожденных аномалий у плода. С помощью ультразвукового оборудования врач исследует «маркеры» генетических заболеваний. Их присутствие может свидетельствовать о высокой вероятности хромосомных нарушений. Как проводится скрининг на 12-й неделе беременности у женщины?
Что оценивает биохимический скрининг
Биохимический скрининг в первом триместре анализирует уровень гормонов, вырабатываемых плацентой. Этот тест называют «двойным», так как он включает в себя измерение ХГЧ и РАРР-А. Отклонения этих показателей от нормальных значений могут свидетельствовать о высокой вероятности наличия врожденных заболеваний.
С помощью таких исследований специалисты могут определить повышенный риск некоторых хромосомных аномалий, таких как синдромы Эдвардса, Патау, Дауна, де Ланге и другие. Эти состояния представляют собой серьезную угрозу, так как многие дети не выживают в первые месяцы или годы жизни из-за аномального строения органов, что мешает их нормальному функционированию. Если же ребенку удается выжить, его физическое и умственное развитие может значительно отставать от сверстников.
Важно! Оба теста первого скрининга не могут с уверенностью подтвердить наличие хромосомной аномалии у плода; они лишь указывают на вероятность ее наличия. Поэтому при получении неблагоприятных результатов будущим матерям не стоит паниковать — часто опасения оказываются необоснованными.
Высокий риск синдрома Дауна по результатам первого скрининга определяется по ширине шейной складки. В норме этот показатель не должен превышать 0,3 сантиметра. Чем больше отклонение от этого значения, тем выше вероятность наличия хромосомной аномалии.
Другим маркером синдрома Дауна является структура носовой кости. Отсутствие носовой кости на любом сроке беременности указывает на высокий риск хромосомной патологии. После 12 недели беременности врачи измеряют длину носовой кости, которая должна составлять более 3 мм. Более короткие размеры этого анатомического элемента могут свидетельствовать о наличии хромосомных нарушений.
Кроме того, первый скрининг в период беременности помогает выявить пороки развития нервной трубки. Эти заболевания связаны с неправильным формированием головного или спинного мозга и часто несовместимы с жизнью. Также ультразвуковое исследование может обнаружить аномалии других органов, такие как отсутствие конечностей, неправильное расположение сердца или грыжевое выпячивание передней брюшной стенки и т.д. Как же проводится первый скрининг во время беременности?
Подготовка к первому скринингу
УЗИ-скрининг может осуществляться двумя методами. Первый метод — трансвагинальный, при котором датчик вводится во влагалище. Для данного типа ультразвукового исследования женщинам не нужна предварительная подготовка.
Трансабдоминальный скрининг
Второй метод выполнения УЗИ — трансабдоминальный, при котором датчик располагается на поверхности живота. Для получения точных результатов необходимо, чтобы мочевой пузырь был заполнен, поэтому подготовка к первому скринингу предполагает употребление одного литра жидкости за час до процедуры.
Анализ крови из вены
На втором этапе скрининга, который проходит в последние недели первого триместра, будущей маме необходимо сдать анализ крови из вены. Забор крови для биохимического исследования осуществляется утром. Чтобы результаты были максимально точными, женщинам рекомендуется воздержаться от завтрака перед анализом. В день сдачи крови разрешается пить только один стакан чистой негазированной воды.
Как подготовится к анализу
За три дня до сдачи крови на биохимический анализ женщинам советуют убрать из своего рациона потенциальные аллергены. К таким продуктам относятся морепродукты, арахис, молоко, рыба и шоколад. Кроме того, стоит избегать жареной, соленой и копченой пищи, так как она может повлиять на точность результатов анализа.
Для получения надежных данных важно постараться расслабиться, так как повышенная активность нервной системы может оказать влияние на уровень гормонов плаценты. Перед проведением исследований необходимо хорошо выспаться и отдохнуть. Также многие эксперты рекомендуют воздержаться от половой жизни за три дня до планируемого скрининга.
Особенности проведения
Первый скрининг во время беременности: как он проходит. Обычно этот процесс делится на три этапа. Первый этап — подготовка, включает в себя опрос о жалобах и осмотр акушера-гинеколога. Врач собирает информацию о медицинской истории женщины и её семье, а также определяет дату зачатия. Для точности результатов скрининга в первом триместре важно знать возраст пациентки, наличие хронических заболеваний, эндокринные расстройства и информацию о проведении ЭКО.
Обязательно выясняется, есть ли в семье наследственные заболевания. Специалист также интересуется предыдущими беременностями: были ли выкидыши, рождены ли дети с врожденными аномалиями и так далее. Женщинам с неблагоприятным наследственным фоном рекомендуется пройти генетический скрининг.
После консультации врач выдает направление на ультразвуковое исследование и биохимический анализ (скрининг-тест). Порядок их выполнения может различаться в зависимости от клиники.
Иногда оба теста проводятся в один день. Это чаще всего происходит, если УЗИ выполняется трансвагинально, так как перед трансабдоминальным исследованием необходимо выпить много воды, что может повлиять на результаты скрининга, особенно при анализе гормонов плаценты.
В некоторых случаях исследование проходит в два этапа. В первый день женщина проходит УЗИ, на котором определяется дата зачатия. Эти данные необходимы для правильной интерпретации результатов биохимического теста, так как уровень гормонов меняется ежедневно.
Реже сначала женщины сдают кровь на биохимический тест, а затем идут на УЗИ, где снова уточняется срок беременности.
УЗИ скрининг
Скрининговое УЗИ в первом триместре обычно занимает не более 30 минут. Если исследование проводится трансвагинальным методом, на датчик надевается одноразовый презерватив, после чего он аккуратно вводится во влагалище. При правильном выполнении процедуры беременная женщина не должна испытывать никаких неприятных ощущений.
УЗИ плода в первом триместре:
При трансабдоминальном УЗИ передняя стенка живота будущей мамы обрабатывается специальным гелем. Датчик устройства перемещается по поверхности, а изображение выводится на экран. Это исследование также не вызывает дискомфорта у беременной.
Многие женщины интересуются, можно ли узнать пол ребенка на первом скрининге. Некоторые специалисты могут попытаться оценить область малого таза плода. Однако для получения точных результатов малыш должен находиться лицом к передней стенке матки.
Когда определяют пол ребенка
С увеличением срока беременности возрастает вероятность точного определения пола ребенка. На 11 неделе успешность таких попыток составляет менее 50%. Однако к концу 13 недели врачи могут с высокой долей уверенности (до 80%) установить пол малыша.
Для проведения ультразвукового скрининга необходимо соблюдение определенных условий. Первое из них — длина плода от копчика до темечка должна составлять не менее 4,5 сантиметров. Второе условие — ребенок должен находиться в правильном положении в матке. Врач может попросить женщину немного подвигаться или покашлять, чтобы помочь малышу занять нужную позу.
Во время ультразвукового исследования врач обращает внимание на следующие ключевые параметры:
- КТР — длина плода от конца позвоночника до темечка;
- окружность черепа;
- БПР — расстояние между теменными буграми;
- ТВП — толщина воротникового пространства (шейной складки);
- пульс;
- длина костей конечностей;
- наличие, положение и строение внутренних органов;
- анатомия плаценты;
- наличие и структура носовой кости.
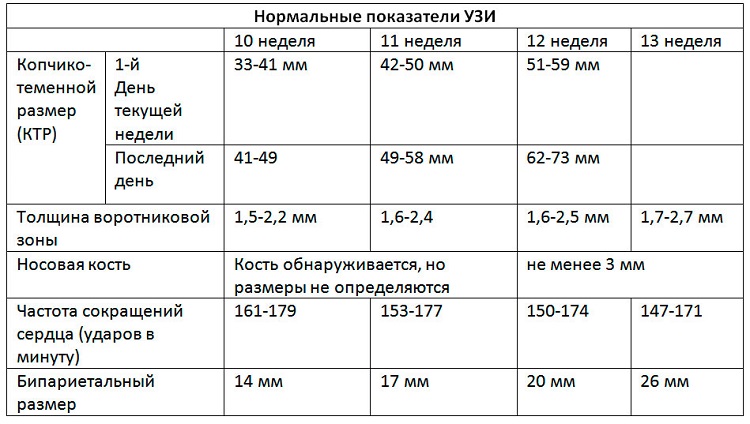
Нормы первого триместра по результатам УЗИ:
| Срок беременности | КТР, мм | ТВП, см | Носовая кость, мм | Пульс, уд/мин | БПР, мм |
|---|---|---|---|---|---|
| 11 неделя | 45-51 | 0,14-0,26 | Наличие | 150-180 | 18 |
| 12 неделя | 52-60 | 0,15-0,27 | больше 3 | 148-175 | 21 |
| 13 неделя | 61-74 | 0,16-0,28 | больше 3 | 143-170 | 27 |
При наличии показаний или по желанию беременной женщины врач может провести дополнительное исследование с использованием допплеровского датчика. Этот тест позволяет оценить состояние кровообращения между сосудами матки и плаценты; выявление патологии может указывать на кислородное голодание плода. Допплеровское УЗИ также дает возможность увидеть количество сосудов в пуповине — в норме должно быть две артерии и одна вена.
Биохимический скрининг
Для определения уровня гормонов, вырабатываемых плацентой, медики проводят забор венозной крови. Эта процедура практически безболезненна, и если у вас есть страх, лучше не смотреть на шприц. Сначала лаборант накладывает жгут на плечо, после чего женщине необходимо несколько раз сжать кулак. Затем специалист вводит иглу в вену и забирает несколько миллилитров крови.
Скрининговый анализ крови позволяет оценить уровень хорионического гонадотропина человека (ХГЧ). Этот гормон вырабатывается плацентой, и его концентрация в крови увеличивается до 11 недели беременности, а на 12 неделе наблюдается небольшое снижение. Изменения в уровне ХГЧ могут свидетельствовать о различных хромосомных и плацентарных аномалиях.
Нормы ХГЧ:
Срок беременности
ХГЧ, нг/мл
11 неделя
18-130
12 неделя
13-127
13 неделя
14-115
Первый скрининг при беременности: что он показывает? Повышенный уровень ХГЧ на первом скрининге может быть признаком синдрома Дауна. Однако высокий уровень этого гормона также может указывать на многоплодную беременность или метаболические нарушения у будущей матери.
Сниженный уровень ХГЧ является одним из факторов риска синдрома Эдвардса и Патау. В некоторых случаях уменьшение этого гормона может свидетельствовать о патологиях плаценты или неправильном прикреплении плодного яйца.
РАРР-А — еще один гормон, который вырабатывается плацентой. Его уровень в крови увеличивается по мере роста срока беременности. В норме РАРР-А отвечает за иммунный ответ женщины, обеспечивая адаптацию организма к вынашиванию.
Нормы РАРР-А:
Срок беременности
РАРР-А, мЕД/мл
11 неделя
0,77-4,78
12 неделя
1,05-6,03
13 неделя
1,42-8,57
Первый скрининг при беременности: расшифровка УЗИ на фото. Увеличение уровня РАРР-А в первом триместре не указывает на наличие хромосомных аномалий у плода. Однако снижение этого гормона может говорить о синдроме де Ланге, Дауна или Эдвардса. В некоторых случаях низкие показатели могут свидетельствовать о замершей беременности или угрозе самопроизвольного аборта.
Понятие «МоМ»
Для упрощения оценки результатов биохимического тестирования беременных врачами было введено понятие «МоМ» в акушерскую практику. Этот коэффициент показывает, насколько уровень гормонов отклоняется от средней нормы, то есть медианы.
МоМ вычисляется путем деления результатов биохимического теста у беременных на медиану. В норме этот показатель должен находиться в диапазоне от 0,5 до 2,0, что означает, что допустимо его отклонение в два раза как в сторону уменьшения, так и увеличения уровней ХГЧ и РАРР-А. Оптимальные результаты тестов составляют 1 МоМ. При беременности двойней допускается увеличение коэффициента до 2,5-3,0.
Скрининги во время беременности проводятся на различных сроках.
https://youtube.com/watch?v=fEdOjSbwC4Y
Результаты первого скрининга
Первый скрининг при беременности, который обычно проводится на сроке 11-14 недель, включает в себя комплексное обследование, направленное на выявление возможных хромосомных аномалий у плода, таких как синдром Дауна, синдром Эдвардса и другие генетические нарушения. Результаты этого скрининга могут быть представлены в виде двух основных показателей: биохимических маркеров и ультразвуковых данных.
Биохимические маркеры включают в себя уровень определенных веществ в крови матери, таких как свободный бета-ХГЧ (хорионический гонадотропин человека) и PAPP-A (протеин, ассоциированный с беременностью). Эти показатели анализируются в сочетании с данными о возрасте матери, сроке беременности и другими факторами, что позволяет рассчитать риск наличия хромосомных аномалий у плода.
Ультразвуковое исследование в рамках первого скрининга позволяет оценить анатомические особенности плода, такие как наличие носовой кости, размер затылочной области и другие параметры, которые могут указывать на риск генетических нарушений. Важно отметить, что наличие или отсутствие определенных признаков на УЗИ также влияет на интерпретацию результатов скрининга.
Результаты первого скрининга могут быть представлены в виде вероятностной оценки риска. Например, если риск синдрома Дауна составляет 1:250, это означает, что из 250 беременных женщин с аналогичными показателями, одна может родить ребенка с этим синдромом. Если риск выше 1:100, это считается повышенным, и женщине могут быть предложены дополнительные исследования, такие как инвазивные процедуры (амниоцентез или хорионическая биопсия), для более точной диагностики.
Важно помнить, что первый скрининг не является диагностическим тестом, а лишь инструментом для оценки вероятности наличия аномалий. Положительный результат не означает, что у плода обязательно есть патология, а отрицательный результат не гарантирует отсутствие проблем. Поэтому результаты первого скрининга должны обсуждаться с врачом, который сможет объяснить их значение и предложить дальнейшие шаги в зависимости от индивидуальной ситуации.
Кроме того, результаты первого скрининга могут оказать влияние на эмоциональное состояние будущих родителей. Важно, чтобы они получили поддержку и информацию о возможных вариантах действий в случае выявления повышенного риска. Психологическая поддержка и консультации могут сыграть важную роль в этом процессе, помогая родителям справиться с тревогой и неопределенностью.
Таким образом, первый скрининг при беременности является важным этапом, который позволяет оценить риски и принять обоснованные решения о дальнейшем ведении беременности. Правильная интерпретация результатов и своевременное обращение к специалистам помогут обеспечить здоровье как матери, так и ребенка.
Нормальные и отклоняющиеся показатели
Первый скрининг при беременности, который обычно проводится на сроке 11-14 недель, включает в себя комплексное обследование, направленное на выявление возможных хромосомных аномалий у плода, таких как синдром Дауна, синдром Эдвардса и синдром Патау. Важными компонентами этого скрининга являются ультразвуковое исследование (УЗИ) и анализ крови на определение биохимических маркеров.
Во время ультразвукового исследования врач оценивает анатомические особенности плода, а также измеряет толщину воротникового пространства (NT) — области на задней стороне шеи. Увеличение этого показателя может свидетельствовать о повышенном риске хромосомных аномалий. Нормальные значения толщины воротникового пространства варьируются в зависимости от срока беременности, но в целом не должны превышать 3 мм. Если значение превышает норму, это может потребовать дополнительного обследования.
Анализ крови на биохимические маркеры включает в себя определение уровня свободной бета-ХГЧ (хорионического гонадотропина человека) и PAPP-A (протеина, ассоциированного с беременностью). Нормальные значения этих маркеров также зависят от срока беременности. Например, уровень свободной бета-ХГЧ в первом триместре обычно составляет от 5 до 50 мЕд/мл, а уровень PAPP-A — от 0,5 до 2,5 МЕ/мл. Отклонения от этих норм могут указывать на риск хромосомных аномалий или других осложнений беременности.
Важно отметить, что результаты первого скрининга не являются окончательными диагнозами. Они лишь указывают на вероятность наличия аномалий, и в случае выявления отклонений могут быть рекомендованы дополнительные исследования, такие как инвазивные процедуры (амниоцентез или хорионическая биопсия) для более точной диагностики.
Кроме того, результаты скрининга могут зависеть от множества факторов, включая возраст матери, наличие хронических заболеваний, а также генетическую предрасположенность. Поэтому интерпретация результатов должна проводиться квалифицированным специалистом, который сможет учесть все индивидуальные особенности пациентки.
Что делать при получении неблагоприятных результатов
Получение неблагоприятных результатов первого скрининга может вызвать у будущих родителей множество эмоций, включая страх, тревогу и неуверенность. Важно помнить, что скрининг — это всего лишь тест, который помогает оценить риск наличия определенных аномалий у плода, и не является окончательным диагнозом.
Первым шагом после получения неблагоприятных результатов является консультация с врачом. Специалист сможет объяснить, что именно означают результаты, и какие дальнейшие действия могут быть предприняты. Не стоит стесняться задавать вопросы и уточнять все моменты, которые вызывают беспокойство. Врач может предложить дополнительные исследования, такие как амниоцентез или хорионическая биопсия, которые помогут более точно оценить состояние плода.
Также важно обсудить с врачом возможные варианты дальнейшего ведения беременности. В зависимости от результатов и состояния здоровья матери, могут быть предложены различные подходы, включая более частые ультразвуковые исследования или консультации с узкими специалистами, такими как генетики или перинатологи.
Не менее важным аспектом является эмоциональная поддержка. Будущие родители могут обратиться за помощью к психологу или консультанту по вопросам беременности, чтобы справиться с тревогой и стрессом, вызванными неблагоприятными результатами. Поддержка со стороны близких и друзей также играет важную роль в этот период.
Кроме того, стоит рассмотреть возможность участия в группах поддержки, где можно поделиться своими переживаниями с другими родителями, которые находятся в аналогичной ситуации. Это может помочь почувствовать себя менее одинокими и получить полезные советы от тех, кто уже прошел через подобные испытания.
В заключение, важно помнить, что неблагоприятные результаты первого скрининга — это не конец света. Своевременное обращение к специалистам, получение необходимой информации и поддержка близких помогут справиться с этой ситуацией и принять обоснованные решения о дальнейшем ведении беременности.
Рекомендации по дальнейшим действиям
После получения результатов первого скрининга при беременности, будущие родители могут столкнуться с различными эмоциями и вопросами. Важно понимать, что результаты скрининга не являются окончательными диагнозами, а лишь указывают на вероятность наличия определенных аномалий или заболеваний у плода. В зависимости от полученных данных, врач может рекомендовать различные дальнейшие действия.
Если результаты скрининга показывают низкий риск хромосомных аномалий, то, как правило, дальнейшие действия могут включать регулярные наблюдения и плановые УЗИ. Важно продолжать следить за состоянием здоровья матери и плода, а также соблюдать рекомендации по питанию и образу жизни.
В случае, если результаты скрининга указывают на повышенный риск, врач может предложить дополнительные исследования. Это могут быть инвазивные процедуры, такие как амниоцентез или хорионическая биопсия, которые позволяют получить более точные данные о хромосомном наборе плода. Эти процедуры имеют свои риски, поэтому важно обсудить все возможные последствия и альтернативы с врачом.
Также стоит обратить внимание на возможность консультации с генетиком. Специалист поможет разобраться в результатах скрининга, объяснит, что они могут означать для здоровья ребенка и семьи в целом, а также предложит варианты дальнейших действий и поддержки.
Не менее важным аспектом является эмоциональная поддержка. Беременность — это период, наполненный ожиданиями и надеждами, и получение неожиданных результатов может вызвать стресс и тревогу. Рекомендуется обсуждать свои чувства с партнером, близкими или психологом, чтобы справиться с возможными переживаниями.
Наконец, важно помнить, что каждый случай индивидуален. Рекомендации могут варьироваться в зависимости от медицинской истории, возраста матери, а также других факторов. Поэтому всегда следует доверять своему врачу и следовать его рекомендациям, чтобы обеспечить наилучший исход для матери и ребенка.
Психологический аспект первого скрининга
Первый скрининг при беременности — это не только медицинская процедура, но и важный психологический этап для будущих родителей. На этом этапе женщины могут испытывать широкий спектр эмоций, включая радость, тревогу и даже страх. Понимание психологического аспекта первого скрининга поможет будущим мамам и папам лучше подготовиться к этому событию и справиться с возможными переживаниями.
Во время первого скрининга, который обычно проводится на сроке 11-14 недель, врачи оценивают риск хромосомных аномалий, таких как синдром Дауна, а также проверяют состояние плода и здоровье матери. Для многих женщин этот период становится временем ожидания и надежд, но также и источником стресса. Ожидание результатов анализа может вызывать беспокойство, особенно если в семье уже были случаи генетических заболеваний.
Важно понимать, что тревога — это нормальная реакция на неопределенность. Будущие родители могут испытывать страх перед возможными негативными результатами, что может повлиять на их эмоциональное состояние и общее самочувствие. В таких случаях полезно обсудить свои переживания с партнером, близкими или специалистом, например, психологом, который сможет помочь справиться с волнением и дать рекомендации по управлению стрессом.
Кроме того, важно помнить, что первый скрининг — это не только возможность выявить потенциальные проблемы, но и шанс получить положительные новости о здоровье будущего ребенка. Позитивный настрой и поддержка со стороны близких могут значительно снизить уровень тревожности и помочь будущим родителям сосредоточиться на радостных моментах ожидания малыша.
Также стоит отметить, что многие медицинские учреждения предлагают консультации и психологическую поддержку для беременных женщин. Это может быть полезным ресурсом для тех, кто испытывает сильные эмоции или нуждается в дополнительной информации о процессе скрининга и его значении.
В заключение, первый скрининг при беременности — это важный этап, который требует не только физической, но и психологической подготовки. Осознание своих эмоций, открытое общение с партнером и поддержка специалистов помогут будущим родителям пройти через этот процесс с меньшим стрессом и большей уверенностью в будущем.