Оплодотворение и развитие плодного яйца — это процесс, начинающийся с слияния сперматозоида и яйцеклетки. В первые недели беременности происходят изменения, определяющие здоровье и развитие ребенка. В статье рассмотрим основные стадии формирования плодного яйца, его строение и возможные аномалии. Эти аспекты помогут женщинам лучше понять развитие беременности и факторы, влияющие на здоровье плода, что способствует более осознанному подходу к ведению беременности.
Что такое плодное яйцо
Плодное яйцо представляет собой комбинацию зародышевых оболочек и самого зародыша. Этот этап беременности считается первой фазой ее развития, которая начинается с слияния мужской и женской половых клеток.
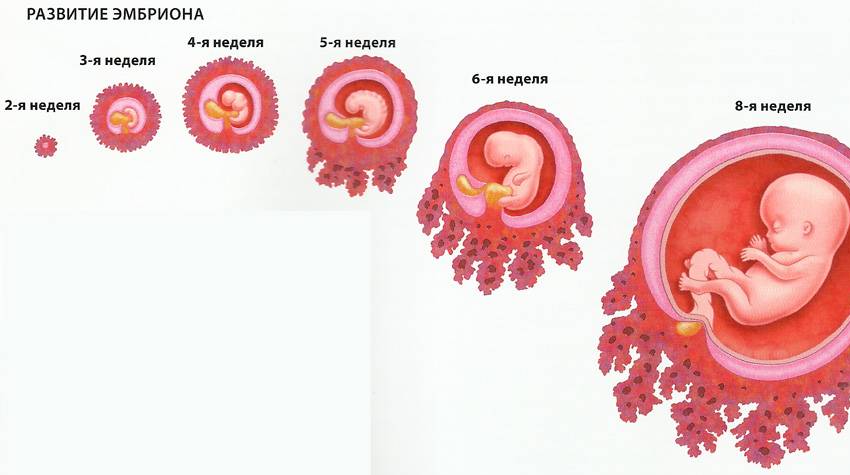
После оплодотворения яйцеклетка начинает активно делиться, сначала на две клетки, затем на четыре и так далее. Количество клеток и размер плода постоянно увеличиваются. Группа клеток, продолжающая деление, движется по маточной трубе к месту имплантации. Эта группа клеток и называется плодным яйцом.
Достигнув своей цели, плодное яйцо прикрепляется к стенке матки женщины, что происходит примерно через неделю после оплодотворения. В течение этого времени оно получает необходимые питательные вещества из яйцеклетки.
- В течение двух недель после внедрения в матку плодное яйцо начинает питать утолщенную слизистую оболочку этого органа, которая уже подготовлена к развитию и питанию плода до формирования плаценты.
- Плацента, или детское место, образуется из внешней оболочки плодного яйца на третьей неделе, когда она уже покрыта ворсинками. Эти ворсинки проникают в слизистую оболочку матки и сосудистые стенки, заполняя их кровью и обеспечивая необходимое питание.
- Плодное яйцо является первым признаком нормального течения беременности. Его можно увидеть на ультразвуковом исследовании уже через две недели после задержки менструации, обычно на 3-4 неделе. Эмбрион становится видимым только на пятой неделе беременности. Если на пятой неделе врач не обнаруживает эмбриона в плодном яйце, то УЗИ повторяют через пару недель.
- Обычно на 6-7 неделе плод и его сердцебиение становятся видимыми. Если же на 7 неделе плодное яйцо остается пустым, это может указывать на неразвивающуюся беременность. На ранних сроках могут возникнуть и другие осложнения, такие как неправильное расположение плодного яйца, его аномальная форма или отслойки.
- Поэтому важно пройти ультразвуковое обследование как можно раньше, чтобы иметь возможность скорректировать ситуацию, если это возможно. В первом триместре (до 10 недели) существует высокая вероятность самопроизвольного выкидыша, отслойки и других патологий. Но давайте оставим грустные мысли.
На 6 неделе и ранее плодное яйцо имеет овальную форму. На ультразвуковом исследовании обычно измеряется его внутренний диаметр – СВД плодного яйца. Поскольку размер плодного яйца на 7 неделе или в любой другой период беременности может варьироваться, существует вероятность ошибки в определении срока беременности по этому фетометрическому показателю.
В среднем такая погрешность составляет около 10 дней. Срок беременности определяется не только по этому показателю, но также учитываются значения копчико-теменного размера плода и другие важные параметры.
https://youtube.com/watch?v=HHbmSOgAMZ0
Врачи подчеркивают, что оплодотворение и развитие плодного яйца — это сложный и многогранный процесс, который включает несколько ключевых стадий. Сначала происходит слияние сперматозоида и яйцеклетки, что приводит к образованию зиготы. Затем зигота начинает делиться, образуя бластомеру, и через несколько дней превращается в бластоцист, которая имплантируется в стенку матки. На этом этапе важно, чтобы все процессы проходили без сбоев, так как любые аномалии могут привести к серьезным последствиям, включая выкидыши или пороки развития. Врачи отмечают, что среди возможных аномалий можно выделить хромосомные нарушения, которые могут возникнуть в результате неправильного деления клеток. Также они акцентируют внимание на важности ранней диагностики и мониторинга беременности, чтобы минимизировать риски и обеспечить здоровое развитие плода.
https://youtube.com/watch?v=yCkNwhItt-Q
Почему такое название
Яйцом называют оплодотворенную яйцеклетку, так как по своей форме и структуре она напоминает обычное яйцо:
- оболочка;
- амниотическая жидкость;
- желточный мешок;
- зародыш.
С течением времени яйцо претерпевает изменения внутри матки. Внешняя оболочка, известная как хорион, имеет ворсинки, которые помогают ей прикрепляться к слизистой матки. В дальнейшем из хориона формируется плацента.
Амниотическая жидкость, аналогичная яичному белку, представляет собой питательную среду, вырабатываемую амнионом — внутренней оболочкой плодного яйца.
Желточный мешок служит пищевым запасом, который яйцеклетка использует для питания развивающегося эмбриона в начале беременности. Он соединяется с зародышем в области пуповины и через небольшой канал передает необходимые питательные вещества зиготе.
Зародыш формируется в результате многократного деления оплодотворенной яйцеклетки — зиготы. Первоначальная стадия деления зиготы называется морулой, представляющей собой маленький шарик. Каждая клетка морулы имеет свою функцию, из них будут развиваться ткани, а затем органы, и в конечном итоге — системы органов малыша. Но это произойдет позже.
На данный момент можно лишь увидеть на УЗИ, как выглядит плодное яйцо снаружи.
| Стадия развития | Основные события | Возможные аномалии |
|---|---|---|
| Оплодотворение | Слияние сперматозоида и яйцеклетки, образование зиготы. | Неудачное оплодотворение, полиспермия (оплодотворение несколькими сперматозоидами), анеуплоидия (неправильное количество хромосом). |
| Дробление | Серия митотических делений зиготы без увеличения общего размера, образование морулы, затем бластоцисты. | Задержка дробления, аномальное дробление (неравномерное, асинхронное), фрагментация бластомеров. |
| Имплантация | Прикрепление бластоцисты к эндометрию матки. | Внематочная беременность (имплантация вне матки), неполная имплантация, отторжение эмбриона. |
| Гаструляция | Формирование трех зародышевых листков (эктодерма, мезодерма, энтодерма), начало дифференцировки тканей и органов. | Дефекты нервной трубки (анэнцефалия, спина бифида), пороки сердца, аномалии развития конечностей. |
| Органогенез | Формирование основных органов и систем организма из зародышевых листков. | Врожденные пороки развития (расщелина губы и неба, пороки почек, аномалии ЖКТ), синдромы (Дауна, Эдвардса, Патау). |
| Фетальный период | Рост и созревание органов и систем, увеличение размеров плода. | Задержка внутриутробного развития, преждевременные роды, внутриутробная гибель плода, функциональные нарушения органов. |
| Строение плодного яйца | Зигота, морула, бластоциста, эмбрион, плод, амнион, хорион, желточный мешок, аллантоис, плацента, пуповина. | Аномалии развития плаценты (предлежание, отслойка), аномалии пуповины (короткая, длинная, обвитие), аномалии околоплодных вод (многоводие, маловодие). |
Как выглядит плодное яйцо
Узнав о своей беременности, многие любопытные будущие мамы начинают задавать врачу вопросы о том, когда и как можно увидеть плодное яйцо, а также как оно выглядит. Попробуем ответить на эти вопросы.
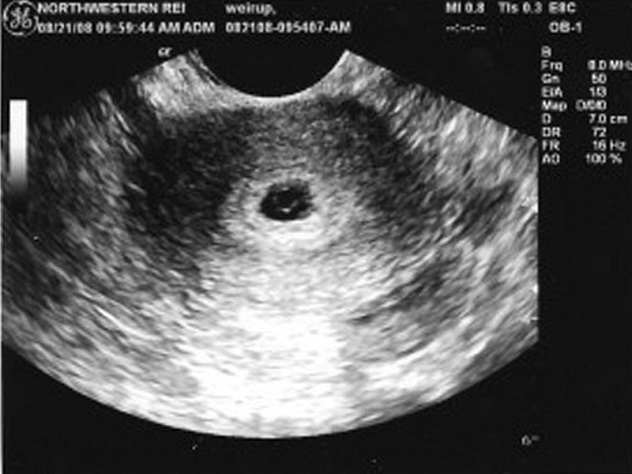
Плодное яйцо, диаметр которого в первые дни беременности довольно небольшой, можно заметить уже через две-три недели после задержки менструации. Обычно сформированная структура располагается в верхней части маточной полости, имеет темный (серый) оттенок и округлую или овальную форму. На этом этапе эмбрион еще очень мал, поэтому его невозможно обнаружить при ультразвуковом исследовании.
Стадии формирования плодного яйца
Клетки начинают перемещаться и дифференцироваться, что приводит к образованию внезародышевых органов. На этом этапе формируются:
- Амнион (будущий плодный пузырь). Эта прозрачная оболочка производит амниотическую жидкость, которая служит питательной средой для эмбриона, способствует правильному развитию и росту его частей, а также защищает от повреждений.
- Хорион (будущая плацента). Это внешняя оболочка плодного яйца, которая непосредственно соприкасается со стенкой матки. Через хорион зародыш получает необходимые питательные вещества и кислород до завершения формирования плаценты.
- Желточный пузырек. Он трансформируется в желточный мешок – основной орган кроветворения до формирования плаценты, где появляются первые кровеносные сосуды и начинают вырабатываться половые клетки.
На 14–15 день после оплодотворения формируются три зародышевых листка, нервная трубка и хорда – предшественник позвоночника. Начинает развиваться аллантоис, из которого впоследствии образуются пуповина и мочевой пузырь. С 15-го по 20-й день продолжается отделение тканей эмбриона от внезародышевых структур и формирование туловищной складки.
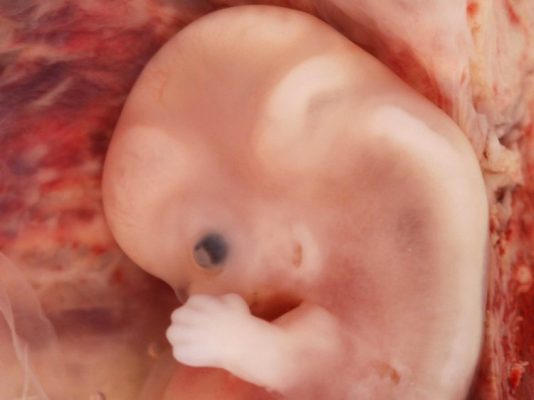
До 35-го дня клетки зародыша продолжают делиться и «специализироваться» – формируется 43–44 сегмента, из которых до конца второго месяца внутриутробного развития будут развиваться скелет и зачатки всех органов. На 8–9 неделе эмбрион уже напоминает человека, его вес составляет около 5 г, а рост – 40 мм.
Сроки проведения плановой ультразвуковой диагностики
Согласно данным Всемирной организации здравоохранения, установлены четкие сроки для обязательного проведения ультразвуковых исследований в процессе беременности.
В другие временные интервалы УЗИ назначается только по индивидуальным показаниям, исходя из состояния матери и плода:
- Первое ультразвуковое исследование рекомендуется проводить на 12-14 неделе;
- Второй скрининг следует проходить на 20-24 неделе;
- Третье УЗИ необходимо сделать на 32-34 неделе беременности.
Не стоит игнорировать сроки обследований, так как именно в эти периоды можно выявить возможные пороки развития плода. В случае необходимости может быть принято решение о медицинском прерывании беременности. Последнее скрининговое исследование допускается проводить и на более поздних сроках.
Результаты текущих исследований могут значительно отличаться от норм, но это не всегда является причиной для паники. Важно помнить, что развитие каждого ребенка уникально. Тем не менее, не следует игнорировать обнаруженные симптомы.
Эмбриогенез, то есть процесс формирования и развития эмбриона, продолжается с первой до 11-12 недели беременности. После этого срока эмбрион начинает называться плодом, при этом отсчет начинается с первого дня последней менструации.
Начало новой жизни происходит с момента оплодотворения яйцеклетки. При слиянии сперматозоида и яйцеклетки образуется зигота, которая через 26-30 часов начинает делиться, формируя многоклеточный эмбрион, размеры которого увеличиваются стремительно.
В первые четыре дня своего существования эмбрион достигает примерно 0,14 мм, к шестому дню его размер составляет 0,2 мм, а к концу седьмого дня – 0,3 мм.
На 7-8 день эмбрион прикрепляется к стенке матки.
На 12 день развития размер эмбриона уже составляет 2 мм.
Изменение размера эмбриона по неделям беременности
На третьей неделе эмбрионального развития, что соответствует пятой неделе беременности, в области будущего позвоночника формируется канавка из эктодермы. Позже ее края сливаются, образуя нервную трубку, из которой впоследствии разовьются спинной и головной мозг. К концу этой недели размер эмбриона составляет около 4 мм.
На четвертой неделе из нервной трубки начинает формироваться основа центральной нервной системы — спинной и головной мозг. Сердце совершает свое первое сокращение. Появляются зачатки рук, ног, глаз и внутренних органов, а также начинается кровообращение.
В пятую и шестую недели происходит формирование головной части и черт лица эмбриона, его длина составляет примерно 1 см.
На седьмой неделе удлиняются конечности, и начинается развитие легких. Сердце уже полностью сформировано, а размер эмбриона достигает 1,5 см.
На восьмой неделе жизненно важные органы почти полностью сформированы, а размер эмбриона составляет около 2 см.
На девятой неделе становятся заметными ушки, нос, веки, рот и глаза. Рост малыша составляет примерно 3 см, и он продолжает активно расти.
На десятой неделе, что соответствует двенадцатой неделе беременности, строение скелета полностью соответствует человеческому, конечности продолжают удлиняться, а кровь ребенка приобретает свою группу. Размер эмбриона, который уже можно считать плодом, может достигать 7 см.
При первом ультразвуковом исследовании, которое проводится при задержке менструации для подтверждения маточной беременности, можно увидеть плодное яйцо. В этот момент врач сообщает вам радостную новость о том, что вы скоро станете мамой. На экране вы увидите плодное яйцо — небольшое овальное образование. На ранних сроках эмбрион, который будет развиваться внутри плодного яйца, еще не виден, но вскоре он подрастет и станет заметным.
Пустое плодное яйцо — это яйцо без эмбриона, что указывает на отсутствие развития беременности. Обычно эмбрион становится видимым уже на пятой неделе, однако бывают случаи, когда на этом сроке его не удается обнаружить, и в таких ситуациях назначается повторное УЗИ. Часто повторное исследование показывает как эмбрион, так и сердцебиение. Если после шести-семи недель эмбрион не виден, это может свидетельствовать о том, что беременность не развивается.
Диаметр плодного яйца по неделям
Когда диаметр плодного яйца составляет 4 миллиметра, это свидетельствует о том, что срок беременности не превышает шести недель.
- Обычно на четвертой неделе размеры плодного яйца составляют 4 миллиметра. На пятой неделе его размер достигает 6 миллиметров, а на пятой неделе и трех днях — 7 миллиметров.
- На шестой неделе плодное яйцо, как правило, увеличивается до 11-18 миллиметров, а средний внутренний размер в 16 миллиметров соответствует сроку в шесть недель и пять дней. На седьмой неделе диаметр варьируется от 19 до 26 миллиметров.
- На восьмой неделе плодное яйцо вырастает до 27-34 миллиметров. В этот период на УЗИ уже можно четко увидеть плод.
- На девятой неделе размер плодного яйца составляет 35-43 миллиметра.
- К концу десятой недели диаметр плодного яйца достигает примерно 50 миллиметров.
Как видно, размеры плодного яйца на четвертой неделе значительно отличаются от размеров на десятой неделе.
На вопрос о том, как быстро увеличивается плодное яйцо, можно ответить с уверенностью: до пятнадцатой-шестнадцатой недели его размер увеличивается примерно на 1 миллиметр в день. После этого диаметр начинает расти на 2-3 миллиметра ежедневно.
Далее представлено увеличение размеров плодного яйца по неделям в таблице:
Размеры плодного яйца – нормы по неделям
Размер оплодотворённой яйцеклетки варьируется в зависимости от срока беременности. При отсутствии каких-либо патологий диаметр яйцеклетки увеличивается ежедневно на 1 мм до 15–16 акушерской недели, а затем темп роста составляет 2-2,5 мм в день. Существуют определённые нормы, которые помогают оценить течение беременности, и во время ультразвукового исследования обязательно измеряют толщину хориона.
Таблица размеров плодного яйца и толщины хориона
| Срок беременности (неделя) | Диаметр зародышевого яйца (мм) | Толщина хориона (мм) |
| 5 | 5 | — |
| 6 | 10,9–18,1 | — |
| 7-8 | 20,1–25,1 | 7–14 |
| 8–9 | 27,9–33,2 | 8–15 |
| 9–10 | 34,1–42,2 | 8,5-9,5–16,5–1,5 |
| 11 | 50 | 10–18,5 |
| 12 | 56-62 | 11,5-19 |
| 13 | 62–67 | 12,5–20 |
Точная масса
| Неделя беременности | Рост, см | Вес, гр | ДБ, мм | ДГК, мм | БПР, мм |
|---|---|---|---|---|---|
| 11 | 6,8 | 11 | 7 | 20 | 18 |
| 12 | 8,2 | 19 | 9 | 24 | 21 |
| 13 | 10,0 | 31 | 12 | 24 | 24 |
| 14 | 12,3 | 52 | 16 | 26 | 28 |
| 15 | 14,2 | 77 | 19 | 28 | 32 |
| 16 | 16,4 | 118 | 22 | 34 | 35 |
| 17 | 18,0 | 160 | 24 | 38 | 39 |
| 18 | 20,3 | 217 | 28 | 41 | 42 |
| 19 | 22,1 | 270 | 31 | 44 | 44 |
| 20 | 24,1 | 345 | 34 | 48 | 47 |
| 21 | 25,9 | 416 | 37 | 50 | 50 |
| 22 | 27,8 | 506 | 40 | 53 | 53 |
| 23 | 29,7 | 607 | 43 | 56 | 56 |
| 24 | 31,2 | 733 | 46 | 59 | 60 |
| 25 | 32,4 | 844 | 48 | 62 | 63 |
| 26 | 33,9 | 969 | 51 | 64 | 66 |
| 27 | 35,5 | 1135 | 53 | 69 | 69 |
| 28 | 37,2 | 1319 | 55 | 73 | 73 |
| 29 | 38,6 | 1482 | 57 | 76 | 76 |
| 30 | 39,9 | 1636 | 59 | 79 | 78 |
| 31 | 41,1 | 1779 | 61 | 81 | 80 |
| 32 | 42,3 | 1930 | 63 | 83 | 82 |
| 33 | 43,6 | 2088 | 65 | 85 | 84 |
| 34 | 44,5 | 2248 | 66 | 88 | 86 |
| 35 | 45,4 | 2414 | 67 | 91 | 88 |
| 36 | 46,6 | 2612 | 69 | 94 | 89,5 |
| 37 | 47,9 | 2820 | 71 | 97 | 91 |
| 38 | 49,0 | 2992 | 73 | 99 | 92 |
| 39 | 50,2 | 3170 | 75 | 101 | 93 |
| 40 | 51,3 | 3373 | 77 | 103 | 94,5 |
Хотя из представленной таблицы можно узнать вес плода на разных неделях беременности, взвесить своего малыша до родов вряд ли получится. Это также невозможно и для врачей, так как он находится внутри вашего живота, и вряд ли стоит его оттуда извлекать для взвешивания.
Вес ребенка имеет важное значение для оценки его внутриутробного развития. Однако точно определить его массу невозможно. Поэтому врачи используют другие параметры, чтобы понять, соответствует ли вес плода нормам для данного срока беременности. Для выявления возможного отставания в развитии специалист оценивает различные размеры плода, которые определяются с помощью ультразвукового исследования.
В акушерской практике применяется такой показатель, как предполагаемая масса плода (ПМП). Почему она называется предполагаемой? Потому что плод никто не взвешивает, это расчетный показатель. Масса рассчитывается на основе нескольких размеров. Однако этот показатель не всегда является точным, и может иметь погрешность до 25%. Особенно это касается случаев, когда вес плода не соответствует сроку беременности. На точность расчета предполагаемой массы влияют различные факторы, такие как количество околоплодных вод, соотношение мышечной и жировой ткани, а также предлежание плода.
Если возникает необходимость в более точном определении массы ребенка, может быть использовано магнитно-резонансное томографирование (МРТ), которое предоставляет максимально приближенные к реальным значения.
Возможные патологии
При наличии неблагоприятных факторов форма и размеры плодного яйца могут изменяться, что указывает на возможные патологические процессы, способные привести к выкидышу или аномалиям в развитии.
На изображении плодного яйца могут быть выявлены потенциальные патологии.
Патологии и возможные причины
| Патология | Возможные причины | Провоцирующие факторы |
| Небольшое плодное яйцо | Замершая беременность, аномалии развития плода. | Прием антибиотиков, инфекции, генетические нарушения, гормональные сбои. |
| Большое плодное яйцо | Гибель эмбриона, хромосомные аномалии. | Инфекции мочеполовой системы, генетические патологии, нехватка половых гормонов. |
| Неровная оболочка яйца с углами | Гипертонус матки; если шейка матки закрыта и отсутствуют темные влагалищные выделения, это состояние не считается опасным, но требует постоянного наблюдения врача. | Низкий уровень прогестерона, повышенное содержание мужских гормонов, пролактина, эндометриоз, миома, многоводие. |
| Плоская форма | Замершая беременность. | Гормональные сбои, генетические аномалии у плода, вредные привычки, острые инфекционные заболевания. |
| Околоплодное яйцо расположено очень низко | Такое положение не является опасным, но требует постоянного врачебного контроля. Если яйцо прикрепилось слишком близко к шейке матки, существует риск шеечной беременности, что может потребовать удаления матки. | Патологические изменения в слизистой матки, особенности строения околоплодного яйца. |
| Околоплодное яйцо пустое, зародыш не виден | Внематочная или замершая беременность. | Генетические отклонения, инфекции, эндометриоз, нарушения эндокринной и гормональной системы. |
| Два плодных яйца, одно из которых пустое | Проблема возникает при зачатии двойни, когда развитие одного из плодов по каким-то причинам остановилось. Пустое яйцо постепенно рассасывается самостоятельно. | |
| Вытянутая форма | При отсутствии других негативных симптомов такое состояние не считается опасным. | Сильный стресс, инфекционные заболевания мочеполовой системы, вирусные и бактериальные инфекции, гормональные сбои. |
Утолщение хориона может наблюдаться при диабете, а также при гемолитических патологиях, в то время как истончение является признаком плацентарной недостаточности. Воспалительные процессы могут приводить к образованию кисты хориона и нарушению кровоснабжения в некоторых участках оболочки. Если структура хориона становится неоднородной, это может указывать на гипоплазию, что значительно увеличивает риск отслоения оплодотворенной яйцеклетки.
При несоответствии размеров яйца сроку беременности обязательно назначают повторное исследование, так как ошибки могут быть вызваны неверно установленным сроком гестации.
Отклонения от параметров
Рост и размеры плодного яйца и эмбриона должны соответствовать сроку беременности. Если при сроке 5 недель размер плода составляет менее 2 мм, это может свидетельствовать о наличии отклонений в развитии. Аналогично, если плод меньше 4 мм на 7-й неделе, это также указывает на возможные проблемы. В таких случаях важно удостовериться в правильности установленного срока беременности.
Большое плодное яйцо с маленьким эмбрионом зачастую указывает на замершую беременность. Однако для окончательного подтверждения требуется повторное обследование. Также слишком маленькое плодное яйцо может быть признаком замерзшей беременности, но в этом случае необходимо следить за динамикой развития.
Неправильная форма
О нарушении можно говорить в тех случаях, когда форма оболочки, окружающей зародыш, оказывается аномальной. Если углы этой оболочки имеют неровности, это может свидетельствовать о повышенном тонусе матки. В большинстве ситуаций такое состояние не представляет опасности, однако, если наблюдаются боли, темные выделения из влагалища или раскрытие шейки матки, существует риск выкидыша.
Для устранения проблемы врачи предпринимают меры по снижению тонуса матки, что позволяет яйцу принять правильную форму. Внешний вид плодного яйца при выкидыше зависит от срока беременности. На сроке 1-2 недели выкидыш может проявляться как кровянистые выделения, напоминающие менструацию. На более поздних сроках это может выглядеть как сгусток крови. Если выкидыш происходит на сроке 7-9 недель, женщина может заметить фрагменты тканей плода.
Если структура имеет овальную и одновременно плоскую форму, это также может указывать на замершую беременность. Однако при отсутствии болей и других симптомов стоит продолжать наблюдение за беременностью. Повторное обследование даст врачу возможность сделать более точные выводы.
Неправильное расположение
Низкое расположение плодного яйца не всегда указывает на наличие серьезных проблем, однако требует более тщательного контроля на протяжении всей беременности. Если яйцо располагается слишком близко к шейке матки, это может привести к шеечной беременности, что в свою очередь может потребовать удаления матки.
Пустое плодное яйцо
При внематочной беременности может быть выявлено пустое плодное яйцо, в котором находится лишь жидкость или сгусток крови.
Другие аномалии плодного яйца
Среди различных патологий, таких как «плодное яйцо неправильной формы», существует множество процессов, способных привести к замиранию беременности или выкидышу.
Малое плодное яйцо. При постановке данного диагноза врачи сопоставляют размеры плодного яйца с предполагаемым сроком беременности, что позволяет оценить развитие плода в утробе. Определение срока вынашивания основывается на размере яйцеклетки, поэтому такая аномалия часто оказывается следствием неточного расчета срока беременности. Однако в некоторых случаях плодное яйцо может замедлить свой рост из-за замирания беременности. В таких ситуациях необходимо провести дополнительные исследования для определения уровня гормонов в крови женщины.
Большое плодное яйцо. Эта аномалия также относится к категории замершей беременности и называется анэбриональной беременностью. При наличии большого плодного яйца на УЗИ можно увидеть все признаки оплодотворения и нормального роста, но эмбрион отсутствует. Ультразвуковое исследование, позволяющее выявить это состояние, должно проводиться не позднее 6-7 недели беременности. Тем не менее, не стоит спешить с выводами и принимать решение о прерывании беременности, так как диагноз может быть ошибочным из-за неправильного определения срока или слишком маленького размера эмбриона, который аппарат не может зафиксировать.
Вытянутое плодное яйцо. Нормальная форма плодного яйца — круглая или овальная. Вытянутое плодное яйцо может указывать на риск выкидыша. Обычно это связано с повышенным тонусом мышц стенок матки. Своевременная диагностика такой деформации и строгое соблюдение рекомендаций врача помогут предотвратить прерывание беременности и сохранить жизнь ребенку.
Женщинам с этой патологией часто назначают препараты для снижения тонуса матки, а также рекомендуют постельный режим и спокойную обстановку до тех пор, пока плодное яйцо не примет правильную форму. Динамику развития плодного яйца и возможные изменения следует контролировать с помощью ультразвукового исследования.
Пузырный занос. При этом заболевании происходит преобразование ворсинок хориона в пузырьки, заполненные светлой жидкостью. Эти пузырьки располагаются на тонких стебельках, между ними находятся частицы децидуальной оболочки. Размер пузырьков может варьироваться от просяного зерна до вишни, а их скопления могут напоминать гроздья. Существует три формы пузырного заноса, различающиеся по степени пролиферации и анаплазии:
- доброкачественная: без признаков пролиферации и анаплазии;
- потенциально злокачественная: с гиперплазией и персистирующей анаплазией эпителия хориона;
- злокачественная: с выраженной пролиферацией и анаплазией эпителия хориона.
Одним из основных симптомов пузырного заноса является маточное кровотечение, которое может начаться в первые недели беременности. Кровотечение может периодически усиливаться и ослабевать, заканчиваясь с моментом рождения заноса. Кровь обычно темного цвета, в редких случаях в ней могут присутствовать пузырьки заноса. Характер кровотечений — необильный, но усиливающийся во время рождения пузырного заноса. Диагностика заболевания основывается на вышеописанных симптомах. Дополнительно могут быть назначены биологические тесты для подтверждения беременности, так как при пузырном заносе в организме женщины образуется большое количество гонадотропных гормонов.
Поскольку эти диагнозы устанавливаются на ранних сроках беременности, у женщин есть возможность исправить ситуацию и дать ребенку шанс на жизнь благодаря тщательному наблюдению и исследованиям.
Лечится ли патология?
В большинстве случаев деформированный плодный элемент на ранних сроках не влияет на самочувствие женщины. Однако, если такое состояние выявляется во время обследования, врач должен незамедлительно принять меры. Обязательно проводятся анализы, включая тест на прогестерон, чтобы исключить возможность гормонального сбоя.
Если диагноз подтверждается, гинеколог может назначить препараты, такие как Дюфастон или Утрожестан. Отзывы о данных медикаментах положительные, что подтверждает их высокую эффективность. Дозировка всегда подбирается индивидуально, в зависимости от уровня дефицита гормона.
Если причиной является гипертонус матки, то назначаются спазмолитики, среди которых наиболее распространены:
- Но-Шпа;
- Папаверин.
Кроме того, могут быть рекомендованы препараты, содержащие магний и железо, а также седативные средства для снятия напряжения. При своевременном и правильном лечении с данной патологией можно справиться уже к 13 неделе беременности или на одну-две недели позже. Однако лечение должно проводиться под строгим контролем медицинских специалистов.
При необходимости может потребоваться госпитализация. Важно не только следовать указаниям врача, но и обеспечивать себе комфорт. В этом плане поможет комплект – халат с сорочкой «Мамаландия». Это удобная одежда, подходящая как для дома, так и для больницы.
Вы можете надеть сорочку, а если потребуется выйти, просто накиньте халат сверху и завяжите его на тесемки. Никаких пуговиц или жестких застежек! Комплект подходит для любого срока беременности благодаря такому удобному способу крепления. Эта одежда также станет незаменимой во время кормления малыша.
Как вы видите, деформированное плодное яйцо – это состояние, которое в некоторых случаях вполне объяснимо и не представляет опасности. Однако важны скорость диагностики и своевременное лечение.
https://youtube.com/watch?v=GDx9-ZMnW9E
Полезные советы
Не следует делать поспешные выводы, основываясь на таблицах и нормативах, представленных в качестве ориентиров. Если в данный момент размер яйца отличается от нормы, это вовсе не означает, что такая ситуация сохранится через неделю или две. Иногда достаточно просто успокоиться, отвлечься от переживаний, взять выходные и провести время дома с книгой, наслаждаясь чашкой теплого чая и принимая «Но-Шпу», чтобы расслабить мускулатуру матки, устранить деформацию и вернуть размеры к норме.
Если же вы столкнулись с серьезными аномалиями, такими как анэмбриония или пузырный занос, не стоит отчаиваться. Если в этот раз не удалось стать родителем, возможно, это произойдет в следующий раз. Эти аномалии не оказывают влияния на вашу способность забеременеть, выносить и родить здорового ребенка в будущем.
Что такое СВД и КТР?
СВД и КТР являются ключевыми показателями, которые оцениваются до 12-14 недели беременности. Эти параметры позволяют определить, все ли в порядке с развитием эмбриона, а также выявить возможные риски возникновения патологий и врожденных дефектов.
СВД, или средний внутренний диаметр плодного яйца, измеряется в миллиметрах. При этом допустимая погрешность в определении срока может составлять до 1,5 недель, так как она зависит от индивидуальных особенностей каждой женщины.
КТР, или копчико-теменной размер, также измеряется в миллиметрах. В отличие от СВД, здесь погрешности в определении срока не допускаются, так как этот показатель является более точным. Максимальная погрешность составляет не более 3 дней. КТР начинает измеряться после 5 недель беременности, когда уже можно увидеть эмбрион, что делает его более предпочтительным для оценки.
Таблицы размеров плодного яйца по неделям беременности могут стать полезным инструментом для будущих мам, предоставляя важную информацию о развитии плода.
Факторы, влияющие на оплодотворение и развитие плодного яйца
Оплодотворение и развитие плодного яйца – это сложные процессы, на которые влияют множество факторов. Эти факторы можно разделить на несколько категорий: биологические, экологические и социальные.
Биологические факторы включают в себя генетические особенности родителей, состояние их репродуктивной системы, а также возраст. Генетика играет ключевую роль в формировании не только наследственных признаков, но и в предрасположенности к определённым заболеваниям. Например, возраст матери может существенно повлиять на качество яйцеклеток и шансы на успешное оплодотворение. У женщин старше 35 лет вероятность хромосомных аномалий у плода значительно возрастает.
Состояние здоровья обоих родителей также имеет огромное значение. Хронические заболевания, такие как диабет или гипертония, могут негативно сказаться на репродуктивной функции. Кроме того, наличие инфекционных заболеваний, передающихся половым путём, может привести к осложнениям в процессе оплодотворения и развития эмбриона.
Экологические факторы включают в себя условия окружающей среды, такие как уровень загрязнения, климатические условия и доступ к медицинскому обслуживанию. Загрязнение воздуха и воды, а также воздействие токсичных веществ могут негативно влиять на репродуктивное здоровье. Например, исследования показывают, что высокие уровни свинца и ртути в организме могут привести к снижению фертильности и увеличению риска выкидышей.
Климатические условия также могут оказывать влияние на репродуктивные процессы. В некоторых регионах, где высокие температуры и влажность, может наблюдаться снижение фертильности как у мужчин, так и у женщин. Кроме того, доступ к качественной медицинской помощи и образованию о репродуктивном здоровье также является важным фактором, который может повлиять на успешность зачатия и вынашивания беременности.
Социальные факторы включают в себя уровень образования, экономическое положение и культурные традиции. Образованные пары чаще принимают осознанные решения о планировании семьи, что может привести к более здоровым беременностям. Экономическое положение также играет важную роль: пары с высоким уровнем дохода имеют больше возможностей для получения медицинской помощи и доступа к современным методам лечения бесплодия.
Культурные традиции могут влиять на восприятие репродуктивного здоровья и семейного планирования. В некоторых обществах существует давление на женщин, чтобы они как можно скорее становились матерями, в то время как в других культурах акцент может делаться на образование и карьеру, что может отложить начало семьи.
Таким образом, факторы, влияющие на оплодотворение и развитие плодного яйца, являются многообразными и взаимосвязанными. Понимание этих факторов может помочь в разработке стратегий для повышения фертильности и успешного вынашивания беременности.
Роль гормонов в процессе оплодотворения и развития
Гормоны играют ключевую роль в процессе оплодотворения и развитии плодного яйца, обеспечивая координацию и регуляцию множества физиологических процессов. Основные гормоны, участвующие в этом процессе, включают эстрогены, прогестерон, гонадотропины и хорионический гонадотропин (ХГЧ).
Эстрогены, вырабатываемые яичниками, способствуют подготовке эндометрия (внутреннего слоя матки) к имплантации оплодотворенной яйцеклетки. Они увеличивают кровоснабжение матки и способствуют развитию желез, которые будут обеспечивать питательные вещества для развивающегося эмбриона. Уровень эстрогенов значительно возрастает в первой половине менструального цикла и достигает пика перед овуляцией.
Прогестерон, вырабатываемый желтым телом (структурой, образующейся после овуляции), играет важную роль в поддержании беременности. Он способствует дальнейшему утолщению и подготовке эндометрия для имплантации. Если оплодотворение произошло, прогестерон продолжает вырабатываться, что предотвращает менструацию и поддерживает беременность. При отсутствии оплодотворения уровень прогестерона резко падает, что приводит к началу менструального цикла.
Гонадотропины, такие как фолликулостимулирующий гормон (ФСГ) и лютеинизирующий гормон (ЛГ), регулируют процессы овуляции и созревания яйцеклеток. ФСГ отвечает за стимуляцию роста фолликулов в яичниках, а ЛГ вызывает овуляцию, что позволяет яйцеклетке выйти из фолликула и быть доступной для оплодотворения.
После успешного оплодотворения и имплантации эмбриона в эндометрий, начинается выработка хорионического гонадотропина (ХГЧ) клетками хориона (внешней оболочки эмбриона). ХГЧ поддерживает функционирование желтого тела и уровень прогестерона, что критически важно для сохранения беременности на ранних стадиях. Анализ уровня ХГЧ в крови или моче является основным методом диагностики беременности.
Таким образом, гормоны не только регулируют процесс оплодотворения, но и обеспечивают необходимые условия для успешного развития плодного яйца на ранних стадиях беременности. Нарушения в гормональном фоне могут привести к различным аномалиям, таким как бесплодие, выкидыши или нарушения в развитии плода, что подчеркивает важность их правильного функционирования в репродуктивной системе.
Современные методы диагностики аномалий плодного яйца
Современные методы диагностики аномалий плодного яйца играют ключевую роль в перинатальной медицине, позволяя выявлять различные патологии на ранних стадиях беременности. Эти методы помогают не только в диагностике, но и в планировании дальнейшего ведения беременности, а также в принятии решений о необходимости вмешательства.
Одним из наиболее распространенных методов является ультразвуковая диагностика. УЗИ позволяет визуализировать плодное яйцо и его развитие, а также оценить анатомические структуры плода. С помощью ультразвука можно выявить такие аномалии, как отсутствие сердцебиения, неправильное расположение плодного яйца, а также различные пороки развития, такие как расщелина губы или позвоночника. УЗИ обычно проводится на ранних сроках беременности (6-12 недель) и на более поздних сроках (20-24 недели) для более детального анализа.
Другим важным методом является биохимический скрининг, который включает анализ крови матери на наличие специфических маркеров, связанных с хромосомными аномалиями. Например, повышенные уровни альфа-фетопротеина (АФП) могут указывать на риск развития нейропатий, таких как спинальная мышечная атрофия, а низкие уровни могут свидетельствовать о хромосомных аномалиях, таких как синдром Дауна.
Также стоит отметить инвазивные методы диагностики, такие как амниоцентез и хорионическая биопсия. Эти процедуры позволяют получить образцы клеток плода для генетического анализа. Амниоцентез обычно выполняется на 15-20 неделе беременности и позволяет выявить хромосомные аномалии, такие как трисомия 21 (синдром Дауна) или другие генетические заболевания. Хорионическая биопсия, проводимая на более ранних сроках (10-13 недель), также позволяет получить информацию о генетическом состоянии плода, но связана с более высоким риском выкидыша.
Современные технологии, такие как неинвазивный пренатальный тест (НПТ), становятся все более популярными. Этот метод основан на анализе свободной ДНК плода, циркулирующей в крови матери. НПТ позволяет с высокой точностью выявлять хромосомные аномалии, такие как синдром Дауна, без риска для плода, что делает его привлекательным для многих будущих родителей.
Кроме того, магнитно-резонансная томография (МРТ) может быть использована для более детального изучения анатомии плода и выявления аномалий, особенно в случаях, когда результаты УЗИ вызывают сомнения. МРТ позволяет получить трехмерные изображения и оценить состояние органов и систем плода.
Таким образом, современные методы диагностики аномалий плодного яйца обеспечивают широкий спектр возможностей для раннего выявления и оценки состояния плода. Это позволяет врачам и родителям принимать обоснованные решения о ведении беременности и подготовке к родам, что в конечном итоге способствует улучшению исходов для матери и ребенка.