Ветряная оспа, или ветрянка, — вирусное заболевание, опасное для беременных и их детей. В статье рассмотрим симптомы ветрянки на разных этапах беременности, возможные осложнения и методы лечения. Знание рисков и особенностей болезни в 1, 2 и 3 триместрах поможет будущим мамам вовремя обратиться за медицинской помощью и защитить свое здоровье и здоровье ребенка.
Ветрянка – основные сведения
Возбудителем ветряной оспы является вирус Варицелла Зостер, который может развиваться исключительно в организме человека. Ультрафиолетовые лучи и дезинфицирующие средства оказывают на него разрушительное воздействие. Этот микроорганизм обладает высокой летучестью и передается через капли слюны или слизи во время общения, кашля или дыхания. Поскольку вирус прекрасно чувствует себя только в человеческом теле, существует вероятность передачи инфекции от матери к плоду.
Инкубационный период ветрянки у беременных женщин и других пациентов варьируется от 10 до 20 дней. После перенесенной болезни у человека формируется стойкий иммунитет, однако риск повторного заражения все же сохраняется. Новорожденные дети в течение 2-3 месяцев обладают врожденным иммунитетом к ветрянке, получая антитела от матери.
Чаще всего ветрянка проявляется в осенне-зимний период. Эпидемии наблюдаются в детских садах, школах и других местах, где собираются дети до 15 лет.
Врачи выделяют три основных периода ветряной оспы:
-
Инкубационный период. Вирус проникает в слизистую оболочку дыхательных путей и начинает развиваться.
-
Период активного заболевания. Вирус попадает в кровь, что приводит к повышению температуры и появлению характерной сыпи.
-
Выздоровление и формирование стойкого иммунитета. Иммунная система вырабатывает антитела к вирусу Варицелла-Зостера, которые в будущем будут защищать организм от повторного заражения.
После формирования стойкого иммунитета вирус остается в организме и может активироваться при снижении защитных функций организма.
Врачи подчеркивают, что ветрянка у беременных женщин представляет собой серьезную угрозу, особенно в первом триместре. Симптомы заболевания включают сыпь, зуд, лихорадку и общее недомогание. Важно отметить, что инфекция на ранних сроках может привести к серьезным последствиям для плода, включая врожденные аномалии и синдром ветряной оспы. Во втором и третьем триместрах риск осложнений снижается, но все же сохраняется вероятность преждевременных родов и других проблем. Лечение ветрянки у беременных требует осторожного подхода; врачи рекомендуют избегать самолечения и обращаться за медицинской помощью. В некоторых случаях может быть показано применение противовирусных препаратов, однако их назначение должно осуществляться только специалистом. Вакцинация до беременности является наиболее эффективной мерой профилактики.

Проявления ветрянки
В зависимости от клинической картины выделяются несколько этапов ветряной оспы:
• Инкубационный – на этом этапе вирус активно размножается в внутренних оболочках, при этом симптомы отсутствуют.
• Продромальный – наблюдается повышение температуры, на коже появляется сыпь. Этот период длится от 1 до 3 суток.
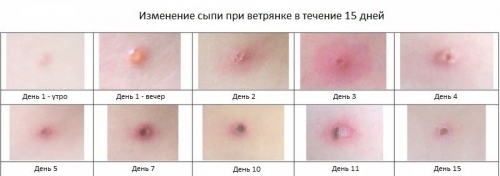
• Период сыпи – начинается с момента появления сыпи и продолжается до её созревания. Длительность составляет от 2 до 9 суток.
• Период формирования корочек – примерно через 5 суток сыпь покрывается корочками, что свидетельствует о прекращении размножения вируса.
После того как вирус попадает в кровоток, у пациента повышается температура тела. Лихорадка возникает в связи с появлением сыпи, что является реакцией организма на метаболиты вируса.
Общее отравление организма токсинами проявляется в виде головной боли, общей слабости, ломоты в теле, болей в пояснице, а также снижением или отсутствием аппетита. Возможны также тошнота и рвота.
Когда вирус проникает в кожу, сыпь появляется, как правило, через 24–48 часов после начала лихорадки. Сначала возникают круглые пятна, которые через несколько часов превращаются в прыщи. В центре каждого прыща образуется красный узелок, который затем превращается в пузырёк с прозрачной жидкостью. Эти пузырьки могут лопаться при малейшем воздействии или нагнаиваться, оставляя после себя шрамы. На их месте образуются корочки.
Сыпь локализуется на участках с хорошим кровоснабжением: шее, волосистой части головы, верхней части туловища. Позже прыщи могут появляться на других участках тела в хаотичном порядке.
Кроме того, вирус проникает на слизистые оболочки, вызывая сыпь, аналогичную кожной. В этом случае пятна возникают в полости рта (на дёснах, щеках, твёрдом и мягком нёбе), на слизистой глотки и половых органов. Красные пятна превращаются в пузырьки, которые вскоре лопаются, образуя язвы.
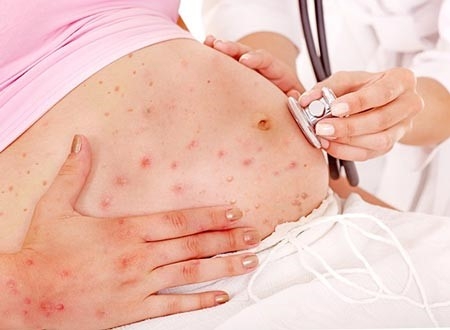
Признаки ветрянки у беременных женщин не отличаются от таковых у других пациентов, однако заболевание может протекать в средней или тяжёлой форме. В результате клиническая картина у будущих мам проявляется более ярко: высокая температура, выраженное отравление, сильная головная боль и обильная сыпь. В большинстве случаев диагностируется атипичная форма инфекции.
Последствия ветрянки у беременных могут быть весьма серьезными. По статистике, у 30% пациенток ветряная оспа осложняется ветряночной пневмонией, что увеличивает риск дыхательной недостаточности. Последствия инфекции зависят от срока беременности.
| Триместр | Симптомы и особенности | Последствия и риски | Лечение и рекомендации |
|---|---|---|---|
| I триместр (1-12 недели) | — Инкубационный период 10-21 день. — Повышение температуры, недомогание, головная боль. — Характерная сыпь: сначала красные пятна, затем папулы, везикулы (пузырьки с жидкостью), корочки. — Сыпь появляется на лице, туловище, затем распространяется на конечности. — Зуд. |
— Высокий риск врожденного ветряночного синдрома (ВВС) у плода (до 2%): — Поражение кожи (рубцы, гипоплазия). — Поражение глаз (катаракта, микрофтальмия). — Поражение ЦНС (микроцефалия, задержка развития). — Поражение конечностей (гипоплазия). — Выкидыш. — Преждевременные роды. |
— Немедленное обращение к врачу! — Введение иммуноглобулина против ветряной оспы (VZIG) в течение 96 часов после контакта (если нет иммунитета). — Противовирусные препараты (ацикловир) по назначению врача. — Симптоматическое лечение: жаропонижающие (парацетамол), антигистаминные (для уменьшения зуда), антисептики для обработки высыпаний. — Изоляция. — Консультация генетика. |
| II триместр (13-27 недели) | — Симптомы аналогичны I триместру. — Течение заболевания может быть более легким или средней тяжести. |
— Риск ВВС значительно снижается (менее 0,4%). — Возможны рубцовые изменения кожи у плода. — Редкие случаи поражения глаз и ЦНС. — Преждевременные роды. — Внутриутробная задержка развития плода. |
— Немедленное обращение к врачу! — Введение VZIG (если нет иммунитета и был контакт). — Противовирусные препараты (ацикловир) по назначению врача. — Симптоматическое лечение. — УЗИ-контроль для оценки состояния плода. |
| III триместр (28-40 недели) | — Симптомы аналогичны предыдущим триместрам. — Течение заболевания может быть более тяжелым для матери, особенно при развитии пневмонии. |
— Риск ВВС минимален. — Риск врожденной ветряной оспы новорожденных (неонатальная ветрянка), если мать заболела за 5 дней до родов или в течение 2 дней после родов. — Тяжелое течение у новорожденного, высокий риск летального исхода (до 30%). — Поражение внутренних органов, ЦНС. — Преждевременные роды. — Внутриутробная гибель плода (редко). |
— Немедленное обращение к врачу! — Введение VZIG (если нет иммунитета и был контакт). — Противовирусные препараты (ацикловир) в более высоких дозах по назначению врача. — Симптоматическое лечение. — При заболевании матери за 5 дней до родов или в течение 2 дней после родов: — Новорожденному вводят VZIG. — Наблюдение за новорожденным в стационаре. — При развитии симптомов – противовирусная терапия. — Решение о способе родоразрешения принимается индивидуально. |
Ветряная оспа в I триместре
Известно, что в период беременности, особенно в первые 12 недель, любое инфекционное заболевание представляет серьезную угрозу. Ветряная оспа не является исключением, так как в первом триместре происходит формирование основных органов будущего малыша. Плацента еще не успела сформироваться, что делает эмбрион уязвимым к инфекциям.
Хотя случаи внутриутробного заражения встречаются довольно редко, развитие ветряной оспы у плода может привести к серьезным осложнениям. Ветрянка у беременных на ранних сроках может вызвать следующие последствия:
• Гибель плода.
• Самопроизвольный аборт (выкидыш).
• Внутриутробные аномалии, которые могут привести к тяжелым уродствам.
Кроме того, существует риск повреждения центральной нервной системы, а также недоразвития зрительных органов и конечностей. Вирус Варицелла Зостер может оставить шрамы на коже ребенка, вызвать микрофтальмию (нарушение развития глаза), катаракту, судорожный синдром или замедление физического и умственного развития.
Таким образом, ветряная оспа на ранних сроках беременности представляет собой серьезную угрозу для здоровья будущего ребенка. Для оценки возможных последствий проводится ультразвуковое исследование во втором триместре. Если будут обнаружены тяжелые патологии, несовместимые с жизнью, врач может принять решение о необходимости искусственного прерывания беременности.

Ветрянка во II триместре
Наименее рискованный вариант возникает, когда ветряная оспа у беременной женщины проявляется в период с 14 по 26 неделю. В этом случае угроза для плода минимальна.
Во втором триместре плацента уже полностью развита и способна выполнять свои функции. Этот орган обеспечивает защиту эмбриона от различных негативных факторов, включая инфекции.
Таким образом, ветряная оспа у беременных во втором триместре представляет наименьшую опасность для будущего ребенка. Вероятность внутриутробного заражения полностью исключена, даже если у женщины наблюдается тяжелая форма заболевания.
Последствия заболевания в III триместре
Инфекционное заболевание, возникающее на поздних сроках беременности, считается наиболее опасным. Особенно это касается случаев, когда женщина заражается после 36-й недели. С течением времени уровень угрозы только возрастает.
В этот период организм будущей матери еще не успел выработать иммунитет к инфекции, что может привести к заражению ребенка перед родами, во время прохождения по родовым путям или в первые дни после рождения. В данном контексте речь идет о врожденной ветрянке, которая представляет серьезную опасность для новорожденного. Это заболевание затрагивает не только кожу и слизистые оболочки, но и внутренние органы, а также центральную нервную систему.
По словам специалистов, ветрянка у беременных в третьем триместре менее опасна, чем ее последствия. Особенно рискованным является случай, когда женщина заражается за несколько дней до родов. В этот момент в ее организме еще не успевают образоваться антитела, которые могли бы подавить вирус и защитить плод.
Согласно статистике, если симптомы заболевания проявляются за 4-5 дней до родов, то внутриутробное заражение фиксируется у 10-20% новорожденных. Если же сыпь у матери появляется более чем за 6 дней до родов, то плод может заразиться, но заболевание протекает значительно легче.
В обоих случаях новорожденному назначают пассивную иммунизацию, то есть введение антител для стимуляции иммунного ответа. Это позволяет снизить риск осложнений всего на 40%, но помогает избежать летального исхода для младенца.
Таким образом, ветрянка на поздних сроках беременности представляет собой серьезную угрозу. Уровень риска для матери и ребенка зависит от выраженности симптомов и срока беременности, на котором произошло заражение.

Лечение при беременности
Через некоторое время после контакта с инфицированным человеком на коже женщины может появиться сыпь, и в таком случае необходимо незамедлительно обратиться к врачу. При выборе схемы лечения гинеколог учитывает срок беременности. В случае легкой формы заболевания, не осложненной вторичными инфекциями, специфическая терапия не требуется. Элементы сыпи, наполненные жидкостью, обрабатываются раствором зелёнки. Для снятия зуда применяются специальные препараты, такие как лосьон Каламин.
Недуг сопровождается интенсивным зудом, однако расчесывать пузырьки не рекомендуется, так как это может привести к образованию ран. В открытую рану легко может проникнуть инфекция. Поэтому важно тщательно обрабатывать антисептиком все волдыри.
Если будущая мама заразилась после 20-й недели беременности, ей назначают укол иммуноглобулина. Этот же метод лечения ветрянки применяется, если женщина заболела незадолго до родов.
Решение о назначении медикаментов принимает врач, учитывая все риски для матери и ребенка. В таких случаях часто назначают Ацикловир, который помогает устранить вирус и уменьшить выраженность симптомов. Если женщина начнет принимать препарат в течение суток после появления сыпи, это может ускорить процесс выздоровления.
Если ветрянка проявилась после 20-й недели, Ацикловир противопоказан, так как это может увеличить риск нарушений в развитии плода.
Если симптомы ветряной оспы появились за несколько дней до родов, врачи стараются искусственно задержать роды. Это делается для снижения вероятности заражения плода. Новорожденному вводят укол с иммуноглобулинами против вируса Варицелла Зостер.
Профилактические меры
Женщинам стоит задуматься о безопасности своего будущего ребенка еще до зачатия. В этом контексте рекомендуется пройти анализ крови на наличие антител. Также важно помнить, что во время беременности не следует делать прививки. Будущим мамам противопоказаны многие медикаменты. Поэтому лучше заранее позаботиться о своей безопасности. Врач может порекомендовать начать прием иммуноглобулина, который поможет укрепить иммунитет против вируса герпеса.
Профилактика ветряной оспы у беременных заключается в избегании мест, где собираются дети, так как они наиболее подвержены этому заболеванию. Наиболее рискованными местами для будущей матери являются детские сады, школы и больницы. Старайтесь минимизировать общение с чужими детьми, так как ветряная оспа может передаваться уже в инкубационный период.
Что делать, если ветрянка у ребенка, а мама беременна? В этом случае женщине следует ограничить контакт с заболевшим ребенком до его полного выздоровления. Рекомендуется попросить родственников помочь с уходом за малышом.
Если будущая мама подозревает, что могла заразиться после общения с больным, ей необходимо сделать инъекцию иммуноглобулина. Этот метод эффективен, если укол был сделан в течение четырех дней после контакта. В противном случае препарат не сработает, и вирус начнет размножаться.
Таким образом, ветрянка во время беременности может представлять серьезную угрозу для плода (за исключением второго триместра). Лучше всего постараться предотвратить заболевание еще до зачатия. Однако, если женщина заразилась во время беременности, необходимо незамедлительно обратиться к гинекологу для уточнения диагноза и разработки плана действий. Пациентка должна строго следовать рекомендациям врача, чтобы родить здорового ребенка.
Диагностика ветрянки у беременных
Первым шагом в диагностике является сбор анамнеза. Врач должен выяснить, была ли у женщины ранее ветрянка или вакцинация против нее. Если женщина перенесла ветрянку в детстве, то у нее, скорее всего, имеется иммунитет к вирусу, что снижает риск заболевания во время беременности. Однако если у беременной нет иммунитета, она подвержена риску заражения.
Следующим этапом является клинический осмотр. Врач обращает внимание на характерные симптомы ветрянки, такие как:
- появление зудящих пузырьков на коже, которые со временем превращаются в корки;
- лихорадка и общее недомогание;
- головная боль и мышечные боли;
- потеря аппетита.
Если у беременной женщины появляются симптомы, врач может назначить дополнительные лабораторные исследования. Одним из наиболее распространенных методов является серологическое исследование, которое позволяет определить наличие антител к вирусу Varicella-Zoster в крови. Если антитела IgM обнаружены, это может указывать на активную инфекцию, тогда как наличие антител IgG свидетельствует о перенесенной инфекции или вакцинации.
В некоторых случаях может потребоваться полимеразная цепная реакция (ПЦР) для подтверждения диагноза. Этот метод позволяет выявить вирус в образцах, взятых из пузырьков или других биологических жидкостей. ПЦР является высокочувствительным и специфичным методом, который может помочь в ранней диагностике.
Важно, чтобы беременные женщины, у которых есть подозрение на ветрянку, немедленно обращались за медицинской помощью. Раннее выявление и правильная диагностика заболевания могут существенно снизить риски для матери и плода, а также позволят врачам разработать оптимальный план лечения и наблюдения.
Влияние ветрянки на новорожденного
Ветрянка, или ветряная оспа, представляет собой вирусное заболевание, вызванное вирусом варицелла-зостер. У беременных женщин инфекция может иметь серьезные последствия для плода, особенно если заболевание возникает в первом триместре беременности. Важно понимать, как ветрянка может повлиять на новорожденного, чтобы своевременно предпринять необходимые меры.
Если беременная женщина заболела ветрянкой в первом триместре, риск развития у плода синдрома ветряной оспы составляет около 1-2%. Этот синдром включает в себя такие аномалии, как:
- Недоразвитие конечностей (микромелия);
- Проблемы с кожей (например, рубцы на коже);
- Патологии глаз (катаракта, глаукома);
- Нарушения в развитии центральной нервной системы (например, микроцефалия);
Во втором и третьем триместрах риск передачи инфекции новорожденному значительно снижается. Однако, если женщина заболела ветрянкой за 5 дней до родов или в течение первых 2 дней после родов, существует риск развития у новорожденного неонатальной ветряной оспы. Это состояние может быть крайне тяжелым и проявляется следующими симптомами:
- Высокая температура;
- Высыпания на коже, которые могут быть обширными и тяжелыми;
- Проблемы с дыханием;
- Инфекции, вызванные вторичной бактериальной флорой;
- Смертность в тяжелых случаях может достигать 30%.
Для предотвращения негативных последствий ветрянки у новорожденного, беременным женщинам рекомендуется:
- Пройти вакцинацию против ветрянки до беременности, если они не болели этим заболеванием;
- Избегать контактов с инфицированными людьми;
- При появлении первых симптомов ветрянки обратиться к врачу для получения рекомендаций по лечению и наблюдению.
Если у беременной женщины уже есть антитела к вирусу варицелла-зостер (например, после перенесенной ветрянки или вакцинации), риск передачи инфекции и развития осложнений у новорожденного значительно снижается. Важно, чтобы будущие мамы были осведомлены о рисках и мерах предосторожности, чтобы обеспечить здоровье своего ребенка.
Рекомендации по уходу за беременной с ветрянкой
Уход за беременной женщиной, заболевшей ветрянкой, требует особого внимания и заботы. Важно помнить, что ветряная оспа может иметь серьезные последствия как для матери, так и для плода, особенно в первом триместре. Поэтому правильный уход и соблюдение рекомендаций врачей являются ключевыми факторами для минимизации рисков.
1. Изоляция и покой: Беременная женщина с ветрянкой должна быть изолирована от других людей, особенно от тех, кто не болел этой инфекцией или не был вакцинирован. Это поможет предотвратить распространение вируса. Также важно обеспечить женщине покой, так как болезнь может вызывать сильную усталость и дискомфорт.
2. Симптоматическое лечение: Для облегчения симптомов ветрянки, таких как зуд и высыпания, можно использовать специальные кремы и мази, содержащие каламин или другие успокаивающие компоненты. Однако перед использованием любых медикаментов необходимо проконсультироваться с врачом, чтобы избежать негативного влияния на плод.
3. Поддержание гигиены: Важно соблюдать строгую личную гигиену. Регулярные водные процедуры помогут уменьшить зуд и предотвратить вторичное инфицирование. Также следует менять постельное белье и одежду, чтобы избежать накопления вируса и бактерий.
4. Правильное питание: Беременной женщине необходимо следить за своим рационом. Питание должно быть сбалансированным и богатым витаминами, особенно витамином C, который способствует укреплению иммунной системы. Рекомендуется употреблять много жидкости, чтобы избежать обезвоживания.
5. Контроль температуры: Важно регулярно измерять температуру тела. При повышении температуры выше 38°C следует обратиться к врачу. Для снижения температуры можно использовать парацетамол, но только после консультации с медицинским специалистом.
6. Психологическая поддержка: Заболевание может вызывать стресс и беспокойство у беременной женщины. Важно обеспечить ей эмоциональную поддержку, общение с близкими и, при необходимости, консультацию психолога.
Следуя этим рекомендациям, можно значительно облегчить состояние беременной женщины с ветрянкой и снизить риски для здоровья как матери, так и ребенка. Однако всегда следует помнить, что при любых осложнениях или ухудшении состояния необходимо незамедлительно обращаться за медицинской помощью.