Спермограмма — лабораторный анализ, оценивающий качество спермы и выявляющий проблемы с фертильностью у мужчин. Хотя этот анализ не является рутинным, его результаты важны для диагностики бесплодия и выбора методов лечения. В статье рассмотрим основные параметры спермограммы, их нормы и расшифровку результатов, что поможет понять значение анализа и его влияние на репродуктивное здоровье.
Обращение к специалисту
Спермограмма — это специализированный анализ, который не применяется для диагностики у большинства людей. Чаще всего его назначают для определения причин бесплодия и для исключения или подтверждения мужского фактора.
Бесплодный брак определяется как отсутствие беременности в течение шести месяцев при активной половой жизни (активной считается интимная близость не реже одного раза каждые два дня) и отсутствии использования средств контрацепции. Чаще всего диагноз ставится, если зачатие не происходит в течение 12 месяцев непрерывных попыток. Это связано с тем, что многие пары не имеют столь частых половых контактов.
Обычно, когда возникают трудности с зачатием, первой на консультацию к врачу обращается женщина. После исключения возможных проблем у неё, к специалисту направляется мужчина. Именно поэтому направление на спермограмму чаще всего выдает врач-репродуктолог.
Такой подход не совсем оптимален, так как доля мужского и женского факторов в бесплодии примерно равна. Однако для подтверждения проблем у женщины требуется значительно больше тестов и исследований.
Спермограмма является наиболее информативным исследованием мужской репродуктивной функции. На основе её результатов врач может оценить возможность естественного зачатия, и дополнительные тесты не требуются. Поэтому более целесообразно, чтобы при наличии бесплодного брака первым к специалисту обращался мужчина. В этом случае его диагностикой и лечением могут заниматься врач-андролог, уролог или репродуктолог.
Анализ спермы представляет собой простой и доступный метод исследования мужской половой функции. Именно поэтому его назначают уже на первой встрече с врачом. На второй консультации, основываясь на результатах спермограммы, доктор может подтвердить или опровергнуть наличие мужского бесплодия.
Врачи подчеркивают важность спермограммы как ключевого анализа для оценки мужского репродуктивного здоровья. Нормальные показатели включают объем спермы от 1,5 мл, концентрацию сперматозоидов не менее 15 миллионов на миллилитр и подвижность не менее 40%. Специалисты отмечают, что отклонения от этих норм могут указывать на различные проблемы, такие как бесплодие или гормональные нарушения. Важно учитывать, что результаты спермограммы могут варьироваться в зависимости от множества факторов, включая образ жизни, стресс и наличие заболеваний. Поэтому врачи рекомендуют проводить анализы несколько раз и консультироваться с урологом или репродуктологом для точной интерпретации результатов и выбора оптимальной стратегии лечения.
https://youtube.com/watch?v=vQWbzcWss_Q
Показания
Спермограмма назначается в следующих ситуациях:
1. Проблемы с бесплодием. Данное обследование помогает оценить качество спермы партнера и исключить мужской фактор как причину бесплодия.
2. Подготовка к беременности. Такой подход к зачатию считается наиболее оптимальным. Мужчинам рекомендуется пройти исследование спермы перед попытками зачатия. Это позволяет выявить возможные проблемы с фертильностью на ранних стадиях и начать соответствующее лечение. Некоторые заболевания могут стать хроническими и трудными для терапии, если не обратить на них внимание вовремя. Кроме того, плохие результаты спермограммы могут стать мотивацией для изменения образа жизни, так как курение, алкоголь и высокая температура (например, от горячих ванн или бань) негативно влияют на качество сперматозоидов.
3. Наличие сопутствующих заболеваний. Спермограмма может быть назначена и вне контекста планирования беременности. Этот анализ помогает оценить репродуктивные функции мужчины при эндокринных расстройствах, травмах, варикоцеле и других заболеваниях.
4. Подготовка к экстракорпоральному оплодотворению (ЭКО). Перед процедурой ЭКО необходимо провести анализ качества спермы мужчины. Результаты могут указать на необходимость использования донорского материала.
5. Мониторинг эффективности лечения. Анализ количества и качества эякулята позволяет отслеживать, насколько эффективно проходит терапия. Показатели спермограммы могут быстро изменяться, так как мужские половые клетки обновляются в ответ на изменения в образе жизни или при приеме медикаментов.
https://youtube.com/watch?v=KDvc18Dyx_s
| Параметр спермограммы | Нормальные значения (ВОЗ, 2021) | Возможные отклонения и их значение |
|---|---|---|
| Объем эякулята | ≥ 1.4 мл | < 1.4 мл (Гипоспермия): Недостаточная функция семенных пузырьков, обструкция семявыносящих протоков, неполный сбор. |
| pH | ≥ 7.2 | < 7.2 (Кислая реакция): Дисфункция семенных пузырьков, обструкция семявыносящих протоков. > 8.0 (Щелочная реакция): Инфекция, воспаление. |
| Концентрация сперматозоидов | ≥ 16 млн/мл | < 16 млн/мл (Олигозооспермия): Нарушение сперматогенеза, гормональные нарушения, варикоцеле, инфекции. |
| Общее количество сперматозоидов | ≥ 39 млн | < 39 млн (Олигозооспермия): Снижение общего количества сперматозоидов в эякуляте. |
| Подвижность сперматозоидов (общая) | ≥ 42% (прогрессивно подвижные + непрогрессивно подвижные) | < 42% (Астенозооспермия): Нарушение структуры жгутика, метаболические нарушения, инфекции, антиспермальные антитела. |
| Прогрессивно подвижные сперматозоиды (PR) | ≥ 30% | < 30% (Астенозооспермия): Снижение способности сперматозоидов к активному движению вперед. |
| Морфология сперматозоидов (по Крюгеру) | ≥ 4% нормальных форм | < 4% (Тератозооспермия): Нарушение сперматогенеза, генетические аномалии, воздействие токсинов, инфекции. |
| Жизнеспособность сперматозоидов | ≥ 54% живых | < 54% (Некрозооспермия): Гибель сперматозоидов, инфекции, токсическое воздействие. |
| Лейкоциты | < 1 млн/мл | ≥ 1 млн/мл (Лейкоспермия/Пиоспермия): Воспалительный процесс в половых путях, инфекции. |
| Агглютинация сперматозоидов | Отсутствует или незначительная | Присутствует: Наличие антиспермальных антител, инфекции, воспаление. |
| Агрегация сперматозоидов | Отсутствует или незначительная | Присутствует: Неспецифическое склеивание сперматозоидов с другими клетками или слизью. |
| Круглые клетки | < 5 млн/мл | ≥ 5 млн/мл: Могут быть лейкоцитами или незрелыми сперматогенными клетками. Требует дальнейшего уточнения. |
Подготовка
Подготовка к сдаче спермограммы включает в себя пять основных рекомендаций:
1. Воздержание. Перед тем как сдать сперму, мужчине следует воздержаться от половой жизни и мастурбации на протяжении 72-96 часов. Сокращение этого периода может привести к недостаточному количеству эякулята, что негативно скажется на точности анализа. Однако слишком длительное воздержание также может исказить результаты, так как отсутствие эякуляции более 5 дней приводит к накоплению аномальных сперматозоидов.
2. Избегание высоких температур. За неделю до сдачи анализа мужчине не рекомендуется посещать бани, сауны и солярии. Также стоит отказаться от горячих ванн, заменив их на душ. Процессы созревания сперматозоидов происходят при температуре около 35 градусов по Цельсию, и повышение этой температуры может снизить количество здоровых половых клеток.
3. Отказ от алкоголя. Алкоголь и его производные негативно влияют на созревание сперматозоидов в семенных протоках. Мужчинам рекомендуется воздержаться от употребления любых алкогольных напитков как минимум за неделю до сдачи анализа.
4. Исключение лекарств. Это правило не касается жизненно важных медикаментов. Некоторые препараты могут повлиять на результаты спермограммы, вызывая аномальное созревание половых клеток. Рекомендуется прекратить прием таких лекарств за две недели до сдачи эякулята на анализ.
5. Минимизация стрессов. Физические и эмоциональные нагрузки могут вызывать катаболические реакции в организме, что приводит к распаду белков. Поэтому стрессы могут негативно сказаться на процессе созревания сперматозоидов. Мужчине следует избегать посещения спортзала и других физических нагрузок за 3-5 дней до исследования.
https://youtube.com/watch?v=tdzvC7Fh2eA
Процедура
В день, когда мужчина планирует сдать спермограмму, ему необходимо посетить клинику. Сбор эякулята в домашних условиях не рекомендуется, так как при транспортировке он может утратить свои характеристики. Перед процедурой мужчине следует опорожнить мочевой пузырь и провести необходимые гигиенические процедуры.
Эякулят должен быть собран методом мастурбации. Использование презервативов строго запрещено, так как латекс и смазочные вещества могут исказить результаты анализа. Также не рекомендуется получать эякулят через половой акт любого типа, поскольку женская влагалищная слизь или слюна могут изменить уровень pH и привести к гибели сперматозоидов.
Вся порция спермы помещается в специальный стерильный контейнер и передается медицинским работникам. Важно избегать попадания посторонних веществ в собранный эякулят. Если потребуется, мужчине может быть назначена повторная спермограмма не ранее чем через 10-14 дней.
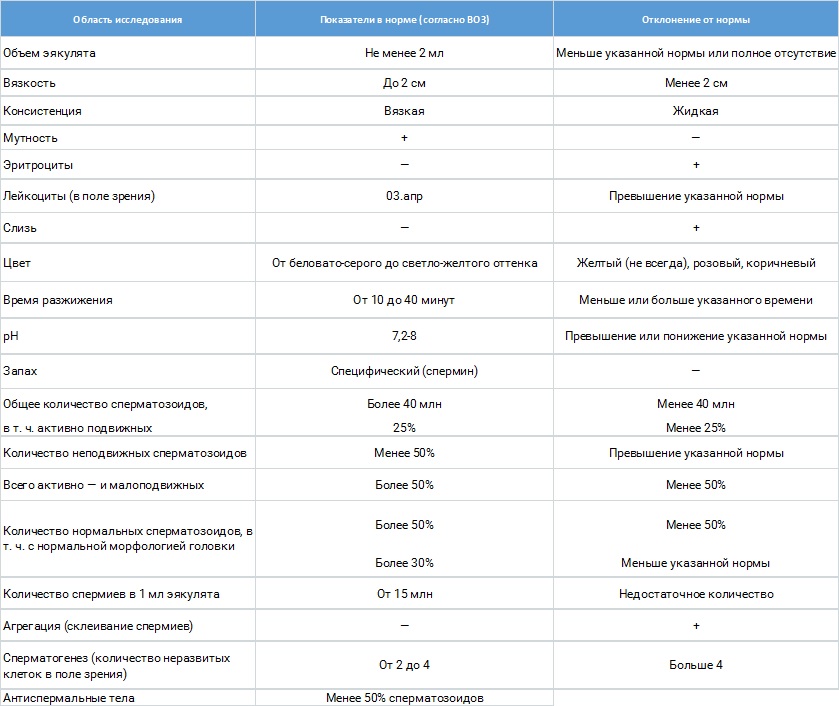
Показатели нормы
Нормальные показатели спермограммы свидетельствуют о высокой фертильности и репродуктивной способности мужчины. Они включают в себя несколько аспектов, как макроскопического, так и микроскопического анализа.
В процессе макроскопического исследования оценивается вязкость спермы. Для этого сперму постепенно разжижают и опускают в нее стеклянную палочку, после чего медленно вытаскивают. Специалист наблюдает за образовавшейся нитью эякулята. В норме длина этой нити должна составлять от 0,5 до 2 сантиметров.
Затем специалисты переходят к микроскопическому анализу эякулята. Лаборанты подсчитывают количество сперматозоидов в одном миллилитре спермы, которое должно превышать 20 миллионов. При этом, если количество сперматозоидов превышает 120 миллионов на миллилитр, это считается патологией.
Важно отметить, что признаком нормальной фертильности является бело-сероватый цвет спермы. Также оценивается объем эякулята, который у здоровых мужчин должен быть более 2 миллилитров. Уменьшение этого показателя может указывать на заболевания простаты или яичек. При расшифровке анализа спермограммы также определяется уровень рН, который в норме составляет от 7,2 до 8,0.
Специалисты также анализируют подвижность сперматозоидов, которые делятся на четыре группы. А-сперматозоиды являются активно подвижными, их доля должна составлять более 25%. В-группа включает сперматозоиды с низкой подвижностью, и в совокупности с А-группой они должны составлять более 50%.
В сперме могут присутствовать С-сперматозоиды с непрогрессивной подвижностью и инертные Д-клетки. Их общее количество не должно превышать 50%.
Лаборанты также подсчитывают количество живых сперматозоидов, которых должно быть не менее 50%. Кроме того, оценивается внешний вид мужских половых клеток, включая строение головки, шейки и жгутика сперматозоида. У здорового мужчины доля нормальных половых клеток должна превышать 50%.
Также специалисты проверяют наличие различных примесей в эякуляте. В норме допускается содержание до 2% предшественников зрелых сперматозоидов. В поле зрения могут находиться 3-5 лейкоцитов, а эритроциты и сперматофаги не должны присутствовать.
Аномальные результаты
Ненормальные показатели в спермограмме могут указывать на наличие различных заболеваний, влияющих на репродуктивные способности мужчин. Наиболее распространённые аномалии включают в себя следующие результаты:
Олигозооспермия
Данная патология характеризуется снижением числа сперматозоидов в семенной жидкости. Способность мужчины к естественному оплодотворению напрямую зависит от уровня олигоспермии. При легкой форме заболевания зачатие возможно, хотя и маловероятно, в то время как при тяжелой форме это практически невозможно. Олигоспермия может быть признаком различных заболеваний. К ним относятся эндокринные расстройства, травмы, варикоцеле, нехватка витаминов, хронические инфекции и воздействие радиации. Кроме того, уменьшение количества сперматозоидов может быть связано с вредными привычками, перегревом и другими факторами окружающей среды. Наивысшая степень этой патологии, при которой мужские половые клетки полностью отсутствуют в эякуляте, называется азооспермия.
Астенозооспермия
Данная аномалия проявляется в снижении числа подвижных мужских половых клеток. Существует три степени этого патологического состояния: при первой степени количество нормальных сперматозоидов (типов А и Б) превышает 40%, в то время как при третьей степени оно оказывается ниже 30%. Мужским половым клеткам необходимо преодолеть значительное расстояние от влагалища до свободной брюшной полости, и их низкая подвижность становится серьезным препятствием для зачатия. Причинами этой патологии могут быть наследственные заболевания, токсические воздействия, воспалительные процессы и нарушения в функционировании предстательной железы. Наивысшая степень астенозооспермии — акинозооспермия — характеризуется тем, что все сперматозоиды остаются неподвижными.
Тератозооспермия
Патология характеризуется увеличением количества сперматозоидов с аномальной структурой. Из-за неправильной морфологии мужские половые клетки не обладают необходимыми качествами для успешного оплодотворения яйцеклетки. Кроме того, аномальные сперматозоиды могут стать причиной врожденных аномалий у плода, а также привести к самопроизвольным абортам и остановке беременности на ранних сроках. Причины тератозооспермии весьма разнообразны, однако чаще всего они связаны с генетическими нарушениями, заболеваниями эндокринной системы и инфекциями в мужских половых органах.
Лейкоцитоспермия
Это состояние возникает при увеличении числа лейкоцитов в семенной жидкости. Хотя сама по себе эта патология не является причиной мужского бесплодия, наличие лейкоцитов в сперме служит индикатором воспалительных процессов в организме мужчины. Эти клетки образуются в ответ на размножение вредоносных микроорганизмов, таких как бактерии, грибы, вирусы и простейшие. Лейкоцитоспермия может наблюдаться при инфекциях, передающихся половым путем, а также при простатите, цистите и других заболеваниях урогенитального тракта. В редких случаях подобное заключение в спермограмме может свидетельствовать о наличии системного воспаления.
Гематоспермия
Патология проявляется в наличии красных кровяных клеток, известных как «эритроциты», в эякуляте. В нормальных условиях эти элементы не должны присутствовать в сперме. Подобно лейкоцитам, эритроциты не являются прямой причиной мужского бесплодия. Уменьшение фертильности связано с основным заболеванием. Обычно эритроциты возникают при заболеваниях предстательной железы, таких как простатит, злокачественные опухоли, кисты и камни. Кроме того, гематоспермия может быть связана с повреждениями уретры, включая травмы, рак и воспалительные процессы.
Некрозооспермия
Данное состояние проявляется увеличением доли мертвых сперматозоидов в эякуляте. Некрозооспермия препятствует процессу оплодотворения, так как для успешного зачатия требуется значительное количество активных и жизнеспособных сперматозоидов. Основными факторами, способствующими развитию этой патологии, являются влияние внешней среды и образ жизни мужчины. Уменьшение числа здоровых сперматозоидов может быть вызвано врожденными аномалиями, а также системными заболеваниями, такими как туберкулез или диабет, а также травмами.
Аспермия
Данная патология проявляется полным отсутствием эякулята. Как естественное, так и искусственное зачатие при аспермии невозможно, так как для любого типа оплодотворения требуется наличие семенной жидкости с активными сперматозоидами. Это состояние встречается довольно редко, и его причиной может быть полная дисфункция яичек и предстательной железы или же непроходимость семявыносящего канала.
Дополнительные тесты
Варикоцеле является одной из наиболее распространенных причин мужского бесплодия. Это заболевание характеризуется варикозным расширением вен яичка, что приводит к нарушению температурного режима и кровообращения. Для диагностики врачи применяют ультразвуковое исследование с допплерографией, которое позволяет визуализировать сосуды в области малого таза у мужчин. Кроме того, УЗИ помогает обнаружить новообразования, стриктуры и другие патологии внутренних органов.
Чтобы исключить эндокринные причины бесплодия, специалисты назначают анализ крови. В ходе исследования определяется уровень различных форм тестостерона — основного мужского гормона. Также важно оценить состояние щитовидной железы, надпочечников, гипофиза и гипоталамуса. Все эти эндокринные органы взаимосвязаны, и их функционирование может оказывать влияние на мужскую фертильность, не ограничиваясь только яичками.
МАР-тест применяется для подтверждения или опровержения иммунного фактора бесплодия. Данная патология встречается довольно редко, не более чем в 5% случаев. С помощью этого теста врачи могут определить уровень антител к собственным сперматозоидам. Повышенное количество антител свидетельствует о ненормальной реакции иммунной системы на половые клетки, что может приводить к их разрушению. Также могут встречаться антитела у женщин к сперматозоидам, вырабатываемые в ответ на попадание спермы в половые пути.
Кариотипирование помогает установить генетический профиль мужчины. В некоторых случаях бесплодие может быть связано с наследственными заболеваниями, такими как синдром Клайнфельтера, синдром Кальмана или хромосомный мозаицизм.
Для исключения инфекционных заболеваний мужчину могут направить на анализ мазка из уретры. Это исследование позволяет определить микрофлору половых органов и выявить наличие патогенных бактерий, грибков и простейших. Более быстрым и точным методом является серологический анализ крови на наличие антител или антигенов инфекционных возбудителей.
Влияние образа жизни на результаты спермограммы
Результаты спермограммы могут значительно варьироваться в зависимости от образа жизни мужчины. Факторы, такие как питание, физическая активность, уровень стресса, употребление алкоголя и табака, а также наличие вредных привычек, могут оказывать существенное влияние на качество спермы.
Питание играет ключевую роль в формировании здоровья сперматозоидов. Рацион, богатый витаминами и минералами, способствует улучшению качества спермы. В частности, антиоксиданты, содержащиеся в фруктах и овощах, помогают защитить сперматозоиды от окислительного стресса. Витамины C и E, а также цинк и селен, особенно важны для поддержания нормальной функции сперматогенеза.
Физическая активность также оказывает значительное влияние на результаты спермограммы. Регулярные физические нагрузки способствуют улучшению кровообращения и обмена веществ, что, в свою очередь, может положительно сказаться на качестве спермы. Однако чрезмерные физические нагрузки, особенно в сочетании с недостаточным восстановлением, могут привести к снижению уровня тестостерона и ухудшению качества спермы.
Стресс является еще одним важным фактором, который может негативно сказаться на репродуктивном здоровье. Хронический стресс приводит к повышению уровня кортизола, что может нарушить гормональный баланс и снизить уровень тестостерона. Это, в свою очередь, может привести к снижению количества и подвижности сперматозоидов.
Употребление алкоголя и табака также имеет негативное влияние на результаты спермограммы. Алкоголь может снижать уровень тестостерона и ухудшать качество спермы, а курение связано с повышением уровня окислительного стресса и снижением подвижности сперматозоидов. Исследования показывают, что мужчины, которые курят, имеют более низкие показатели по сравнению с некурящими.
Кроме того, вредные привычки, такие как употребление наркотиков, могут оказывать разрушительное воздействие на репродуктивную систему. Например, использование анаболических стероидов может привести к атрофии яичек и снижению производства спермы.
В заключение, образ жизни играет важную роль в формировании результатов спермограммы. Поддержание здорового питания, регулярная физическая активность, управление уровнем стресса и отказ от вредных привычек могут значительно улучшить качество спермы и, соответственно, репродуктивное здоровье мужчины.
Методы улучшения качества спермы
Улучшение качества спермы является важной задачей для мужчин, стремящихся к отцовству или желающих поддерживать свое репродуктивное здоровье. Существует множество методов, которые могут помочь повысить качество спермы, включая изменения в образе жизни, диету, медицинские вмешательства и использование добавок.
1. Изменения в образе жизни
Первым шагом к улучшению качества спермы является изменение образа жизни. Это включает в себя:
- Отказ от курения: Курение негативно влияет на качество спермы, снижая подвижность сперматозоидов и увеличивая количество аномальных форм.
- Ограничение потребления алкоголя: Чрезмерное употребление алкоголя может привести к снижению уровня тестостерона и ухудшению качества спермы.
- Физическая активность: Регулярные физические упражнения способствуют улучшению кровообращения и обмена веществ, что положительно сказывается на репродуктивной функции.
- Управление стрессом: Хронический стресс может негативно влиять на уровень гормонов и качество спермы. Методы релаксации, такие как йога и медитация, могут помочь снизить уровень стресса.
2. Правильное питание
Рациональное питание играет ключевую роль в поддержании здоровья спермы. Рекомендуется:
- Употребление антиоксидантов: Продукты, богатые витаминами C и E, а также селеном, помогают защитить сперматозоиды от окислительного стресса.
- Омега-3 жирные кислоты: Эти полезные жиры, содержащиеся в рыбе и орехах, способствуют улучшению подвижности сперматозоидов.
- Избегание трансжиров: Продукты с высоким содержанием трансжиров могут негативно сказаться на качестве спермы.
3. Медицинские вмешательства
В некоторых случаях может потребоваться медицинское вмешательство для улучшения качества спермы. Это может включать:
- Гормональная терапия: Если у мужчины наблюдаются гормональные нарушения, врач может назначить гормональные препараты для восстановления нормального уровня тестостерона.
- Лечение инфекций: Инфекции половой системы могут негативно влиять на качество спермы, поэтому их необходимо лечить.
- Хирургические вмешательства: В некоторых случаях, например, при варикоцеле, может потребоваться хирургическое вмешательство для улучшения качества спермы.
4. Использование добавок
Существуют различные добавки, которые могут помочь улучшить качество спермы. К ним относятся:
- Витамины и минералы: Витамины C, E, D, а также цинк и селен могут способствовать улучшению качества спермы.
- Аминокислоты: Аминокислоты, такие как L-карнитин, могут помочь повысить подвижность сперматозоидов.
- Продукты на основе трав: Некоторые травы, такие как женьшень и мака, традиционно используются для улучшения репродуктивного здоровья.
В заключение, улучшение качества спермы требует комплексного подхода, включающего изменения в образе жизни, правильное питание, медицинские вмешательства и использование добавок. Консультация с врачом поможет определить наиболее подходящие методы для каждого конкретного случая.
Часто задаваемые вопросы о спермограмме
Что такое спермограмма?
Спермограмма — это лабораторное исследование, которое позволяет оценить качество и количество спермы. Этот анализ является важным инструментом в диагностике мужского бесплодия и может помочь выявить различные патологии, влияющие на репродуктивную функцию.
Как проводится анализ?
Для проведения спермограммы необходимо собрать сперму. Обычно это делается путем мастурбации в специальной комнате в клинике. Важно, чтобы сперма была собрана в стерильный контейнер и доставлена в лабораторию в течение 1-2 часов после эякуляции. Перед сдачей анализа рекомендуется воздержаться от половых актов и мастурбации в течение 2-5 дней, чтобы получить наиболее точные результаты.
Что измеряется в спермограмме?
Спермограмма включает в себя несколько ключевых параметров:
- Объем спермы: нормальный объем составляет от 1.5 до 5 мл.
- Концентрация сперматозоидов: нормой считается более 15 миллионов сперматозоидов на миллилитр.
- Подвижность сперматозоидов: не менее 40% сперматозоидов должны быть подвижными, из которых 32% должны иметь хорошую подвижность.
- Морфология сперматозоидов: нормальная форма должна иметь не менее 4% сперматозоидов с правильной морфологией.
- pH спермы: нормальный уровень pH составляет от 7.2 до 8.0.
- Время разжижения: сперма должна разжижаться в течение 15-30 минут после эякуляции.
Что означают результаты спермограммы?
Результаты спермограммы могут варьироваться в зависимости от различных факторов, включая возраст, образ жизни и здоровье мужчины. Нормальные значения могут отличаться в разных лабораториях, поэтому важно обсуждать результаты с врачом. Если результаты показывают отклонения от нормы, это может указывать на проблемы с фертильностью, такие как:
- Олигозооспермия (низкая концентрация сперматозоидов)
- Астенозооспермия (сниженная подвижность сперматозоидов)
- Тератозооспермия (аномальная морфология сперматозоидов)
- Агглютинация (склеивание сперматозоидов)
Как подготовиться к анализу?
Для получения точных результатов рекомендуется соблюдать некоторые правила перед сдачей спермограммы:
- Избегать алкоголя и наркотиков за несколько дней до анализа.
- Не курить за 24 часа до сдачи анализа.
- Соблюдать режим воздержания от половой активности в течение 2-5 дней.
- Избегать перегрева (например, горячие ванны, сауны) за несколько дней до анализа.
Когда следует проводить спермограмму?
Анализ спермограммы рекомендуется проводить в следующих случаях:
- При планировании беременности, если пара не может зачать ребенка в течение года.
- При наличии заболеваний, которые могут повлиять на фертильность (например, варикоцеле, инфекции).
- После перенесенных операций на половых органах.
- При наличии генетических заболеваний в семье.
Заключение
Спермограмма — это важный шаг в оценке мужской фертильности. Понимание нормальных значений и возможных отклонений поможет мужчинам и их партнерам принять обоснованные решения относительно дальнейших действий в случае выявления проблем с репродуктивным здоровьем.