Мужское бесплодие затрагивает многие семьи и вызывает эмоциональный стресс. Репродуктивная система мужчин, формируясь с рождения, может подвергаться влиянию различных факторов. В статье рассмотрим основные причины мужского бесплодия, а также методы диагностики и лечения, что поможет читателям лучше понять эту проблему и найти возможные решения.
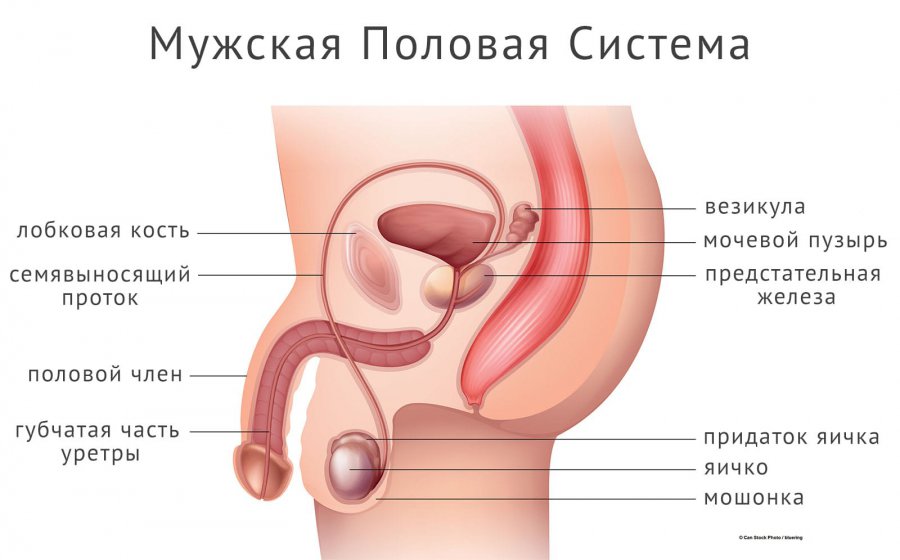
Мужская репродуктивная система
Новорожденные мальчики имеют все необходимые органы репродуктивной системы, однако их функциональные возможности ограничены. В период полового созревания, который начинается примерно с 9 до 15 лет, гипофиз начинает вырабатывать гормоны, стимулирующие яички к производству тестостерона. Этот процесс вызывает ряд изменений:
-
- увеличение мошонки и яичек;
-
- рост семенных пузырьков и предстательной железы;
-
- изменение голоса, а также появление волос в области лобка, на лице и подмышках;
-
значительное увеличение роста и массы тела.
В репродуктивный период мужчина ежедневно производит миллионы сперматозоидов. Сперма формируется в семенных канальцах яичек. При рождении в этих канальцах находятся простые круглые клетки, которые под воздействием тестостерона и других гормонов в процессе полового созревания превращаются в сперматозоиды.
В ходе этого процесса клетки развиваются, образуя головку с генетическим материалом, среднюю часть и хвостик, который помогает им достигать придатка яичка для завершения своего развития. Весь цикл формирования сперматозоида занимает около 5 недель.
Семенные пузырьки и предстательная железа производят семенную жидкость, которая смешивается со сперматозоидами, образуя эякулят во время сексуальной стимуляции. Ткани полового члена наполняются кровью, что делает его твердым и упругим. Мышцы, окружающие репродуктивные органы, сокращаются, что способствует выведению спермы через систему канальцев и уретру — этот процесс называется эякуляцией. После каждого полового акта мужчина производит до 500 миллионов новых сперматозоидов.
Сперма попадает во влагалище женщины, откуда с помощью сокращений матки перемещается в фаллопиевы трубы для оплодотворения яйцеклетки. Генетический материал обоих родителей объединяется для создания нового человека. В процессе оплодотворения формируется зигота, которая в ходе беременности развивается в эмбрион, плод и, в конечном итоге, новорожденного ребенка.
Мужское бесплодие является серьезной проблемой, с которой сталкиваются многие пары. Врачи отмечают, что основными причинами этого состояния могут быть как физиологические, так и экологические факторы. Среди них выделяются гормональные нарушения, заболевания половой системы, а также негативное влияние окружающей среды, включая стресс и неправильное питание.
Лечение мужского бесплодия зависит от выявленных причин. Врач может рекомендовать медикаментозную терапию для коррекции гормонального фона или лечение инфекционных заболеваний. В некоторых случаях необходима хирургическая интервенция. Также важным аспектом является изменение образа жизни: отказ от вредных привычек, регулярные физические нагрузки и сбалансированное питание. Врачи подчеркивают, что ранняя диагностика и комплексный подход к лечению могут значительно повысить шансы на успешное зачатие.
https://youtube.com/watch?v=9B1iExiaL6g
Эпидемиология
Бесплодие определяется как состояние, при котором пара не может зачать ребенка после года регулярной половой жизни без применения контрацептивов. Исследования показывают, что около 15% мужчин и женщин сталкиваются с трудностями в зачатии в течение первого года совместного проживания. Для супругов младше 30 лет, не имеющих серьезных заболеваний, вероятность зачатия в первые три месяца брака составляет 20-40%.
Согласно исследованию «Идиопатическое бесплодие у мужчин: эпидемиология, этиология, патогенез, лечение», проведенному С. Гамидовым, уровень бесплодия среди семей в России превышает 17%. Этот показатель варьируется в зависимости от региона и имеет тенденцию к увеличению в последние годы.
С начала 2000-х годов наблюдается устойчивый рост числа мужчин, страдающих бесплодием. При этом 58,9% пациентов, обратившихся за медицинской помощью, находятся в репродуктивном возрасте от 24 до 34 лет. В 85% случаев диагностика показывает, что на фертильность влияют опасные факторы как бытового, так и профессионального характера: работа с тяжелыми металлами и пестицидами, злоупотребление алкоголем и наркотиками, курение, а также прием определенных лекарств.
Полное отсутствие сперматозоидов встречается у 10-15% мужчин. Наиболее частой причиной этого состояния является варикоцеле — расширение вен семенного канатика, которое наблюдается у 40% бесплодных мужчин. В около 50% случаев причины нарушения репродукции остаются неясными.
| Причина бесплодия | Описание | Методы лечения |
|---|---|---|
| Варикоцеле | Расширение вен семенного канатика, приводящее к повышению температуры в мошонке и нарушению сперматогенеза. | Хирургическое вмешательство (лигирование вен, эмболизация). |
| Гормональные нарушения | Недостаток или избыток гормонов (тестостерон, ФСГ, ЛГ, пролактин), влияющих на выработку сперматозоидов. | Гормональная терапия (заместительная, стимулирующая). |
| Инфекции половых органов | Воспалительные процессы, вызванные бактериями, вирусами или грибками, повреждающие сперматозоиды или блокирующие семявыносящие пути. | Антибактериальная, противовирусная, противогрибковая терапия. |
| Обструкция семявыносящих путей | Закупорка протоков, по которым сперматозоиды выходят из яичек, вызванная травмами, инфекциями или врожденными аномалиями. | Хирургическое восстановление проходимости (вазовазостомия, эпидидимовазостомия). |
| Генетические аномалии | Хромосомные нарушения (например, синдром Клайнфельтера) или мутации генов, влияющие на развитие половых органов или сперматогенез. | В большинстве случаев лечение невозможно, но могут быть применены вспомогательные репродуктивные технологии (ЭКО с ИКСИ). |
| Иммунологические факторы | Выработка антител к собственным сперматозоидам, приводящая к их повреждению или нарушению подвижности. | Иммуносупрессивная терапия, вспомогательные репродуктивные технологии. |
| Крипторхизм | Неопущение яичка в мошонку, приводящее к нарушению сперматогенеза из-за повышенной температуры. | Хирургическое низведение яичка (орхидопексия). |
| Эректильная дисфункция и нарушения эякуляции | Неспособность достичь или поддерживать эрекцию, или проблемы с выбросом спермы, препятствующие естественному зачатию. | Медикаментозное лечение, психотерапия, хирургические методы (при необходимости). |
| Вредные привычки и образ жизни | Курение, злоупотребление алкоголем, наркотики, ожирение, стресс, воздействие токсинов и высоких температур. | Изменение образа жизни, отказ от вредных привычек, снижение веса. |
| Идиопатическое бесплодие | Бесплодие, причина которого не может быть установлена после тщательного обследования. | Симптоматическое лечение, вспомогательные репродуктивные технологии. |
Классификация
В большинстве случаев явные признаки проблем с репродукцией у мужчин не наблюдаются. Организм продолжает производить и накапливать сперматозоиды, а также сохраняет стабильную эрекцию и эякуляцию. Внешний вид и объем спермы выглядят вполне нормальными для неподготовленного взгляда.
Определение типа и причин бесплодия позволяет врачу выбрать наиболее эффективный метод лечения. Для диагностики проблемы проводятся три основных теста: физическое обследование, анализ семенной жидкости и анализ крови на гормоны.
Иммунологическое бесплодие
Иммунологическое бесплодие — это состояние, при котором зачатие ребенка становится невозможным из-за воздействия антител на репродуктивные ткани организма. Существует два основных вида этой патологии:
- Аутоиммунное бесплодие — ситуация, когда иммунная система атакует собственные репродуктивные клетки человека.
-
Аллоиммунное бесплодие — когда иммунная система направляет свои атаки на клетки, принадлежащие другому организму (например, сперматозоиды или клетки плода), что может привести к выкидышу или затруднениям с зачатием.
В случае аутоиммунного бесплодия иммунная система мужчины может атаковать его собственные сперматозоиды, что нарушает их производство и структуру. Эксперты полагают, что одной из основных причин этого состояния является проведение вазэктомии.Яйцеклетки женщин или ткани матки также могут подвергаться воздействию иммунной системы. В процессе оплодотворения маточная оболочка может не суметь установить связь с оплодотворенной яйцеклеткой, что снижает шансы на успешную имплантацию.
В некоторых случаях аллоиммунное бесплодие может проявляться в виде аллергической реакции женского организма на сперму, что приводит к вагинальному зуду, а в тяжелых случаях — к анафилактическому шоку. Тем не менее, в большинстве случаев единственным признаком аллоиммунного бесплодия является неспособность к зачатию или вынашиванию ребенка.
Иммунологическое бесплодие и MAR-тест:
https://youtube.com/watch?v=X-LAHoqe7tY
Секреторное бесплодие
Секреторная форма мужского бесплодия характеризуется недостаточным количеством сперматозоидов и изменениями в их морфологических характеристиках. Этот тип патологии чаще всего наблюдается при крипторхизме, после химиотерапевтических процедур и при использовании определенных медикаментов.
Наиболее распространенными причинами мужского бесплодия являются проблемы с производством и формированием эякулята. Сперма может обладать недостаточной функциональностью и аномальной морфологией (тератоспермия), нарушенной подвижностью (астеноспермия) или вырабатываться в недостаточном объеме (олигоспермия).
Вероятность развития секреторного бесплодия увеличивается при наличии следующих факторов:
-
- инфекционных заболеваний и воспалительных процессов;
-
- эндокринных и гормональных нарушений;
-
- воздействия неблагоприятных факторов окружающей среды;
-
- генетических заболеваний;
-
- хромосомных аномалий.
В 40% случаев причиной дисфункции сперматозоидов становится варикоцеле — варикозное расширение вен семенного канатика. При этом заболевании расширенные венозные сосуды не могут обеспечить должный отток крови из яичек, что приводит к застою и значительному снижению производства спермы. Без надлежащего лечения это может привести к повреждению гематотестикулярного барьера.
Экскреторное бесплодие
Экскреторная форма мужского бесплодия приводит к снижению фертильности из-за отсутствия в эякуляте сперматозоидов, необходимых для оплодотворения, или из-за непроходимости семявыносящих путей. Это состояние может быть вызвано следующими факторами:
-
- отсутствием семявыносящего протока;
-
- аномалиями в процессе эякуляции;
-
- проведением вазэктомии;
-
- инфекциями мочеполовой системы;
-
- генетическими изменениями;
-
- ретроградной эякуляцией;
-
эректильной дисфункцией.
В редких случаях причиной экскреторного бесплодия могут быть генетические факторы. Например, муковисцидоз (кистозный фиброз) — это наследственное заболевание, которое затрагивает легкие и поджелудочную железу. В некоторых случаях оно может увеличивать риск бесплодия и проблемы с фертильностью.
Около 8% мужчин с обструктивной азооспермией имеют врожденное двустороннее отсутствие семявыносящего протока (ВДОСП). Лечение данной патологии зачастую не приносит значительных результатов, и единственным способом стать отцом остается извлечение сперматозоидов из яичка для последующего искусственного оплодотворения.
Причины
Мужское бесплодие часто связано с различными проблемами, которые влияют на выработку спермы и ее движение по репродуктивным путям. К основным причинам снижения фертильности относятся гормональные нарушения, заболевания мочеполовой системы, травмы половых органов, обструкции мочевыводящих путей и сексуальные дисфункции. Некоторые из этих состояний могут со временем стать хроническими и не поддаваться лечению.
Примерно 70% мужчин, страдающих от бесплодия, сталкиваются с проблемами качества спермы, что проявляется в низком количестве сперматозоидов, их недостаточной подвижности и наличии аномалий.
Ограниченное или полное отсутствие движения сперматозоидов по половым путям затрагивает каждого пятого мужчину. Закупорка в канальцах, которые переносят сперму от яичек к половому члену, приводит к снижению количества сперматозоидов в эякуляте.
Важно отметить, что почти всегда единственным признаком мужского бесплодия является неспособность зачать ребенка в течение года регулярной половой жизни.
К менее распространенным причинам бесплодия можно отнести проблемы, которые мешают сперме попасть во влагалище, а также низкие уровни гормонов, вырабатываемых гипофизом.
10 факторов, способствующих увеличению риска бесплодия:
-
Употребление алкоголя и наркотиков.
-
Активное и пассивное курение.
-
Воздействие токсичных химических веществ.
-
Прохождение химиотерапии и радиотерапии.
-
Заболевания, передающиеся половым путем (ЗППП).
-
Травмы спинного мозга.
-
Рак яичек.
-
Употребление анаболических стероидов.
-
Ношение тесного нижнего белья.
-
Диабет и нарушения в работе щитовидной железы.
Симптомы
В большинстве случаев мужчины не осознают наличие признаков бесплодия. Половое влечение, эрекция и эякуляция не вызывают у них тревоги, а количество и качество спермы кажутся вполне нормальными. Проблемы с зачатием ребенка могут быть выявлены только после консультации со специалистом и проведения необходимых анализов.
Симптомы и признаки, которые обычно ассоциируются с мужским бесплодием, могут проявляться в следующих формах:
-
- болевые ощущения и наличие опухолей в области яичек;
-
- сексуальные проблемы: снижение либидо, эректильная дисфункция или уменьшенный объем эякулята;
-
гинекомастия (необычный рост грудной ткани).
Иногда наследственные заболевания, варикозное расширение вен вокруг яичек, гормональные нарушения и осложнения, препятствующие выходу спермы, могут быть заметны без специальных обследований.
Диагностика
Если мужчина сталкивается с годом неудачных попыток зачать ребенка, ему рекомендуется посетить центр планирования семьи и репродукции. Процесс диагностики начинается с анализа медицинской истории и физического обследования, которое проводит врач или его ассистент. Затем назначаются два отдельных анализа спермы и анализ крови для выявления возможных гормональных и генетических нарушений.
Изучение истории болезней
Анализ медицинской карты предоставляет возможность обнаружить факторы, способствующие бесплодию, такие как перекрут яичек, крипторхизм, травмы в паховой области и инфекции, включая свинку, орхит и эпидидимит. Врач также собирает информацию о жизненных условиях мужчины, а также о его привычках в отношении приема медикаментов, наркотиков, алкоголя и табака.
Сексуальные привычки, частота и время половых актов, использование смазок и предыдущий опыт зачатия у каждого из партнеров играют значительную роль в диагностике.
Симптомы, такие как снижение либидо, головные боли или нарушения зрения, могут свидетельствовать о наличии опухоли гипофиза.
История болезни может включать заболевания щитовидной железы или печени, которые могут влиять на сперматогенез, диабетическую невропатию, приводящую к ретроградной эякуляции, а также информацию о проведенных радикальных операциях в области таза и забрюшинного пространства, таких как грыжесечение, что может повредить семявыносящий проток или кровоснабжение яичек.
Анализ медицинских карт родителей мужчины может помочь в выявлении возможных генетических проблем.
Физическое обследование
После анализа собранных данных и общения с пациентом врач приступает к осмотру мышечно-скелетной системы, состояния кожи, а также сердечно-сосудистой и дыхательной систем. Для определения индекса массы тела фиксируются рост и вес пациента.
Затем проводятся четыре типа обследований:
-
Яички: проверка каждого яичка на наличие болезненности и изменений в размере. Многие мужчины с раком яичек замечают увеличение их размера до обращения к врачу.
-
Грыжа: оценка состояния брюшной стенки на наличие слабых мест между кишечником и мошонкой.
-
Половой член: визуальный осмотр на предмет признаков инфекций, передающихся половым путем, таких как бородавки или язвы.
-
Простата: пальцевое обследование через прямую кишку позволяет врачу оценить размеры простаты и выявить возможные отклонения.
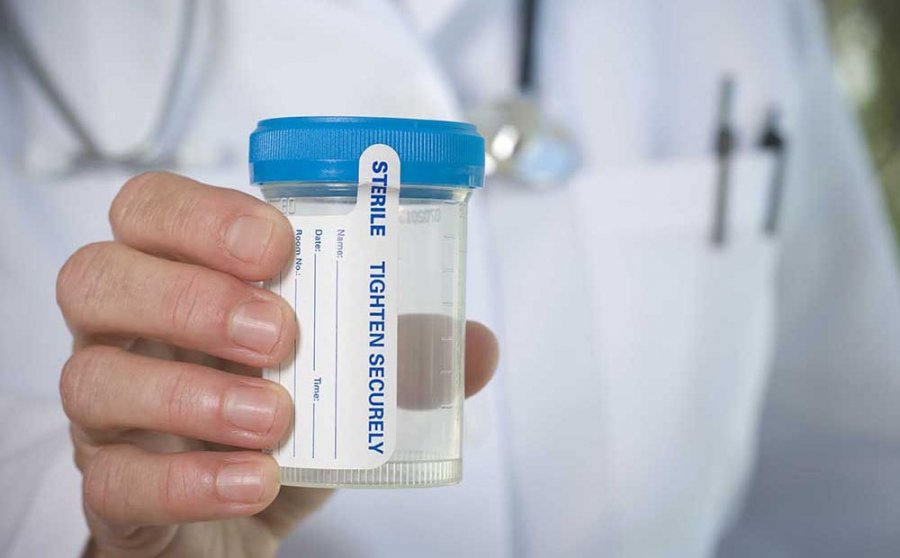
Анализ спермы
Анализ спермы (спермограмма или семинограмма) предоставляет возможность оценить как качественные, так и количественные характеристики сперматозоидов. Образец собирается либо путем мастурбации в стерильный контейнер, либо во время полового акта с использованием специальных презервативов, не содержащих спермицидных смазок.
Перед сдачей анализа рекомендуется воздерживаться от сексуальных контактов в течение 3-5 дней. Это поможет повысить точность результатов исследования.
После первичного анализа мужчина предоставляет второй образец для оценки суточных изменений в количестве и качестве спермы. Лаборант измеряет объем эякулята, его плотность, качество, подвижность и морфологию сперматозоидов. Все параметры рассчитываются в соответствии с рекомендациями Всемирной организации здравоохранения (ВОЗ), опубликованными в 2010 году.
Объем. Нормальный объем эякулята варьируется от 1,5 до 5 мл. Уменьшение объема может наблюдаться у пациентов с ретроградной эякуляцией, отсутствием семявыносящих протоков или семенных пузырьков, непроходимостью семявыносящих путей, гипогонадотропией или плохой симпатической реакцией. Увеличение объема происходит редко и может быть связано с примесью мочи.
Качество спермы. В своем исходном состоянии сперма представляет собой коагулят, который с помощью ферментов простаты сжижается в течение 5-25 минут. Проблемы с коагуляцией могут быть вызваны непроходимостью эякуляторного протока или отсутствием семенных пузырьков. Слипание сперматозоидов не должно наблюдаться.
Плотность сперматозоидов. Нормальная плотность эякулята составляет 20 миллионов сперматозоидов на мл, нижний предел — 15 миллионов на мл, или более 50-60 миллионов в целом. Олигоспермия диагностируется при менее 20 миллионов сперматозоидов на мл, а тяжелая форма патологии — при 5 миллионах на мл и ниже.
Азооспермия — это полное отсутствие сперматозоидов в образце. Для диагностики этого состояния сперма подвергается центрифугированию и анализируется под микроскопом. Пациентам с азооспермией рекомендуется провести анализ мочи для оценки возможной обструкции эякуляторного протока и гормональные тесты.
Подвижность сперматозоидов. Подвижность половых клеток определяется по их жгутиковым движениям на предметном стекле в счетной камере Маклера. Согласно рекомендациям ВОЗ, нормальные показатели подвижности составляют 60% и выше, нижний предел — 40% от общего числа сперматозоидов.
Важно! Пациентов с аномальной подвижностью следует обследовать на наличие гнойной инфекции, антиспермных антител, варикоцеле или частичной непроходимости протоков.
Морфология сперматозоидов. Лаборант исследует головку, среднюю часть и хвостик сперматозоидов с помощью фазово-контрастной микроскопии после окраски по Папаниколау. Анализируется не менее 200 сперматозоидов из образца. Нормальный сперматозоид имеет гладкую овальную головку длиной 3-5 мкм и шириной 2-3 мкм, соединяющуюся со средней частью и длинным прямым хвостиком.
Тератозооспермия, согласно данным ВОЗ 2010 года, определяется при наличии 96% сперматозоидов с аномальной морфологией. Аномальная головка может иметь различные формы: каноническую, мелкую, крупную или грушевидную. Акросома должна составлять 40-70% от размера головки, аномалии в других частях сперматозоида не допускаются.
Пациентам с тератозооспермией рекомендуется измерить уровень радиации в организме и провести анализ крови для выявления инфекций.
Тест на гормоны
Согласно оценкам экспертов, в 3% случаев причиной мужского бесплодия являются гормональные нарушения. Если результаты спермограммы показывают отклонения, врач назначает анализ крови на гормоны. Это исследование позволяет выявить причины, по которым показатели спермы находятся за пределами нормы.
В первую очередь анализируются мужские половые гормоны: тестостерон, фолликулостимулирующий гормон (ФСГ), лютеинизирующий гормон (ЛГ) и пролактин. Изменения в их уровнях могут оказывать влияние на процесс сперматогенеза, а также на количество и качество сперматозоидов.
Нарушения в этих гормонах могут указывать на наличие первичных проблем, связанных с гипоталамусом, гипофизом или яичками.
Биопсия яичек
Биопсия яичек рекомендуется мужчинам с азооспермическим бесплодием, у которых размеры тестикул находятся в норме, а гормональные показатели также в пределах нормы. Эта процедура позволяет выявить наличие обструкции семявыносящих протоков, определить причины проблем с фертильностью и извлечь сперму для последующего искусственного оплодотворения.
Операция может проводиться под спинальной, общей или местной анестезией и осуществляется через открытый разрез или с помощью подкожной инъекции. После извлечения небольшой части яичка материал подвергается микроскопическому анализу. Время проведения этой малоинвазивной процедуры составляет около 15-20 минут. При необходимости хирург может одновременно выполнить вазографию для оценки состояния семявыносящего протока по запросу лечащего врача.
Дополнительные тесты
Неудовлетворительные показатели спермограммы и выявленные аномалии в сперматозоидах служат основанием для проведения дополнительных исследований.
Для успешного оплодотворения яйцеклетки и ее имплантации в стенку матки крайне важно, чтобы цепочки сперматозоидов были целыми и неповрежденными. Тест на фрагментацию ДНК сперматозоидов помогает выявить такие отклонения и устранить причины патологии. Это исследование рекомендуется мужчинам старше 45 лет, тем, кто пережил две неудачные попытки искусственного оплодотворения, а также пациентам с варикоцеле.
Если в эякуляте обнаруживается более 1 миллиона лейкоцитов на миллилитр, необходимо провести бактериологическое исследование. Бак посев также показан мужчинам, испытывающим боль или отек в области яичек, при наличии крови в сперме, а также при изменении ее запаха или цвета. Отрицательные результаты культуры клеток свидетельствуют об отсутствии инфекции в организме.
Тест на гипоосмотическое набухание сперматозоидов (HOS) используется для оценки состояния мембраны сперматозоидов. В ходе процедуры сперма обрабатывается гипоосмотическим раствором, что приводит к осмотическому дисбалансу в клетках. Раствор проникает внутрь сперматозоидов, увеличивая их объем. Если мембрана остается неповрежденной и функциональность не нарушена, причина бесплодия может заключаться в других факторах.
Диагностика и лечение мужского бесплодия:
https://youtube.com/watch?v=QRFstAR7d7k
Лечение
Лечение мужского бесплодия сосредоточено на выявлении и устранении причин, которые негативно сказываются на фертильности. Лишь 1 из 8 пациентов после прохождения терапевтических процедур способен к естественному зачатию, в то время как для остальных врач может рекомендовать применение вспомогательных репродуктивных технологий.
Мужчинам, у которых наблюдается низкое количество сперматозоидов или их аномальная морфология, следует отказаться от алкоголя, избегать курения и минимизировать воздействие токсичных веществ. Консультации с психологом или психотерапевтом помогут снизить уровень стресса, что также положительно скажется на фертильности.
Правильное питание
Употребление определенного количества свежих фруктов, овощей, цельнозерновых продуктов и бобовых может значительно улучшить качество спермы. Важно исключить из рациона рафинированный сахар, кофе, газированные напитки, а также продукты с искусственными добавками и консервантами.
Мужчинам стоит обратиться к диетологу для определения индекса массы тела и разработки сбалансированного питания. Избыточный вес может привести к снижению сексуального влечения, изменениям в репродуктивной системе, уменьшению количества сперматозоидов и даже импотенции.
Продукты, способствующие повышению шансов на зачатие:
-
помидоры;
-
темный шоколад;
-
бананы;
-
грецкие орехи;
-
гранат.
Помидоры богаты ликопином, который обладает антиоксидантными свойствами. Исследования показывают, что употребление продуктов, содержащих ликопин, улучшает подвижность, структуру и активность сперматозоидов. Этот пигмент лучше усваивается из приготовленных или переработанных помидоров, поэтому специалисты рекомендуют добавлять в блюда оливковое масло.
Темный шоколад содержит аминокислоту L-аргинин, которая способствует увеличению количества и улучшению качества спермы. Кроме того, в шоколаде присутствуют антиоксиданты, которые помогают замедлить окислительные процессы и нейтрализовать свободные радикалы. Рекомендуется употреблять 3-5 квадратиков 85% темного шоколада в день.
Бананы способствуют повышению мужского либидо и влияют на выработку гормонов благодаря ферменту бромелайну, содержащемуся в них. Эти фрукты также богаты витаминами C, A и B1, которые способствуют улучшению производства спермы.
Согласно данным Академии Репродукции Человека, ежедневное употребление 75 г грецких орехов улучшает подвижность и морфологию сперматозоидов, а также усиливает приток крови к половой системе. Этот продукт богат омега-3 жирными кислотами и может использоваться в салатах или в качестве перекуса в течение дня. Другими хорошими источниками омега-3 являются крабы, семена тыквы, шпинат и льняное масло.
Гранат и свежевыжатый гранатовый сок содержат большое количество антиоксидантов, которые улучшают кровообращение и снижают риск сердечно-сосудистых заболеваний и воспалений. Исследования показывают, что гранат способствует повышению уровня тестостерона, улучшает качество спермы и увеличивает сексуальное влечение у обоих полов. Рекомендуется выпивать 1 стакан гранатового сока ежедневно.
Гормонотерапия
Некоторые пациенты с гипогонадотропным гипогонадизмом могут положительно реагировать на лечение с использованием гонадотропин-рилизинг гормона (ГнРГ) или заместительной терапии гонадотропином. Данная терапия показана тем, у кого функция гипофиза не нарушена. Заместительная терапия гонадотропином оказывается эффективной при дисфункции гипоталамуса и гипофиза.
Хорионический гонадотропин (ХГЧ) представляет собой аналог лютеинизирующего гормона (ЛГ) и может применяться как самостоятельно, так и в сочетании с человеческим менопаузальным гонадотропином (ЧМГ) для стимуляции клеток Лейдига. По своей структуре ХГЧ схож с ЛГ, однако обладает более продолжительным периодом полураспада.
ЧМГ — это очищенная смесь фолликулостимулирующего гормона (ФСГ) и ЛГ. При совместном использовании гормональных препаратов рекомендуется сначала вводить ХГЧ, так как он способствует повышению уровня тестостерона, необходимого для созревания сперматозоидов, и усиливает общий эффект терапии.
Для коррекции гормональных нарушений врачи могут использовать модуляторы эстрогенов. Ингибиторы ароматазы, такие как Анастрозол, препятствуют превращению тестостерона в эстроген, что приводит к увеличению концентрации тестостерона в сыворотке крови. Эти препараты помогают улучшить качество спермы у пациентов с пониженным уровнем тестостерона.
Пациенты с врожденной гиперплазией коры надпочечников (ВГКН) могут получить положительный эффект от терапии глюкокортикоидами. Лечение мужчин с гиперпролактинемией возможно с использованием антагонистов дофамина, таких как Бромокриптин или Каберголин.
Мужчины, у которых уровень антиспермальных антител составляет 1:32, могут реагировать на иммуносупрессивную терапию после применения циклических стероидов в течение 3-6 месяцев. Однако такая терапия может сопровождаться неприятными побочными эффектами, включая аваскулярный некроз бедренной кости, увеличение массы тела и ятрогенный синдром Кушинга.
Ретроградная эякуляция
Имипрамин и псевдоэфедрин способствуют закрытию шейки мочевого пузыря и восстановлению нормального процесса антеградной эякуляции. Тем не менее, эти препараты имеют свои ограничения и могут оказаться неэффективными в случае возникновения осложнений после хирургического вмешательства на органах.
Если лечение не приносит результатов, специалист может выполнить процедуру извлечения спермы из катетеризированной мочи после попытки семяизвержения, чтобы использовать ее в рамках вспомогательных репродуктивных технологий.
Травма спинного мозга
При травме спинного мозга мужчине может быть назначена виброэякуляция. Этот метод основан на стимуляции головки полового члена с помощью специального устройства, которое может работать как с низкой, так и с высокой амплитудой колебаний. В 85% случаев использование второго варианта прибора приводит к семяизвержению в течение 3-10 минут после начала процедуры.
Если виброэякуляция не приносит ожидаемых результатов, пациенту рекомендуется электроэякуляция. После введения общей анестезии врач или его помощник опорожняет мочевой пузырь и вводит в прямую кишку смазанный ректальный зонд с электродами. Этот зонд размещается в области предстательной железы и семенных пузырьков. Электрическая стимуляция начинается с 3-5 вольт и постепенно увеличивается по мере необходимости. Успех процедуры достигается в 90% случаев.
Половые инфекции
Инфекции, передающиеся половым путем, редко становятся причиной бесплодия и наблюдаются лишь у 2 из 100 мужчин, сталкивающихся с проблемами фертильности. Диагностика данной проблемы осуществляется на основе спермограммы. Результаты этого анализа показывают наличие в сперме значительного количества лейкоцитов, что снижает шансы на успешное оплодотворение яйцеклетки.
Инфекция, затрагивающая эпидидимис и семенники, может привести к уменьшению размеров яичек и блокировке семявыносящего протока, расположенного в эпидидимисе. В случаях серьезных осложнений для лечения применяются антибиотики или нестероидные противовоспалительные препараты, такие как Ибупрофен.
Искусственное оплодотворение
Применение вспомогательных репродуктивных технологий позволяет парам стать родителями даже в случаях, когда наблюдаются низкая подвижность или аномальные характеристики сперматозоидов. Искусственное оплодотворение также рекомендуется для людей, у которых не установлены причины бесплодия, мужчин старше 45 лет, а также при проблемах с фертильностью у обоих партнеров.
Внутриматочная инсеминация
Внутриматочная инсеминация (ВМИ) представляет собой процесс сохранения и подготовки сперматозоидов для их последующего введения в матку, минуя цервикальную слизь. Успех имплантации в этом случае составляет 17%, если была проведена стимуляция овуляции, и снижается до 4% при отсутствии такой подготовки.
Возраст мужчины также играет важную роль: с увеличением возраста наблюдается снижение вероятности наступления беременности и рост числа самопроизвольных выкидышей у женщины. Если внутриматочная инсеминация не дала результатов в 3-5 попытках, репродуктолог может порекомендовать паре рассмотреть вариант перехода к экстракорпоральному оплодотворению (ЭКО).
Экстракорпоральное оплодотворение
ЭКО — это метод, при котором в условиях лаборатории сперматозоид вводится в яйцеклетку с целью оплодотворения, дальнейшего развития и переноса эмбриона в матку. Основными показаниями для проведения этой процедуры являются проблемы со спермой, возрастные факторы и отсутствие беременности после проведения ВМИ.
Для успешного выполнения ЭКО необходимо иметь от 50 000 до 500 000 подвижных сперматозоидов. Перед началом процедуры женщина проходит курс препаратов для стимуляции овуляции, что позволяет увеличить вероятность извлечения до 20 жизнеспособных яйцеклеток за одну пункцию. Процесс развития фолликулов контролируется с помощью УЗИ и анализа уровней эстрогена и прогестерона в организме.
После стимуляции обычно удается получить 12-15 яйцеклеток, которые затем исследуются и помещаются в специальную питательную среду.
По истечении инкубационного периода около 1 000 000 подвижных сперматозоидов смешиваются с яйцеклетками. В течение 2-3 дней эмбрионы, образовавшиеся в результате оплодотворения, начинают активно делиться, достигая стадии 3-8 клеток к моменту имплантации. Обычно в матку переносят 2-4 эмбриона, а остальные замораживаются для последующего использования.
Вероятность наступления беременности и рождения ребенка после ЭКО составляет от 10% до 45%.
Интрацитоплазматическая инъекция сперматозоида
ИКСИ — это метод, применяемый для терапии тяжелых форм мужского бесплодия, особенно в случаях, когда наблюдается низкое количество или плохое качество спермы. В отличие от экстракорпорального оплодотворения (ЭКО), при ИКСИ специалист вручную с помощью тонкой иглы и микроскопа вводит сперматозоид непосредственно в яйцеклетку. Шансы на успешное зачатие при этом методе составляют 80-90%.
Профилактика
С подросткового возраста важно отказаться от курения сигарет и употребления алкогольных напитков, а также своевременно лечить венерические инфекции. Рекомендуется избегать ношения тесного нижнего белья и применения анаболических стероидов.
Мужчинам, работающим с опасными веществами, необходимо использовать защитную одежду и строго следовать правилам гигиены и безопасности на рабочем месте. Парам, планирующим беременность, следует минимизировать контакт с любыми токсичными химикатами.
Необходимо ежегодно посещать андролога и уролога для прохождения необходимых обследований. Здоровое питание, регулярные физические нагрузки и качественный сон также способствуют поддержанию хорошего самочувствия и предотвращению заболеваний.
Психологические аспекты бесплодия
Психологические аспекты бесплодия у мужчин играют значительную роль в общем восприятии проблемы и могут оказывать влияние на физическое здоровье, эмоциональное состояние и отношения с партнёром. Мужчины, столкнувшиеся с бесплодием, часто испытывают широкий спектр эмоций, включая страх, стыд, гнев и депрессию. Эти чувства могут быть вызваны как социальными стереотипами о мужественности, так и личными ожиданиями о роли отца.
Одним из основных факторов, способствующих развитию психологических проблем, является общественное давление. В большинстве культур существует стереотип, что мужчина должен быть «сильным» и «плодородным». Неспособность зачать ребёнка может восприниматься как признак слабости или неполноценности, что приводит к снижению самооценки и уверенности в себе. Мужчины могут чувствовать, что их ценность как партнёров или членов общества снижается, что усугубляет их эмоциональное состояние.
Кроме того, бесплодие может вызывать напряжение в отношениях. Партнёрша может также испытывать стресс и тревогу, что может привести к конфликтам и недопониманию. Мужчины могут чувствовать себя виноватыми за то, что не могут помочь своей партнёрше в осуществлении её мечты о материнстве, что может привести к изоляции и отчуждению. Важно, чтобы пары открыто обсуждали свои чувства и переживания, чтобы избежать недопонимания и укрепить эмоциональную связь.
Психологические последствия бесплодия могут проявляться в различных формах, включая депрессию, тревожные расстройства и даже физические симптомы, такие как бессонница или хроническая усталость. Мужчины могут также прибегать к нездоровым способам справляться с эмоциями, таким как злоупотребление алкоголем или наркотиками, что может усугубить ситуацию.
Для преодоления психологических трудностей, связанных с бесплодием, важно обратиться за поддержкой. Психотерапия и консультации могут помочь мужчинам разобраться в своих чувствах, научиться справляться с эмоциями и развивать здоровые стратегии для решения проблем. Группы поддержки также могут стать полезным ресурсом, позволяя мужчинам делиться своим опытом и находить поддержку среди тех, кто сталкивается с аналогичными трудностями.
В заключение, важно помнить, что бесплодие — это не только медицинская проблема, но и серьезный психологический вызов. Признание и понимание своих эмоций, а также поиск поддержки могут помочь мужчинам справиться с этой трудной ситуацией и сохранить здоровье как физическое, так и эмоциональное.
Влияние образа жизни на фертильность
Образ жизни играет ключевую роль в поддержании мужской фертильности. Различные факторы, связанные с образом жизни, могут оказывать как положительное, так и отрицательное влияние на репродуктивное здоровье мужчин. Рассмотрим основные аспекты, которые могут повлиять на фертильность.
Питание
Сбалансированное питание является основой здоровья, в том числе и репродуктивного. Недостаток витаминов и минералов, таких как цинк, селен, витамин C и витамин E, может негативно сказаться на качестве спермы. Исследования показывают, что мужчины, употребляющие достаточное количество антиоксидантов, имеют более высокие показатели фертильности. Рекомендуется включать в рацион фрукты, овощи, орехи и цельнозерновые продукты.
Физическая активность
Регулярные физические нагрузки способствуют улучшению общего состояния здоровья и могут положительно влиять на уровень тестостерона, что, в свою очередь, улучшает качество спермы. Однако чрезмерные физические нагрузки, особенно в сочетании с недостаточным восстановлением, могут привести к снижению уровня тестостерона и ухудшению фертильности. Оптимальный режим тренировок включает умеренные физические нагрузки, такие как кардионагрузки и силовые тренировки.
Алкоголь и курение
Употребление алкоголя и курение табака являются одними из основных факторов, негативно влияющих на фертильность мужчин. Алкоголь может снижать уровень тестостерона и ухудшать качество спермы, а курение связано с повышенным риском генетических аномалий у сперматозоидов. Отказ от этих вредных привычек может значительно повысить шансы на успешное зачатие.
Стресс
Хронический стресс может оказывать серьезное влияние на репродуктивное здоровье мужчин. Он может приводить к повышению уровня кортизола, что, в свою очередь, может снижать уровень тестостерона и ухудшать качество спермы. Методы управления стрессом, такие как медитация, йога и регулярные физические упражнения, могут помочь улучшить общее состояние и повысить фертильность.
Экологические факторы
Воздействие токсичных веществ и загрязняющих веществ также может негативно сказаться на мужской фертильности. Химические вещества, такие как пестициды, тяжелые металлы и некоторые промышленные химикаты, могут нарушать гормональный баланс и снижать качество спермы. Снижение воздействия таких факторов, например, через использование экологически чистых продуктов и защиту от загрязнений, может помочь сохранить репродуктивное здоровье.
В заключение, образ жизни оказывает значительное влияние на мужскую фертильность. Сбалансированное питание, регулярные физические нагрузки, отказ от вредных привычек, управление стрессом и минимизация воздействия экологических факторов могут существенно повысить шансы на успешное зачатие. Мужчинам, стремящимся к отцовству, рекомендуется обратить внимание на эти аспекты и при необходимости проконсультироваться с врачом для получения индивидуальных рекомендаций.
Современные исследования и перспективы лечения
Современные исследования в области мужского бесплодия активно развиваются, что связано с увеличением числа случаев этой проблемы в последние десятилетия. Ученые и медицинские специалисты стремятся понять механизмы, лежащие в основе бесплодия, а также разработать новые методы диагностики и лечения. Одной из ключевых областей исследований является изучение генетических факторов, влияющих на фертильность мужчин. Например, были выявлены определенные мутации в генах, которые могут приводить к снижению качества спермы и, как следствие, к бесплодию.
Кроме того, внимание ученых привлекает влияние окружающей среды на репродуктивное здоровье мужчин. Исследования показывают, что факторы, такие как загрязнение воздуха, химические вещества в продуктах и даже образ жизни, могут негативно сказываться на качестве спермы. В связи с этим, многие исследователи работают над созданием рекомендаций по изменению образа жизни, которые могут помочь улучшить фертильность.
В последние годы также наблюдается рост интереса к методам вспомогательной репродукции, таким как интрацитоплазматическая инъекция сперматозоида (ICSI) и экстракорпоральное оплодотворение (ЭКО). Эти технологии позволяют обойти некоторые проблемы, связанные с низким качеством спермы, и дают возможность многим парам стать родителями. Исследования показывают, что успех этих методов во многом зависит от тщательной диагностики и подготовки мужчин, что подчеркивает важность комплексного подхода к лечению бесплодия.
Перспективы лечения мужского бесплодия также связаны с развитием новых лекарственных препаратов. Ведутся исследования по созданию медикаментов, которые могут улучшить качество спермы и повысить фертильность. Например, некоторые препараты на основе антиоксидантов и витаминов уже показали обнадеживающие результаты в клинических испытаниях.
Кроме того, генетическая терапия и клеточные технологии открывают новые горизонты в лечении бесплодия. Исследования в этой области находятся на ранних стадиях, но уже сейчас есть надежда, что в будущем они смогут предложить эффективные решения для мужчин с генетическими нарушениями, влияющими на фертильность.
В заключение, современные исследования в области мужского бесплодия показывают, что это сложная и многофакторная проблема, требующая индивидуального подхода к каждому пациенту. С учетом новых данных и технологий, перспективы лечения становятся все более обнадеживающими, что дает надежду многим парам, сталкивающимся с трудностями в зачатии.