Преэклампсия и эклампсия — серьезные осложнения беременности, угрожающие жизни матери и здоровью ребенка. Эти состояния проявляются повышением артериального давления и наличием белка в моче, что требует тщательного мониторинга и вмешательства. В статье рассмотрим симптомы, причины и неотложную помощь при преэклампсии и эклампсии. Знание этих факторов поможет матерям и медицинским работникам своевременно распознать опасные состояния и принять меры для обеспечения безопасности.
Факторы риска
Данное состояние чаще всего наблюдается у женщин в возрасте до 16 лет и старше 40 лет.
Среди основных факторов, способствующих повышению риска развития преэклампсии и эклампсии у беременных, можно выделить:
• Наличие в анамнезе тяжелых форм гестоза в предыдущих беременностях.
• Генетическая предрасположенность, когда у близких родственниц по материнской линии, таких как мать или сестра, были аналогичные осложнения.
• Многоплодная беременность.
• Хронические заболевания почек или сердца, а также сахарный диабет.
• Ожирение.
• Заболевания крови, сопровождающиеся нарушением свертываемости.
• Артериальная гипертония, которая имела место до начала беременности.
Согласно статистическим данным, преэклампсия чаще всего развивается при первой беременности, которая наступила быстро (менее года после начала половой жизни).
Преэклампсия и эклампсия являются серьезными осложнениями беременности, которые требуют внимательного наблюдения и своевременной медицинской помощи. Врачи подчеркивают, что преэклампсия характеризуется повышением артериального давления и наличием белка в моче, что может привести к серьезным последствиям как для матери, так и для плода. Эклампсия, в свою очередь, представляет собой более тяжелую форму, сопровождающуюся судорогами и потерей сознания.
Специалисты рекомендуют беременным женщинам регулярно проходить обследования и контролировать свое состояние. В случае появления симптомов, таких как головная боль, резкое увеличение веса или отеки, необходимо немедленно обратиться за медицинской помощью. Неотложные меры включают госпитализацию, мониторинг состояния и, при необходимости, медикаментозное лечение для стабилизации давления и предотвращения судорог. Важно помнить, что ранняя диагностика и адекватное лечение могут значительно снизить риски для здоровья матери и ребенка.

Патогенез преэклампсии
Существует несколько теорий, объясняющих появление преэклампсии.
Некоторые из них рассматривают механизмы на уровне органов, включая нейрогенные, гормональные и почечные аспекты.
Иммунологическая и генетическая теории помогают понять изменения, происходящие на клеточном и молекулярном уровнях.
Все эти теории дополняют друг друга.
Считается, что на развитие преэклампсии могут влиять следующие факторы:
• Иммунологические причины.
Неадекватная реакция иммунной системы матери, приводящая к выработке антител против плода.
• Аномалии в расположении плаценты, а также нарушения в развитии сосудов и прикреплении трофобласта.
Трофобласт — это структура, из которой к 16-й неделе формируется плацента. Если трофобласт недостаточно глубоко проникает в ткани матки, это значительно увеличивает риск преэклампсии и эклампсии. Это также приводит к недоразвитию маточных артерий, которые должны обеспечивать нормальное развитие плода. С увеличением срока беременности потребность ребенка в кислороде и питательных веществах возрастает, а на недостаточно развитые сосуды оказывается растущее давление со стороны матки. В результате этого возникает гипоксия, что влечет за собой множество негативных последствий.
Вследствие вышеописанных процессов нарушается чувствительность сосудистой стенки к веществам, отвечающим за расширение сосудов и снятие спазмов. Это приводит к общему сужению артериол и истощению внутрисосудистого пространства. Кроме того, в воспаленных сосудах, помимо отложений фибрина, образуются отверстия, через которые жидкость проникает в межтканевое пространство. Это становится причиной генерализованных отеков и стойкого повышения артериального давления.
Патологический процесс выходит за пределы матки и затрагивает все органы и системы, особенно негативно влияя на функционирование печени и почек.
Кроме того, кровь становится более густой, в органах возникают очаги некроза (отмирания тканей) и точечные кровоизлияния.
Механизмы свертывания крови пытаются компенсировать потерю, но количество тромбоцитов и эритроцитов оказывается недостаточным. Это приводит к развитию гемофилии (пониженной свертываемости), которая в сочетании с высоким давлением может стать причиной инсульта и отека головного мозга.
Переход преэклампсии в эклампсию характеризуется потерей сознания на фоне отека головного мозга и судорог.
| Аспект | Преэклампсия | Эклампсия |
|---|---|---|
| Определение | Состояние, характеризующееся высоким артериальным давлением (АД) и протеинурией (белок в моче) после 20-й недели беременности. Может сопровождаться отеками. | Тяжелая форма преэклампсии, характеризующаяся развитием судорожных припадков (экламптических судорог) у беременной, роженицы или родильницы, не связанных с другими причинами. |
| Основные симптомы | Повышенное АД (систолическое ≥140 мм рт. ст. или диастолическое ≥90 мм рт. ст.), протеинурия (≥0,3 г/сут), отеки (не всегда), головная боль, нарушения зрения, боль в эпигастрии, тошнота, рвота. | Судорожные припадки (тонические и клонические), потеря сознания, кома, гипертермия, тахикардия, артериальная гипертензия, отек легких, почечная недостаточность. |
| Степень тяжести | Легкая, средней тяжести, тяжелая. | Всегда тяжелое состояние, угрожающее жизни матери и плода. |
| Причины/Факторы риска | Не до конца изучены. Факторы риска: первая беременность, многоплодная беременность, хронические заболевания (гипертония, диабет, заболевания почек), ожирение, возраст (до 18 и после 35 лет), наследственность. | Развивается как осложнение тяжелой преэклампсии. |
| Диагностика | Измерение АД, анализ мочи на белок, общий анализ крови, биохимический анализ крови (печеночные ферменты, креатинин, мочевина), УЗИ плода и допплерометрия. | Клиническая картина (судороги), лабораторные данные (как при тяжелой преэклампсии). |
| Неотложная помощь (общие принципы) | Госпитализация, постельный режим, контроль АД, диета с ограничением соли, медикаментозная терапия (антигипертензивные препараты, магния сульфат для профилактики судорог), мониторинг состояния плода. | Приоритет: купирование судорог и стабилизация состояния матери. Вызов реанимационной бригады, обеспечение проходимости дыхательных путей, оксигенотерапия, введение магния сульфата (внутривенно), антигипертензивные препараты, при необходимости – противосудорожные средства (диазепам). Срочное родоразрешение. |
| Цель неотложной помощи | Предотвращение прогрессирования до эклампсии, стабилизация состояния матери, пролонгирование беременности до жизнеспособного срока плода (при легкой и средней степени). | Спасение жизни матери и плода, предотвращение осложнений. |
| Осложнения | Отслойка плаценты, HELLP-синдром, острая почечная недостаточность, отек легких, преждевременные роды, задержка развития плода. | Отек мозга, кровоизлияние в мозг, острая сердечная недостаточность, острая почечная недостаточность, ДВС-синдром, кома, смерть матери и/или плода. |
| Прогноз | Зависит от степени тяжести и своевременности лечения. При легкой и средней степени – благоприятный при адекватной терапии. | Всегда серьезный, высокий риск материнской и перинатальной смертности. |
Симптомы преэклампсии
Состояние может протекать без каких-либо явных симптомов, а диагноз устанавливается на основе следующих факторов:
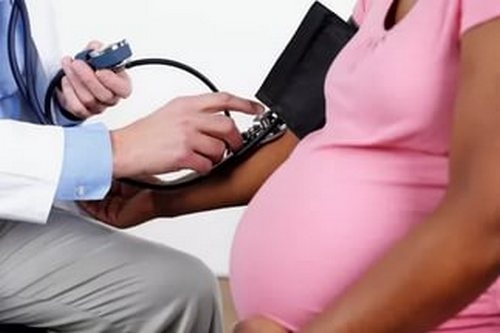
• результатов тонометрии (измерение артериального давления),
• выявления значительного увеличения массы тела (более 500 граммов в неделю из-за задержки жидкости в организме),
• изменений в общем анализе мочи (постоянная протеинурия, наличие белка),
• изменений в общем анализе крови (снижение уровня тромбоцитов и гемоглобина).
Важно отметить, что проявления преэклампсии у беременных зависят от того, какие органы и системы вовлечены в патологический процесс.
Не обязательно, чтобы у конкретной женщины одновременно наблюдались повышение артериального давления, наличие белка в моче и отеки. О преэклампсии беременных можно говорить в случае, если присутствуют два из перечисленных выше признаков.

Жалобы при преэклампсии
Некоторые женщины могут испытывать следующие симптомы:
• головные боли,
• боли в области живота (в эпигастральной зоне), тошнота, рвота, изжога,
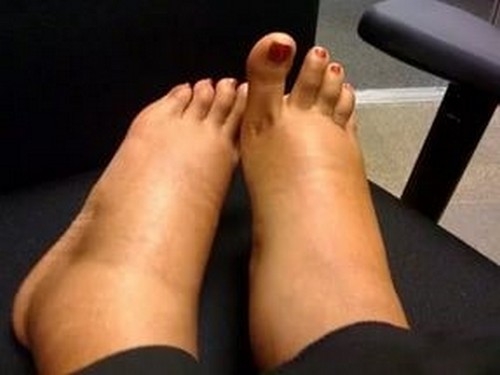
• заметные отеки,
• пастозность, отечность лица,
• нарушения зрения: появление вспышек и искр перед глазами,
• парестезии (ощущение ползания мурашек по коже и подобные ощущения),
• снижение объема выделяемой мочи, вплоть до анурии (отсутствие мочеобразования).
• одышка и сбои в сердечном ритме.
Изменения, касающиеся плода:
• ЗВУР (задержка внутриутробного развития),
• выраженная гипоксия (недостаток кислорода и питательных веществ),
• гибель плода в утробе матери на фоне преждевременной отслойки или инфаркта плаценты.
Когда преэклампсия переходит в эклампсию, беременная женщина не может сообщить о своих жалобах, так как теряет сознание, и ее состояние становится критическим.
Степени преэклампсии
Легкая степень преэклампсии у беременных проявляется повышением артериального давления до 140/90 мм рт. ст. при условии, что до беременности оно было в норме, начиная с 20-й недели.
Выделение белка с мочой не превышает 0,3 г в сутки.
Отеки имеют диагностическую ценность только в сочетании с повышением давления и наличием протеинурии.
Средняя степень преэклампсии у беременных характеризуется постепенным ухудшением состояния и увеличением артериального давления до 155/100 мм рт. ст., при этом потеря белка возрастает, но не превышает 5 г в сутки.
При тяжелой степени преэклампсии у беременных артериальное давление составляет 160/110 мм рт. ст. и выше, а выделение белка с мочой превышает 5 г в сутки.
Если по лабораторным данным протеинурия составляет 0,3 г в сутки и меньше, а артериальное давление доходит до 140/110 мм рт. ст., но наблюдаются все признаки общего спазма сосудов, а именно:
• спутанность сознания или его потеря,
• боли в области эпигастрия,
• изменения биохимических показателей, выражающиеся в повышении печеночных трансаминаз,
• резкое снижение объема выделяемой мочи – такая стадия расценивается как тяжелая.

Что такое HELP – синдром
Пациенты могут жаловаться на общую слабость, умеренные боли в области желудка и диспепсические расстройства.
Для HELP-синдрома характерны следующие лабораторные показатели:
• нарушения в работе печени,
• пониженное количество тромбоцитов,
• гемолиз.
Опасность для жизни возникает из-за возможного развития диссеминированного внутрисосудистого свертывания крови (ДВС-синдрома) и других серьезных осложнений. В таких случаях необходимы экстренные меры, включая родоразрешение и основное лечение преэклампсии.
Данный синдром представляет собой серьезное и потенциально угрожающее жизни осложнение преэклампсии.
Что такое эклампсия
Эклампсия – это состояние, при котором на фоне отека мозга возникают судороги, сопровождающиеся прогрессирующей полиорганной недостаточностью.
Судорожный синдром может проявляться по-разному: от одиночного припадка до серии судорог, возникающих с короткими интервалами. Обычно подергивания начинаются с лицевых мышц и затем охватывают все тело. После приступа сознание может восстановиться, однако часто сопровождается амнезией: женщина не осознает серьезности своего состояния и не помнит произошедшего.
Порог возбудимости нервных клеток настолько высок, что даже незначительные внешние раздражители (яркий свет, громкие звуки и т.д.) могут спровоцировать новый судорожный припадок.
Потеря сознания после судорог называется «эклампсической комой». У некоторых женщин нарушение сознания может развиваться и без наличия судорожного синдрома (кома гепатическая).
Предвестники эклампсии у беременных
• усиление головной боли,
• бессонница,
• дальнейшее повышение артериального давления.
Этапы эклампсии
-
Предсудорожный период.
Длится всего несколько секунд. Глаза закрыты, уголки рта опущены, наблюдаются подергивания лица. Зрачки расширены. -
Тонические судороги.
Продолжительность около 30 секунд. Кожные покровы становятся синюшными, челюсти плотно сжаты, изначально бессмысленный взгляд сменяется закатыванием глаз, отсутствуют пульс и дыхательные движения. Позвоночник изгибается, женщина становится напряженной и неподвижной. -
Клонические судороги.
Конвульсии происходят сверху вниз. Дыхание и пульс отсутствуют. Эта фаза может длиться до 1,5 минут. Постепенно судороги уменьшаются, появляется глубокий вдох и редкие дыхательные движения. Появление кровавой пены из рта может свидетельствовать о травме языка. -
Период разрешения.
Длится несколько минут. Сознание возвращается, зрачки сужаются, восстанавливается способность фокусировать взгляд. Амнезия сохраняется.
Общая продолжительность составляет 1-2 минуты. Неблагоприятный исход может привести к коматозному состоянию. Прогноз в таких случаях крайне неблагоприятный.
Диагностические мероприятия
Существует протокол для ведения беременных женщин с преэклампсией и эклампсией, который включает в себя рекомендации по необходимым исследованиям, предпочтительным препаратам и алгоритмам действий в различных ситуациях.
Важно проводить динамическое наблюдение за беременной, оценивая прибавку в весе, контроль диуреза (количество потребляемой и выделяемой жидкости), а также динамическую тонометрию (мониторинг артериального давления) и степень выраженности отеков.
• Общий клинический анализ крови (включая время свертывания и уровень тромбоцитов).
• Общий анализ мочи.
• Суточная протеинурия.
• Биохимический анализ крови: печеночные пробы, уровень мочевины, креатинина и другие показатели.
• Электролиты в крови.
• Исследование системы свертывания крови.
• УЗИ матки с допплерографией для оценки состояния плода, сосудов и плаценты.
• Кардиотокография плода.
• Электрокардиограмма.
• Консультация окулиста и невропатолога.
На основе полученных результатов обследования определяется степень тяжести преэклампсии и эклампсии.
Лечение преэклампсии и эклампсии
Неотложная помощь при эклампсии
Для предотвращения серьезных осложнений, которые могут усугубить состояние женщины, крайне важно правильно расположить её во время судорожного приступа, чтобы избежать прикусывания языка и удушья от рвотных масс. Беременную следует уложить на левый бок на мягкую поверхность. Принудительная фиксация тела во время судорог не требуется.
Рекомендуется обеспечить подачу кислорода через маску.
В процессе разрешения необходимо следить за тем, чтобы кровь, слюна и рвотные массы не попали в дыхательные пути. Для этого используют механический отсос для удаления жидкостей из ротовой, носовой полости и гортани.
Внутривенно вводится сульфат магния, что помогает предотвратить дальнейшие судороги и нормализовать артериальное давление. При повторных судорогах применяется Диазепам.
Существует понятие «нагрузочная и поддерживающая доза лекарств». Это означает, что в начале вводится большая доза препарата (как сульфата магния, так и Диазепама) в течение нескольких минут, а затем контроль состояния осуществляется с помощью меньших доз, вводимых в течение более длительного времени — от 12 до 24 часов.
Роды могут быть проведены только после стабилизации состояния женщины.
Гипотензивные лекарства
Основной целью назначения гипотензивных препаратов является стабилизация артериального давления на уровне 130-140/90-95 мм рт. ст.
Список часто применяемых препаратов:
• Нифедипин.
• Нитропруссид натрия.
• Бета-адреноблокаторы: Метопролол, Бисопролол и другие.
• Верапамил, Амлодипин по показаниям.
• Метилдопа.
После родов дозировку снижают постепенно, чтобы избежать синдрома отмены.
Временные критерии родоразрешения при преэклампсии и эклампсии
В сложных ситуациях, связанных с эклампсией, родоразрешение проводится через 3-12 часов после прекращения судорог.
При легкой форме преэклампсии у беременных не требуется срочное вмешательство, и беременность может быть продлена до 37 недель.
В случае тяжелой преэклампсии роды инициируются в течение 12-24 часов, если состояние пациентки не удается стабилизировать.
Решение о том, будут ли роды естественными или с помощью кесарева сечения, принимается индивидуально. Одним из показаний для кесарева сечения является преждевременная отслойка плаценты или недостаточная родовая активность.
К оперативному вмешательству также относятся случаи острой гипоксии плода и наличие кровотечений.
Профилактика преэклампсии и эклампсии беременных
Основой профилактических мероприятий является прием кальция и ацетилсалициловой кислоты. Это особенно важно для женщин, у которых имеются предрасполагающие факторы, и которые находятся в группе повышенного риска. Обычно кальций можно принимать на протяжении всей беременности (при отсутствии избытка), а производные ацетилсалициловой кислоты начинают назначать с 12 недели беременности в небольших дозах.
Диета с ограничением потребления жидкости и соли, а также поливитаминные комплексы с минералами не играют решающей роли в профилактике этих заболеваний.
Качественное динамическое наблюдение с учетом клинико-лабораторных показателей и своевременная госпитализация в стационар в некоторых случаях помогают избежать осложнений позднего гестоза.
Последствия для матери и ребенка
Преэклампсия и эклампсия представляют собой серьезные осложнения беременности, которые могут иметь тяжелые последствия как для матери, так и для плода. Преэклампсия, как правило, развивается после 20-й недели беременности и характеризуется повышением артериального давления и наличием белка в моче. Если не принять меры, это состояние может прогрессировать до эклампсии, которая включает в себя судороги и может угрожать жизни как матери, так и ребенку.
Одним из основных последствий преэклампсии для матери является риск развития сердечно-сосудистых заболеваний в будущем. Женщины, перенесшие преэклампсию, имеют повышенный риск инсульта, инфаркта миокарда и других сердечно-сосудистых заболеваний. Кроме того, преэклампсия может привести к отеку легких, печеночной недостаточности и другим серьезным осложнениям, требующим неотложной медицинской помощи.
Для плода последствия преэклампсии могут быть не менее серьезными. Ограничение кровотока и кислорода может привести к задержке роста, преждевременным родам и даже мертворождению. Плод может испытывать гипоксию, что может повлиять на его развитие и здоровье в будущем. В некоторых случаях, если состояние матери ухудшается, может потребоваться экстренное кесарево сечение для спасения жизни как матери, так и ребенка.
Важно отметить, что эклампсия, являясь более тяжелой формой преэклампсии, может привести к необратимым последствиям. Судороги, возникающие при эклампсии, могут вызвать повреждение головного мозга, а также привести к серьезным нарушениям в работе внутренних органов. Это состояние требует немедленного вмешательства и лечения, чтобы минимизировать риски для матери и ребенка.
Таким образом, преэклампсия и эклампсия представляют собой серьезные угрозы для здоровья матери и плода. Раннее выявление и адекватное лечение этих состояний могут значительно снизить риск осложнений и улучшить исход беременности. Женщинам, находящимся в группе риска, необходимо регулярно проходить медицинские осмотры и следить за своим состоянием, чтобы вовремя получить необходимую помощь.
Роль медицинского наблюдения и контроля
Медицинское наблюдение и контроль играют ключевую роль в профилактике и своевременном выявлении преэклампсии и эклампсии у беременных женщин. Эти состояния могут развиваться на фоне беременности и представляют собой серьезные угрозы как для матери, так и для плода. Поэтому регулярные визиты к врачу, а также соблюдение рекомендаций по наблюдению за состоянием здоровья беременной женщины являются необходимыми мерами.
Первым шагом в медицинском наблюдении является регулярное измерение артериального давления. Повышенное давление (140/90 мм рт. ст. и выше) может быть первым признаком преэклампсии. Важно, чтобы беременные женщины знали, что даже небольшие колебания давления могут указывать на необходимость более тщательного контроля. Врач может рекомендовать вести дневник артериального давления, чтобы отслеживать изменения и выявлять тенденции.
Кроме того, анализы мочи на наличие белка являются важным компонентом мониторинга. Протеинурия (наличие белка в моче) является одним из основных критериев диагностики преэклампсии. Регулярные лабораторные исследования помогут выявить это состояние на ранних стадиях, что позволит начать лечение и предотвратить развитие эклампсии.
Важно также учитывать другие факторы, такие как отеки, головные боли, нарушения зрения и боли в верхней части живота. Эти симптомы могут указывать на ухудшение состояния и требуют немедленного обращения к врачу. Беременные женщины должны быть осведомлены о признаках, которые могут сигнализировать о необходимости срочной медицинской помощи.
Медицинское наблюдение включает в себя не только физические обследования, но и оценку общего состояния здоровья беременной. Врач может рекомендовать дополнительные исследования, такие как УЗИ, для оценки состояния плода и выявления возможных осложнений. Важно, чтобы беременные женщины соблюдали все рекомендации врача и не пренебрегали назначенными обследованиями.
В случае выявления признаков преэклампсии, врач может назначить лечение, которое может включать изменение образа жизни, медикаментозную терапию и, в некоторых случаях, досрочное родоразрешение. Важно помнить, что раннее выявление и адекватное лечение могут значительно снизить риск развития эклампсии и улучшить исход как для матери, так и для ребенка.
Таким образом, регулярное медицинское наблюдение и контроль за состоянием здоровья беременной женщины являются основными факторами, способствующими профилактике и своевременному выявлению преэклампсии и эклампсии. Это позволяет обеспечить безопасность как матери, так и плода, а также минимизировать риски, связанные с этими серьезными состояниями.
Психологические аспекты и поддержка беременных
Беременность — это период значительных изменений в жизни женщины, который может быть как радостным, так и стрессовым. Психологические аспекты, связанные с беременностью, играют важную роль в общем состоянии здоровья будущей матери и ее ребенка. Понимание и поддержка в этот период могут существенно повлиять на эмоциональное состояние женщины и ее способность справляться с возникающими трудностями.
Во время беременности женщины могут испытывать широкий спектр эмоций — от радости и ожидания до тревоги и страха. Эти чувства могут быть вызваны различными факторами, такими как изменения в теле, гормональные колебания, страх перед родами и забота о здоровье ребенка. Важно отметить, что такие переживания являются нормальными, однако в некоторых случаях они могут перерасти в более серьезные состояния, такие как депрессия или тревожные расстройства.
Поддержка со стороны партнера, семьи и друзей имеет решающее значение для эмоционального благополучия беременной женщины. Открытое общение о чувствах и переживаниях может помочь снизить уровень стресса и тревоги. Женщинам важно знать, что они не одни, и что их переживания понятны и нормальны. Партнеры могут играть активную роль в этом процессе, предлагая эмоциональную поддержку и помощь в повседневных делах.
Психологическая поддержка также может включать профессиональную помощь. Психологи и психотерапевты могут предложить стратегии для управления стрессом и тревогой, а также помочь справиться с негативными эмоциями. Группы поддержки для беременных могут стать отличным местом для обмена опытом и получения поддержки от женщин, находящихся в аналогичной ситуации.
Кроме того, важно учитывать, что физическое здоровье напрямую связано с психологическим состоянием. Регулярные физические упражнения, сбалансированное питание и достаточный отдых могут значительно улучшить общее самочувствие. Практики релаксации, такие как йога или медитация, также могут помочь снизить уровень стресса и улучшить эмоциональное состояние.
В заключение, психологические аспекты беременности требуют внимательного отношения и поддержки. Понимание и принятие своих эмоций, открытое общение с близкими и, при необходимости, обращение за профессиональной помощью могут значительно улучшить качество жизни беременной женщины и способствовать здоровому развитию ребенка.