Процесс экстракорпорального оплодотворения (ЭКО) дает надежду многим парам, мечтающим о детях, но не всегда приводит к успеху. Одной из распространенных проблем является неудачный перенос эмбрионов, когда они не приживаются в матке. В статье рассмотрим основные причины неимплантации эмбрионов и факторы, влияющие на успешность процедуры. Понимание этих аспектов поможет парам лучше подготовиться к ЭКО и повысить шансы на зачатие.
Почему не приживается эмбрион после ЭКО
О патологии можно говорить в тех случаях, когда высококачественные эмбрионы не могут успешно имплантироваться после нескольких попыток экстракорпорального оплодотворения. Не существует четких критериев, которые бы определяли количество неудачных циклов или общее число подсаженных эмбрионов. В среднем, считается, что неудача происходит после трех попыток ЭКО с переносом 1-2 эмбрионов высокого качества в каждом цикле.
Имплантация включает два ключевых элемента: здоровый эмбрион, обладающий потенциалом для внедрения и прикрепления, и восприимчивый внутренний слой матки. Важным условием успешной имплантации и последующей нормальной плацентации является «перекрестный диалог» между эмбрионом и функциональным эндометрием. Эти процессы регулируются множеством медиаторов, которые поступают из эмбриона, эндометрия и материнской иммунной системы. Любые нарушения, касающиеся эмбриона, эндометрия или иммунной системы, могут привести к неудаче имплантации. Поэтому лечение направлено на выявление аномалий и коррекцию любых потенциальных проблем, влияющих на этот процесс.
Врачи отмечают, что неудачи при имплантации эмбрионов после экстракорпорального оплодотворения могут быть связаны с множеством факторов. Одной из основных причин является качество эмбрионов, которое зависит от возраста женщины, состояния её репродуктивной системы и генетических факторов. Также важную роль играет состояние эндометрия — слизистой оболочки матки, которая должна быть готова к принятию эмбриона. Неправильная гормональная регуляция, инфекции или воспалительные процессы могут негативно сказаться на этом процессе. Кроме того, врачи подчеркивают, что психологический аспект, включая стресс и эмоциональное состояние пациентки, также может влиять на результаты ЭКО. Поэтому комплексный подход к подготовке и проведению процедуры является ключевым для повышения шансов на успешную имплантацию.

Материнские факторы
• Анатомические нарушения. Первым шагом в диагностике является оценка состояния матки и её внутренней структуры. Анатомические аномалии, как врожденные (например, септированная или двурогая матка), так и приобретенные (фибромы, особенно подслизистые, полипы эндометрия, внутриматочные спайки и гидросальпинкс) могут препятствовать нормальной имплантации. В таких случаях целесообразно проводить хирургическое вмешательство.
• Тромбофилия. Это состояние, связанное с нарушением свертываемости крови, может быть как наследственным, так и приобретенным. Оно приводит к гиперкоагуляции и недостаточному кровоснабжению эндометрия и плаценты, что, в свою очередь, может повлиять на восприимчивость эндометрия или вызвать самопроизвольный аборт. Исследования показывают, что лечение гепарином у женщин с установленной тромбофилией увеличивает вероятность успешной имплантации и нормального течения беременности. Однако связь между гиперкоагуляцией и повторными неудачами имплантации остается неясной. Тем не менее, у женщин с проблемами прикрепления эмбриона чаще выявляются нарушения свертывающей системы. Поэтому перед проведением ЭКО необходимо обследование на наличие тромбофилии, и при подтверждении диагноза назначается соответствующее лечение.
• Антифосфолипидный синдром. АФС характеризуется наличием антител к фосфолипидам и белкам, связывающим фосфолипиды, что приводит к повреждению клеточных мембран. Степень выраженности синдрома может варьироваться: в тяжелых случаях у женщин наблюдаются значимые симптомы, связанные с образованием тромбов, в то время как легкие формы могут проявляться нарушениями репродуктивной функции. Тромбоцитопения и предрасположенность к тромбообразованию также могут объяснять, почему эмбрион не приживается. Причины АФС до конца не выяснены. Для диагностики проводят анализ на антитела к фосфолипидам в крови. Лечение (гепарин, ацетилсалициловая кислота) значительно повышает шансы на успешное ЭКО.
• Иммунологические факторы. Исследования подтверждают, что иммунная система (совместимость по HLA-антигенам) играет важную роль в процессе имплантации и развитии беременности. Механизм, объясняющий связь между общими аллелями HLA у пары и повторными потерями беременности, остается неясным. Возможно, причина кроется в недостаточном ответе материнского иммунитета на антигены отца. Чем больше совпадений, тем ниже вероятность успешного завершения беременности. Для повышения шансов на успешное ЭКО при данной патологии проводят иммунотерапию за 2-3 месяца до начала протокола и в первые недели беременности, чтобы подавить отторжение. Эмбрион воспринимается как чуждый объект, так как содержит 50% отцовского генетического материала. Природа предусмотрела механизмы защиты: под воздействием прогестерона снижается активность и количество иммунокомпетентных клеток. Однако если иммунная система женщины не может адаптироваться, даже качественный эмбрион может не выжить без лечения. В таких случаях проводят биопсию и расширенное иммунологическое обследование.
• Неподходящее качество эндометрия. Состояние эндометрия критически важно для успешной имплантации эмбрионов. В течение менструального цикла внутренний слой матки претерпевает морфологические и биологические изменения, подготавливающие его к взаимодействию с эмбрионом. В нужный момент, когда происходят необходимые изменения, эмбрион может прикрепиться и начать развиваться. Этот период, называемый «окном имплантации», длится несколько дней. При наличии патологии окно имплантации может не совпадать с фазами менструального цикла, что мешает приживлению эмбриона. Качество эндометрия можно оценить с помощью ультразвукового исследования в фолликулярной фазе или биопсии, что позволяет предположить успешность ЭКО. Минимальная толщина эндометрия для успешной имплантации, измеренная в поздней пролиферативной фазе, должна составлять 6-8 мм. Некоторые исследования сообщают о случаях успешной имплантации при толщине менее 5 мм, хотя это происходит реже. Для достижения необходимого состояния эндометрия могут назначаться гормональные препараты, средства, улучшающие метаболизм, витамины и другие. Если результаты остаются неудовлетворительными, рассматривается возможность суррогатного материнства.
| Категория причин | Подробное описание | Возможные решения/действия |
|---|---|---|
| Проблемы с эмбрионом | ||
| Генетические аномалии | Хромосомные нарушения (анеуплоидии, транслокации) или мутации в генах эмбриона, несовместимые с развитием. | Преимплантационное генетическое тестирование (ПГТ-А, ПГТ-М, ПГТ-SR) для отбора здоровых эмбрионов. |
| Низкое качество эмбриона | Недостаточное развитие эмбриона, фрагментация, аномальное деление клеток, замедленное развитие. | Оптимизация протокола стимуляции яичников, улучшение качества спермы и яйцеклеток, использование донорских гамет. |
| Проблемы с эндометрием (слизистой оболочкой матки) | ||
| Недостаточная рецептивность эндометрия | Эндометрий не готов к имплантации из-за гормонального дисбаланса, воспаления, тонкого эндометрия. | Гормональная поддержка (эстрогены, прогестерон), гистероскопия для оценки состояния эндометрия, ERA-тест (Endometrial Receptivity Array). |
| Патологии эндометрия | Полипы, миомы, синехии (спайки), хронический эндометрит, аденомиоз. | Хирургическое удаление полипов/миом/спаек, антибактериальная терапия при эндометрите, гормональная терапия при аденомиозе. |
| Иммунологические факторы | ||
| Аутоиммунные нарушения | Антифосфолипидный синдром, антитиреоидные антитела, антинуклеарные антитела, которые могут атаковать эмбрион или препятствовать имплантации. | Иммуномодулирующая терапия (глюкокортикоиды, внутривенные иммуноглобулины), антикоагулянты. |
| Аллоиммунные нарушения | Несовместимость между иммунной системой матери и эмбриона (например, по HLA-антигенам). | Лимфоцитотерапия (LIT), внутривенные иммуноглобулины. |
| Анатомические проблемы матки | ||
| Врожденные аномалии матки | Двурогая матка, седловидная матка, перегородка в матке. | Хирургическая коррекция (гистероскопическая метропластика). |
| Приобретенные аномалии | Спайки в полости матки (синехии), крупные миоматозные узлы, деформирующие полость матки. | Хирургическое удаление спаек или миом. |
| Гормональные нарушения | ||
| Недостаточность лютеиновой фазы | Недостаточная выработка прогестерона яичниками после овуляции, что нарушает подготовку эндометрия. | Дополнительная поддержка прогестероном. |
| Проблемы с щитовидной железой | Гипотиреоз или гипертиреоз могут влиять на репродуктивную функцию и имплантацию. | Коррекция уровня гормонов щитовидной железы. |
| Гиперпролактинемия | Повышенный уровень пролактина может подавлять овуляцию и нарушать имплантацию. | Медикаментозное снижение уровня пролактина. |
| Другие факторы | ||
| Возраст женщины | С возрастом снижается качество яйцеклеток и увеличивается риск хромосомных аномалий у эмбрионов. | Использование донорских яйцеклеток. |
| Образ жизни | Курение, употребление алкоголя, избыточный вес, стресс. | Изменение образа жизни, снижение веса, отказ от вредных привычек, управление стрессом. |
| Гидросальпинкс | Скопление жидкости в маточной трубе, которая может быть токсичной для эмбриона и препятствовать имплантации. | Лапароскопическое удаление или клипирование пораженной трубы. |
| Неправильный протокол стимуляции | Неадекватная дозировка гормонов, что приводит к получению некачественных яйцеклеток или неоптимальному эндометрию. | Коррекция протокола стимуляции, индивидуальный подход. |
Эмбриональные факторы
• Генетика. Эмбрион играет ключевую роль в успешности имплантации, и его состояние отвечает примерно за одну треть неудачных попыток экстракорпорального оплодотворения (ЭКО). Аномалии кариотипа эмбриона являются одной из главных причин, по которым имплантация может не состояться или происходит выкидыш. Такие случайные аномалии могут возникать в процессе раннего оплодотворения или на этапе мейоза, когда ооцит завершает первое деление. Как мужчины, так и женщины могут производить генетически анеуплоидные гаметы, если они являются носителями сбалансированной транслокации. В таких случаях 66% эмбрионов окажутся дефектными, что приведет к неудаче имплантации или прерыванию беременности. Парам рекомендуется пройти тестирование на кариотип и предимплантационную генетическую диагностику. Сравнительная геномная гибридизация на чипах — это молекулярный метод, который позволяет выявить генетические аномалии всего генома, включая количественные и качественные нарушения структуры хромосом. Этот метод более точен, но и его стоимость выше. Процесс тестирования занимает более 24 часов, поэтому эмбрионы подвергаются витрификации. В ходе исследования иногда обнаруживаются аномалии в геноме, отличные от запрашиваемых, и последствия этих изменений остаются неизвестными.
• Зона пеллюцида или блестящая оболочка. Вылупление бластоцисты через блестящую оболочку — это важный этап перед имплантацией. Процесс проклевывания осуществляется благодаря механическим и химическим реакциям, которые способствуют высвобождению бластоцисты. На толщину оболочки влияют различные факторы, включая возраст женщины. Поэтому многие репродуктивные клиники предлагают хетчинг — искусственное истончение и разрыв оболочки, особенно для женщин, у которых было две и более неудачных попыток ЭКО, если толщина оболочки превышает 18 нм или если пациентке больше 38 лет. Микроманипуляция может проводиться различными способами: механическим, лазерным, химическим или ферментативным.

Мужской фактор
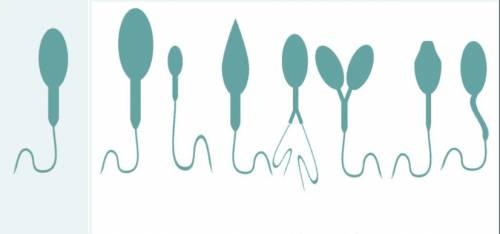
Низкое качество спермы может негативно сказаться на эффективности вспомогательных репродуктивных технологий из-за нарушений в хроматиновых механизмах и фрагментации ДНК. Эффективность экстракорпорального оплодотворения (ЭКО) значительно снижается при использовании сперматозоидов с плохой морфологией: чем выше уровень фрагментации, тем хуже качество эмбриона. Хотя фрагментация ДНК может оказывать влияние на морфологические характеристики эмбрионов, отрицательное воздействие может проявляться только в тот момент, когда активируется генетический материал отца, что происходит на третий день после оплодотворения. Таким образом, эмбрион может выглядеть морфологически нормальным на этапе переноса, но его развитие может остановиться на третьи сутки в матке. Этот механизм может быть причиной неудачной имплантации у пар. Стандартная оценка сперматозоидов позволяет выявить нормальные клетки при низком увеличении, однако некоторые скрытые аномалии становятся видимыми только при более высоком увеличении. Исключение сперматозоидов с повышенной вероятностью фрагментации ДНК и аномальным распределением хроматина с помощью IMSI (метод более точной селекции сперматозоидов, требующий микроскопа с высоким увеличением) способствует получению эмбрионов с высокой потенциальной способностью к развитию.
Возраст женщины
Во-первых, с возрастом уменьшается количество и качество яйцеклеток. Женщины рождаются с фиксированным запасом яйцеклеток, который постепенно уменьшается на протяжении жизни. К 30 годам этот запас начинает значительно сокращаться, а к 40 годам количество яйцеклеток может уменьшиться до критического уровня. Кроме того, яйцеклетки, полученные от женщин старше 35 лет, имеют более высокий риск генетических аномалий, что может привести к неудачной имплантации или выкидышу.
Во-вторых, с возрастом увеличивается вероятность наличия сопутствующих заболеваний, таких как миома матки, полипы, эндометриоз и другие патологии, которые могут препятствовать нормальному процессу имплантации. Эти заболевания могут изменять структуру матки и её внутренней оболочки, что делает её менее пригодной для прикрепления эмбриона.
Также стоит отметить, что с возрастом у женщин могут наблюдаться гормональные изменения, которые влияют на менструальный цикл и овуляцию. Нормальный уровень гормонов, таких как эстроген и прогестерон, необходим для создания благоприятной среды для имплантации эмбриона. Нарушения в гормональном фоне могут привести к недостаточной подготовке эндометрия, что также снижает шансы на успешное зачатие.
Кроме того, возраст женщины может влиять на общее состояние здоровья и уровень стресса, что также играет роль в процессе зачатия. Женщины старшего возраста могут сталкиваться с большими эмоциональными и физическими нагрузками, что может негативно сказаться на их фертильности.
Таким образом, возраст женщины является важным фактором, который необходимо учитывать при планировании ЭКО. Женщинам, которые планируют процедуру экстракорпорального оплодотворения, рекомендуется проходить полное медицинское обследование и консультироваться с врачом о возможных рисках и способах повышения шансов на успешную имплантацию эмбриона.

Качество и условия проведения ЭКО
На этот процесс влияют множество факторов, начиная от состояния здоровья женщины и заканчивая качеством используемых клеток и технологий. Рассмотрим подробнее основные аспекты, которые могут повлиять на приживаемость эмбриона.
1. Качество ооцитов и сперматозоидов
Качество яйцеклеток и сперматозоидов является основополагающим фактором для успешного оплодотворения и дальнейшего развития эмбриона. Ооциты, полученные от женщин старше 35 лет, могут иметь сниженное качество из-за возрастных изменений. Аналогично, сперматозоиды мужчин также могут терять свою жизнеспособность и подвижность с возрастом или при наличии заболеваний. Использование донорских клеток может повысить шансы на успех, если собственные клетки имеют низкое качество.
2. Процесс оплодотворения
Методы оплодотворения, такие как классическое ЭКО или ИКСИ (интрацитоплазматическая инъекция сперматозоида), также влияют на качество эмбрионов. ИКСИ может быть рекомендован в случаях, когда есть проблемы с подвижностью сперматозоидов или их количеством. Однако, даже при использовании современных технологий, не все эмбрионы могут развиваться нормально, что также сказывается на шансах на успешную имплантацию.
3. Условия культивирования эмбрионов
После оплодотворения эмбрионы помещаются в специальные инкубаторы, где создаются оптимальные условия для их развития. Температура, уровень кислорода, pH и состав питательной среды должны быть строго контролируемыми. Неправильные условия культивирования могут привести к аномалиям в развитии эмбрионов, что снижает вероятность их успешной имплантации.
4. Подбор эмбрионов для переноса
Не все эмбрионы, полученные в процессе ЭКО, имеют одинаковый потенциал для успешной имплантации. Важно правильно выбрать эмбрионы для переноса, основываясь на их морфологии и развитии на определенных стадиях. Использование методов генетического тестирования может помочь в отборе наиболее жизнеспособных эмбрионов, что увеличивает шансы на успешную беременность.
5. Состояние эндометрия
Эндометрий, или слизистая оболочка матки, должен быть готов к принятию эмбриона. Его состояние зависит от гормонального фона женщины, наличия воспалительных процессов и других факторов. Неправильная подготовка эндометрия может стать причиной того, что эмбрион не сможет прижиться, даже если он был качественным и правильно выбранным.
6. Возраст женщины
Возраст женщины является одним из наиболее значимых факторов, влияющих на успех ЭКО. С возрастом снижается не только качество яйцеклеток, но и общая репродуктивная функция. Женщины старше 40 лет сталкиваются с гораздо более низкими шансами на успешную имплантацию и беременность, что связано с возрастными изменениями в организме.
Таким образом, каждый из перечисленных факторов может существенно повлиять на результат, и их комплексное понимание позволяет врачам разрабатывать более эффективные стратегии для повышения шансов на успешную беременность.
Иммунные реакции организма
Иммунная система человека играет ключевую роль в защите организма от инфекций и заболеваний. Однако в контексте беременности и, в частности, после процедуры экстракорпорального оплодотворения (ЭКО), иммунные реакции могут стать причиной неудачи имплантации эмбриона. Важно понимать, что эмбрион, будучи генетически полупосторонним объектом (половина его генетического материала принадлежит матери, а другая половина — отцу), может восприниматься иммунной системой как потенциальная угроза.
Одним из основных механизмов, через которые иммунная система может препятствовать имплантации, является выработка антител. Эти антитела могут атаковать эмбрион, воспринимая его как чуждый элемент. В некоторых случаях, у женщин могут быть выявлены специфические антитела, такие как антитела к фосфолипидам или антиспермальные антитела, которые могут негативно влиять на процесс имплантации.
Кроме того, существует такое понятие, как «иммунный толерант». Во время беременности организм матери должен адаптироваться к присутствию эмбриона, и для этого требуется определенный уровень иммунного подавления. Если этот процесс нарушен, и иммунная система не может обеспечить необходимый толерант, это может привести к отторжению эмбриона. Исследования показывают, что у женщин с аутоиммунными заболеваниями, такими как системная красная волчанка или ревматоидный артрит, риск неудачи имплантации значительно выше.
Также стоит отметить, что состояние микробиома, особенно в области репродуктивных органов, может оказывать влияние на иммунные реакции. Неправильный баланс микробов может привести к воспалительным процессам, которые, в свою очередь, могут негативно сказаться на способности организма принять и поддерживать эмбрион.
Важным аспектом является и влияние стресса на иммунную систему. Хронический стресс может приводить к повышению уровня кортизола, что может нарушать нормальное функционирование иммунной системы и способствовать возникновению воспалительных процессов, которые могут помешать имплантации.
Таким образом, иммунные реакции организма являются важным фактором, который может влиять на успешность имплантации эмбриона после ЭКО. Понимание этих механизмов позволяет врачам разрабатывать более эффективные стратегии для повышения шансов на успешную беременность, включая возможное применение иммунотерапии или других методов коррекции иммунного ответа.