Персистенция фолликула — это состояние, при котором фолликул не разрывается и не переходит в стадию овуляции. Это может вызвать гормональные нарушения и проблемы с репродуктивной функцией. В статье рассмотрим причины, симптомы, методы диагностики и подходы к лечению этой аномалии. Понимание персистенции фолликула важно для женщин, планирующих беременность, и для гинекологов, так как своевременное выявление и коррекция состояния могут предотвратить осложнения и улучшить качество жизни пациенток.
Причины персистенции фолликула
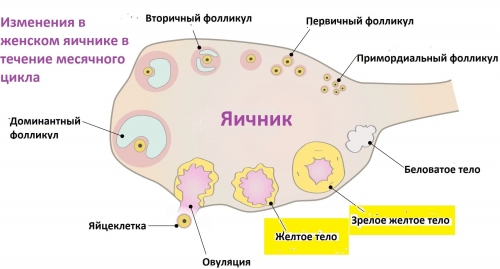
Образование фолликулов осуществляется под воздействием фолликулостимулирующего и лютеинизирующего гормонов, вырабатываемых передней долей гипофиза. В первой фазе менструального цикла в одном из яичников формируется один или два доминантных фолликула под влиянием ФСГ (в случае оплодотворения это может привести к рождению двойни). Обычно во второй фазе из фолликула выходит яйцеклетка, которая попадает в маточную трубу. Если уровень ЛГ снижен, овуляция не происходит, фолликул сохраняется дольше, затем подвергается редукции, и в течение этого времени зрелая фолликулярная ткань продолжает вырабатывать эстрогены. Это приводит к гиперплазии эндометрия. Овуляции нет, что делает беременность невозможной. Впервые этот патологический процесс был описан в начале XX века немецким гинекологом Р. Шредером, и в некоторых источниках это состояние называется геморрагической метропатией или болезнью Шредера. Позже было установлено, что такие изменения чаще наблюдаются у девушек в период полового созревания и женщин старше 40 лет, при этом они имеют непостоянный характер.
Основным патогенетическим фактором является нарушение синтеза лютеинизирующего гормона в гипофизе. Сбой может произойти в любом отделе гипоталамо-гипофизарно-гонадной системы. К снижению выработки ЛГ при нормальном уровне эстрогенов могут привести следующие факторы:
• Патологии гипоталамуса и гипофиза. Чаще всего фиксируются нарушения синтеза различных гормонов, однако изолированное снижение уровня лютеинизирующего гормона наблюдается при новообразованиях в этих областях и других изменениях, возникающих на фоне менингита, энцефалита или инсульта. Низкий уровень ЛГ также отмечается у пациенток с аутоиммунными заболеваниями и у тех, кто прошел лучевую терапию для лечения опухолей.
• Нестабильность гормонального фона. Колебания уровня гормонов являются нормой в период полового созревания, перед началом и во время климакса, а также после родов и прерывания беременности. В период климакса несинхронная продукция люлиберина (ГнРГ), ЛГ и ФСГ становится основной причиной персистенции фолликула. Усугубляет ситуацию инволютивная атрофия эпифиза, так как синтез мелатонина, который поддерживает нормальную выработку лютеинизирующего гормона, снижен.
• Прием некоторых медикаментов. Уровень ЛГ может снижаться под воздействием препаратов, влияющих на функцию гипофиза. В первую очередь это гормональные средства (прогестины, антагонисты гормонов), сердечные гликозиды и фенотиазины. Персистирующий фолликул часто диагностируется у женщин, использующих в качестве контрацепции препараты (моно- или комбинированные) с высоким содержанием эстрогенов.
• Стрессы и физические нагрузки. Находясь в состоянии стресса, а также при тяжелом физическом труде и недостаточном отдыхе, уровень АКТГ возрастает, что приводит к снижению синтеза лютропина. Стресс также нарушает секрецию ГнРГ и, соответственно, ЛГ. Подобный механизм рассматривается как причина ановуляции при нервной анорексии и аменорее, вызванной интенсивными физическими нагрузками.
Персистенция фолликула является важной темой в гинекологии, и врачи отмечают, что данная аномалия может возникать по различным причинам. Одной из основных причин считается гормональный дисбаланс, который может быть вызван стрессом, нарушением работы щитовидной железы или поликистозом яичников. Врачи также подчеркивают, что возраст пациентки играет значительную роль: у женщин старше 35 лет риск возникновения персистирующих фолликулов возрастает.
Симптоматика данной аномалии может варьироваться. Некоторые женщины могут не испытывать никаких явных признаков, в то время как другие могут жаловаться на нерегулярные менструации, боли внизу живота или даже бесплодие. Важно, чтобы пациентки обращались к специалистам при появлении подобных симптомов, так как ранняя диагностика и лечение могут предотвратить развитие более серьезных осложнений. Врачи рекомендуют регулярные обследования и мониторинг состояния репродуктивной системы для своевременного выявления и коррекции возможных нарушений.

Классификация
Патологию классифицируют, основываясь на клинических формах персистенции фолликулов, в зависимости от продолжительности сохранения гормональной активности фолликулярной ткани. Выделяют два основных типа данного расстройства:
• Кратковременная ритмическая персистенция. Она может возникнуть в любом возрасте под воздействием неблагоприятных эндогенных и экзогенных факторов. В этом случае зрелый фолликул сохраняется в течение 20-40 дней, после чего наблюдаются менструально-подобные выделения.
• Длительная персистенция (также известная как болезнь Шредера). Наиболее часто встречается в возрасте 13-15 и 47-51 года (пубертатный и преклимактерический периоды). После продолжительной задержки происходит атрезия фолликула, что приводит к обильным и длительным кровотечениям.
| Причина возникновения | Механизм развития | Симптомы |
|---|---|---|
| Гормональный дисбаланс (повышенный уровень эстрогенов, низкий уровень прогестерона) | Нарушение обратной связи между гипоталамусом, гипофизом и яичниками, приводящее к отсутствию овуляторного пика ЛГ и, как следствие, к невозможности разрыва фолликула. | Задержка менструации, нерегулярные менструальные циклы, ановуляторные циклы, бесплодие, боли внизу живота (редко). |
| Синдром поликистозных яичников (СПКЯ) | Множественные фолликулы не достигают зрелости и не овулируют из-за нарушения гормонального фона (повышенный андрогены, инсулинорезистентность). | Нерегулярные менструации, ановуляция, гирсутизм, акне, ожирение, бесплодие. |
| Воспалительные заболевания органов малого таза (сальпингоофорит, эндометрит) | Воспаление может нарушать нормальное функционирование яичников и процесс овуляции, приводя к персистенции фолликула. | Боли внизу живота, выделения из влагалища, повышение температуры тела, нарушение менструального цикла. |
| Стресс и психоэмоциональные нагрузки | Хронический стресс может влиять на гипоталамо-гипофизарно-яичниковую ось, нарушая гормональный баланс и овуляцию. | Нерегулярные менструации, аменорея, бесплодие, психоэмоциональные расстройства. |
| Нарушения функции щитовидной железы (гипотиреоз, гипертиреоз) | Гормоны щитовидной железы играют важную роль в регуляции менструального цикла и овуляции. Их дисбаланс может привести к персистенции фолликула. | Нарушения менструального цикла, бесплодие, симптомы гипо- или гипертиреоза (усталость, изменение веса, нервозность). |
| Прием некоторых лекарственных препаратов (например, кломифен цитрат в неправильной дозировке) | Некоторые препараты, используемые для стимуляции овуляции, могут приводить к персистенции фолликула при неправильном применении или индивидуальной реакции организма. | Увеличение яичников, боли внизу живота, многоплодная беременность (в случае овуляции нескольких фолликулов). |
| Генетическая предрасположенность | Некоторые генетические факторы могут влиять на чувствительность яичников к гормонам и процесс овуляции. | Семейный анамнез нарушений менструального цикла и бесплодия. |
| Недостаточность лютеиновой фазы | Недостаточная выработка прогестерона после овуляции может привести к неполноценному развитию желтого тела и, как следствие, к персистенции фолликула. | Короткая лютеиновая фаза, мажущие выделения перед менструацией, бесплодие. |
Клинические проявления
Основным признаком является ановуляторное дисфункциональное маточное кровотечение. Менструальный цикл становится нерегулярным, с интервалами между менструациями, которые в среднем составляют 35-40 дней, а иногда и больше. В редких случаях менструальноподобные кровотечения могут наблюдаться 2-4 раза в год. При кратковременной форме кровянистые выделения могут не отличаться от обычной менструации. Женщины репродуктивного возраста часто жалуются на отсутствие желаемой беременности, что является основной причиной обращения к гинекологу. В некоторых случаях могут возникать тянущие боли с одной стороны в области яичников.
Опасность данного состояния заключается в том, что при длительном существовании фолликула существует риск образования, увеличения и разрыва фолликулярной кисты яичника. Такое новообразование может достигать 50 мм в диаметре, что приводит к компрессии соседних структур и вызывает выраженный болевой синдром. Излияние содержимого кисты в брюшную полость представляет собой неотложное состояние, которое сопровождается обильным кровотечением.
Периодическая и продолжительная кровопотеря при обильных метроррагиях может привести к развитию железодефицитной анемии. Гипоэстрогения, характерная для постоянного персистирования, может спровоцировать злокачественные изменения в эндометрии, эндометриоз, дисплазию шейки матки и миому. Маммологи также отмечают, что длительная стимуляция эстрогенами может привести к развитию фиброзной мастопатии и рака молочной железы.

Диагностические мероприятия
Врач может заподозрить наличие определенного диагноза, когда пациентка обращается с жалобами на сбои в менструальном цикле, задержку менструации или отсутствие желаемой беременности. Важно отметить, что такие симптомы не являются специфичными и могут быть связаны с рядом других гинекологических заболеваний, поэтому окончательный диагноз устанавливается только после полного обследования. Процесс диагностики включает в себя следующие этапы:
• Наблюдение за фолликулогенезом. Это основной метод, который наглядно демонстрирует персистенцию. Перед началом менструации в яичнике должны находиться один или несколько доминантных фолликулов размером от 18 до 26 мм. Признаков овуляции нет, желтое тело не образуется, свободная жидкость в ретроматочном пространстве отсутствует.
• Анализ гормонального профиля. Прерывание менструального цикла в лютеиновой фазе подтверждается высоким уровнем эстрадиола, нормальным прогестероном во второй фазе и сниженным уровнем прегнандиола в моче. Концентрация ФСГ повышена, а ЛГ — понижена, секреция гонадотропинов происходит неритмично.
• Ультразвуковое исследование. УЗИ яичников позволяет выявить изменения, характерные для состояния гиперэстрогении:
- гиперплазия эндометрия;
- увеличение размеров матки;
- мелкокистозная дегенерация овариальной ткани при ритмическом персистировании;
- поликистозные изменения тканей яичников у пациенток с болезнью Шредера.
Подтверждение диагноза возможно с помощью морфологического анализа биоптата эндометрия. В образце, полученном при гистероскопии или диагностическом выскабливании, можно выявить избыточную пролиферацию и различные формы гиперплазии эндометрия:
• железисто-кистозную;
• аденоматозную;
• полипозную;
• атипичную.
Слизистая оболочка может подвергаться дисплазии.
В качестве дополнительного метода обследования может быть проведена кольпоскопия. Это исследование оправдано, так как на фоне длительной гиперэстрогении могут наблюдаться изменения шейки матки:
• гипертрофия и гиперплазия;
• образование псевдоэрозий;
• эндоцервициты и цервициты;
• лейкоплакия;
• дисплазия.
В общем анализе крови может быть выявлена анемия (пониженный уровень гемоглобина).
Дифференциальная диагностика включает исключение беременности, преждевременного истощения яичников (ранний климакс), дисфункциональных нарушений при оофоритах, аднекситах, опухолевой патологии и других состояниях. В зависимости от клинической ситуации может быть рекомендована консультация эндокринолога или онколога.
Лечение
Основные цели терапии заключаются в восстановлении гормонального баланса, нормализации менструального цикла и фертильности, а также в предотвращении осложнений, связанных с гиперэстрогенией. Лечение при фолликулярной персистенции включает в себя следующие препараты:
• Комбинированные оральные контрацептивы. Применение этих средств помогает восстановить менструальный цикл после прекращения приема КОК.
• Гестагены. Прогестины препятствуют избыточной пролиферации, воздействуя на эндометрий и способствуя его нормальной трансформации. В результате терапии снижается вероятность развития опухолевых заболеваний, поддерживаемых гиперэстрогенией.
• Циклическая эстроген-гестагенная терапия. Эта схема обеспечивает более точный контроль над выработкой половых гормонов. Эффект от применения аналогичен действию комбинированных оральных контрацептивов, однако препараты имеют большую гибкость в назначении.
• Циклическое использование хорионического гонадотропина и прогестинов. Это альтернатива эстроген-гестагенным схемам при гиперэстрогении. Лютеинизирующий эффект способствует овуляции, а прогестины нормализуют состояние эндометрия, что делает его пригодным для имплантации эмбриона.
• Антагонисты ГнРГ. Эти препараты воздействуют на ключевое звено патогенеза — нарушение работы гипоталамо-гипофизарной оси. Антагонисты ГнРГ применяются при гиперэстрогении и обладают селективным действием в зависимости от уровня эстрогенов в крови.
• Аналоги лютеинизирующего гормона. Они устраняют дефицит лютропина, стимулируют овуляцию и способствуют образованию желтого тела. Эти препараты усиливают фолликулярную секрецию, поэтому в процессе лечения необходимо периодически контролировать гормональный фон.
Симптоматическая терапия направлена на коррекцию низкого уровня гемоглобина и включает противоанемические средства, витамины. Если консервативные меры оказываются неэффективными и кровотечение прогрессирует, может потребоваться хирургическое вмешательство.
Дополнительно используются утеротоники, антигеморрагические и гемостатические препараты, а также монофазные комбинированные оральные контрацептивы. В некоторых случаях остановить кровотечение можно только с помощью выскабливания внутреннего слоя матки.
Женщинам рекомендуется придерживаться сбалансированного питания с достаточным количеством калорий и витаминов. Физиотерапевтические процедуры, такие как электрофорез с медью, гинекологический массаж и шейно-лицевая гальванизация, способствуют нормализации гормонального фона.

Прогноз и профилактика
Раннее обнаружение персистенции фолликула и использование современных диагностических и лечебных методов способны восстановить фертильность. Персистенция фолликула, возникающая в период климакса, не требует активного вмешательства, однако женщина должна находиться под постоянным наблюдением. Эффективные меры по предотвращению данной патологии пока не разработаны, но ведение здорового образа жизни, соблюдение режима труда и отдыха, а также прием медикаментов только по рекомендации врача считаются важными аспектами для поддержания женского здоровья.
Связь с другими гинекологическими заболеваниями
Персистенция фолликула может быть связана с рядом других гинекологических заболеваний, что делает её важным аспектом в диагностике и лечении различных состояний. Одним из наиболее распространенных заболеваний, с которым может пересекаться персистенция фолликула, является синдром поликистозных яичников (СПКЯ). При этом синдроме наблюдается не только наличие множества фолликулов, но и их неспособность к нормальному созреванию и овуляции. Это может привести к хронической ановуляции и, как следствие, к бесплодию.
Кроме того, персистенция фолликула может быть связана с гиперандрогенией, состоянием, при котором наблюдается повышенный уровень андрогенов в организме. Это может привести к нарушению менструального цикла и другим симптомам, таким как гирсутизм и акне. Важно отметить, что персистенция фолликула может быть следствием нарушения гормонального баланса, что также может быть связано с другими эндокринными расстройствами, такими как гипотиреоз или гипертиреоз.
Еще одной важной связью является наличие миомы матки. Миомы могут влиять на гормональный фон женщины, что, в свою очередь, может приводить к персистенции фолликулов. В таких случаях необходимо комплексное обследование, чтобы определить, является ли миома причиной гормональных нарушений или же это два независимых состояния.
Также стоит упомянуть о воспалительных заболеваниях органов малого таза, таких как аднексит. Воспаление может нарушать нормальные процессы овуляции и приводить к персистенции фолликулов. Важно учитывать, что наличие воспалительных процессов может усугубить течение других гинекологических заболеваний и потребовать более тщательного подхода к лечению.
Наконец, персистенция фолликула может быть связана с возрастными изменениями в организме женщины. У женщин в предменопаузальном периоде наблюдаются изменения в гормональном фоне, которые могут приводить к аномалиям в овуляции и, как следствие, к персистенции фолликулов. В этом контексте важно проводить регулярные обследования и мониторинг состояния здоровья для своевременного выявления и коррекции возможных нарушений.
Таким образом, персистенция фолликула является многогранным состоянием, которое может пересекаться с различными гинекологическими заболеваниями. Понимание этих взаимосвязей имеет ключевое значение для правильной диагностики и выбора эффективной стратегии лечения, что в конечном итоге способствует улучшению качества жизни женщин, страдающих от данной аномалии.
Роль гормонального фона в развитии персистенции
Гормональный фон играет ключевую роль в регуляции процессов, связанных с развитием и созреванием фолликулов в яичниках. Персистенция фолликула, или его задержка в развитии, часто связана с нарушениями в гормональном балансе. Основные гормоны, участвующие в этом процессе, включают эстрогены, прогестерон, лютеинизирующий гормон (ЛГ) и фолликулостимулирующий гормон (ФСГ).
Фолликулы в яичниках проходят несколько стадий развития, начиная с первичных и заканчивая зрелыми. На каждом этапе их роста важна правильная концентрация гормонов. ФСГ, вырабатываемый гипофизом, стимулирует рост фолликулов, а ЛГ отвечает за их окончательное созревание и овуляцию. Если уровень этих гормонов нарушается, это может привести к тому, что фолликулы не смогут завершить свой цикл и останутся в состоянии персистенции.
Одной из наиболее распространенных причин гормональных нарушений является дисбаланс в работе гипоталамо-гипофизарной системы. Например, снижение секреции гонадотропных гормонов может привести к недостаточному стимулированию яичников, что, в свою очередь, вызывает задержку в развитии фолликулов. Также стоит отметить, что повышенный уровень пролактина может угнетать секрецию ФСГ и ЛГ, что также способствует возникновению персистенции.
Кроме того, нарушения в работе яичников, такие как поликистоз, могут быть связаны с избыточной продукцией андрогенов, что также влияет на гормональный фон и может приводить к персистенции фолликулов. В таких случаях наблюдается не только задержка в созревании фолликулов, но и другие симптомы, такие как нерегулярные менструации и бесплодие.
Важно отметить, что персистенция фолликула может быть также связана с внешними факторами, такими как стресс, неправильное питание, хронические заболевания и прием определенных медикаментов. Эти факторы могут влиять на уровень гормонов и, соответственно, на процесс овуляции.
Таким образом, гормональный фон является основным регулятором процессов, связанных с развитием фолликулов. Понимание его роли в возникновении персистенции фолликула позволяет более эффективно подходить к диагностике и лечению данной аномалии, а также разрабатывать стратегии для восстановления нормального гормонального баланса и репродуктивной функции.
Методы исследования и мониторинга состояния фолликулов
Для диагностики персистенции фолликула и мониторинга состояния фолликулов используются различные методы, которые позволяют оценить их развитие и функциональное состояние. К основным методам исследования относятся:
- Ультразвуковое исследование (УЗИ): Это один из наиболее распространенных и доступных методов, позволяющий визуализировать яичники и оценить состояние фолликулов. УЗИ может быть выполнено как трансабдоминально, так и трансвагинально. Трансвагинальное УЗИ обеспечивает более четкое изображение и позволяет лучше оценить размер и количество фолликулов, а также их структуру.
- Гормональные исследования: Анализ крови на уровень гормонов, таких как эстрогены, прогестерон, фолликулостимулирующий гормон (ФСГ) и лютеинизирующий гормон (ЛГ), помогает оценить функциональное состояние яичников и выявить возможные гормональные нарушения, которые могут способствовать персистенции фолликулов.
- Мониторинг менструального цикла: Ведение дневника менструального цикла позволяет отслеживать регулярность и характер менструаций, что может дать дополнительную информацию о состоянии фолликулов. Нерегулярные циклы или отсутствие овуляции могут указывать на наличие персистирующих фолликулов.
- Лапароскопия: В некоторых случаях, когда другие методы не дают достаточной информации, может потребоваться лапароскопия. Этот инвазивный метод позволяет непосредственно осмотреть яичники и провести необходимые манипуляции, если это необходимо.
- Магнитно-резонансная томография (МРТ): Хотя этот метод используется реже, он может быть полезен для более детального изучения состояния органов малого таза, особенно в сложных клинических случаях.
Каждый из этих методов имеет свои преимущества и недостатки, и выбор конкретного метода зависит от клинической ситуации, состояния пациентки и целей исследования. Комплексный подход к диагностике позволяет не только выявить персистенцию фолликула, но и определить причины ее возникновения, что является важным для выбора дальнейшей тактики лечения.