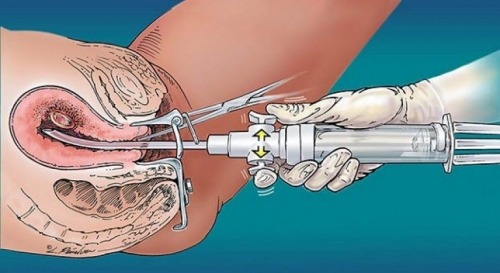
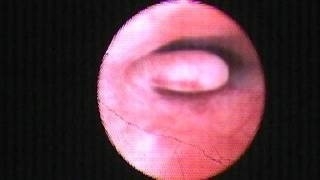
Гистероскопия перед экстракорпоральным оплодотворением (ЭКО) — важная процедура для оценки состояния полости матки и выявления патологии, влияющей на успех ЭКО. В статье рассмотрим необходимость гистероскопии перед ЭКО и оптимальный день менструального цикла для ее проведения. Эти аспекты помогут будущим родителям принять обоснованное решение и повысить шансы на успешное зачатие.
Зачем нужна гистероскопия перед ЭКО
Проведение гистероскопии перед процедурой ЭКО способствует снижению риска прерывания беременности, которая была достигнута с большими усилиями. Заболевания матки могут стать причиной бесплодия, и их устранение увеличивает шансы на естественное зачатие. Таким образом, на вопрос о необходимости гистероскопии перед ЭКО можно смело ответить утвердительно.
Врачи отмечают, что гистероскопия перед проведением ЭКО является важной процедурой, позволяющей оценить состояние полости матки. Эта минимально инвазивная методика помогает выявить возможные патологии, такие как полипы, миомы или воспалительные процессы, которые могут негативно сказаться на успехе процедуры ЭКО. Специалисты подчеркивают, что предварительное обследование с помощью гистероскопии позволяет не только диагностировать, но и при необходимости сразу же устранить выявленные проблемы. Это значительно повышает шансы на успешную имплантацию эмбриона и, как следствие, на беременность. Врачи рекомендуют проводить гистероскопию всем пациенткам, планирующим ЭКО, особенно если у них есть история гинекологических заболеваний. Таким образом, данная процедура становится важным этапом подготовки к успешному воспроизводству.

Какие проблемы можно решить с помощью гистероскопии
Представим некоторые статистические данные. В общем, после проведения гистероскопической полипэктомии (удаление полипов из матки) беременность наступала у 50-78% женщин, которые ранее страдали от бесплодия.
Воздействие удаления полипов при гистероскопии на результаты ЭКО до конца не изучено, однако имеются сведения, что удаление образований размером менее 2 см не оказывает негативного влияния на цикл искусственного оплодотворения.
Миома, при отсутствии других явных причин бесплодия, редко приводит к снижению женской фертильности — всего в 1-2,4% случаев. Считается, что узлы, изменяя анатомическую структуру матки, могут негативно сказываться на процессе имплантации.
Вопрос о том, как поступить с миомой перед ЭКО, решается с учетом ее расположения, размеров и других факторов, связанных с бесплодием.
Хирургическое вмешательство с использованием гистероскопической миомэктомии позволяет забеременеть от 16,7 до 76,9% женщин (в среднем — 45%). Следует отметить, что масштабные рандомизированные исследования, посвященные гистероскопическому удалению миомы и его влиянию на фертильность, не проводились. Вопрос о ведении пациенток с небольшими миоматозными узлами остается открытым для обсуждения.
Для женщин с привычными выкидышами и сопутствующей фибромиомой операция может повысить шансы на успешную беременность в будущем.
Миомы могут оказывать негативное влияние на результаты ЭКО у женщин.
Синдром Ашермана был описан в 1948 году как маточные синехии и часто связывается с бесплодием. Распространенность синехий составляет в среднем 1,5%, причем вероятность их обнаружения выше у женщин, перенесших медицинские процедуры, такие как выскабливание эндометрия.
Гистероскопия с РДВ перед ЭКО считается наиболее эффективным методом лечения этих спаечных процессов.
К преимуществам данного метода относится отличная визуализация во время процедуры.
После гистероскопического лечения синехий у 88-98% женщин восстанавливается менструальный цикл, и при отсутствии других проблем с фертильностью 79% пациенток удается забеременеть.
Примерно у 4% женщин выявляются мюллеровские аномалии, которые проявляются в виде дополнительных перегородок в полости матки. Вероятность наступления беременности с двурогой маткой превышает 50%, тогда как с перегородками в матке — менее 30%.
Гистероскопия в таких случаях чаще используется для подтверждения диагноза, а не всегда для лечения.
Перегородка матки является наиболее распространенной структурной аномалией (35% от общего числа аномалий) и часто приводит к бесплодию. Диагноз ставится после исключения двурогой матки.
Ранее удаление внутриматочной перегородки проводилось с помощью открытой лапаротомии, однако в современной гинекологии применяется гистероскопическая резекция перегородки.
Женщины с мюллеровскими аномалиями в 20% случаев страдают от дисменореи (нарушений менструального цикла) после гистероскопических вмешательств, тогда как для женщин, перенесших открытые операции, этот показатель составляет 50%. После лечения вероятность успешного исхода беременности достигает 80%.
| Аспект | Описание | Важность для ЭКО |
|---|---|---|
| Показания к гистероскопии | Подозрение на внутриматочную патологию (полипы, миомы, синехии, гиперплазия эндометрия), неудачные попытки ЭКО в анамнезе, тонкий эндометрий, неясные маточные кровотечения. | Выявление и устранение препятствий для имплантации эмбриона, повышение шансов на успешное ЭКО. |
| Виды гистероскопии | Диагностическая: осмотр полости матки. Операционная (лечебная): удаление патологий. Офисная: проводится без наркоза, менее инвазивна. | Выбор вида зависит от предполагаемой патологии и целей исследования. Операционная гистероскопия позволяет сразу устранить проблему. |
| Оптимальные сроки проведения | Обычно проводится в первой фазе менструального цикла (5-10 день), когда эндометрий тонкий и патологии лучше видны. | Снижает риск повреждения эндометрия и обеспечивает лучшую визуализацию. |
| Подготовка к процедуре | Общие анализы крови и мочи, мазок на флору, УЗИ органов малого таза, исключение беременности, при необходимости – санация влагалища. | Обеспечивает безопасность процедуры, минимизирует риски осложнений. |
| Возможные находки | Полипы эндометрия, субмукозные миомы, внутриматочные синехии (спайки), хронический эндометрит, гиперплазия эндометрия, аномалии развития матки. | Каждая из этих патологий может значительно снижать шансы на успешную имплантацию и вынашивание беременности. |
| Действия после гистероскопии | Прием антибиотиков (при необходимости), противовоспалительных препаратов, воздержание от половой жизни, физических нагрузок, использования тампонов. | Профилактика инфекционных осложнений, обеспечение заживления тканей. |
| Влияние на протокол ЭКО | После устранения патологии, как правило, требуется период восстановления (1-3 месяца) перед началом стимуляции яичников. | Дает матке время на заживление и восстановление нормальной структуры эндометрия, что критично для имплантации. |
| Риски и осложнения | Перфорация матки, кровотечение, инфекция, аллергические реакции на анестезию, образование новых синехий. | Редки, но требуют своевременного выявления и лечения. |
| Альтернативы гистероскопии | УЗИ органов малого таза (менее информативно), МРТ (дорого, не всегда доступно), гистеросальпингография (оценка проходимости труб, но не полости матки). | Гистероскопия является «золотым стандартом» для диагностики и лечения внутриматочной патологии. |
| Прогностическое значение | Устранение внутриматочной патологии значительно повышает частоту наступления беременности и снижает риск невынашивания при ЭКО. | Позволяет оптимизировать условия для имплантации и развития эмбриона. |
Кому стоит воздержаться от гистероскопии
Противопоказания для проведения гистероскопии:
• наличие активного воспалительного процесса на шейке матки.
• наличие инфекционного заболевания.
• период менструации.
• наличие серьезных сопутствующих заболеваний.
• беременность.
• чрезмерно увеличенный размер матки, что затрудняет выполнение диагностической процедуры.
Если площадь поражения превышает 2 см, может быть принято решение о проведении вмешательства поэтапно.

Какие анализы нужно сдать перед гистероскопией
• Общий анализ крови, как и перед большинством хирургических вмешательств, позволяет оценить исходное состояние пациентки. Это необходимо для прогнозирования процесса заживления тканей и адекватного иммунного ответа.
• Оценка электролитного баланса.
• Анализ крови на ВИЧ, гепатиты В и С, сифилис.
• Определение уровня ХГЧ для исключения возможной беременности, которая является противопоказанием для проведения гистероскопии.
• Обследование на инфекции, передающиеся половым путем, и бактериальный вагиноз.
• Цитологический мазок по Папаниколау.
Гистеросальпингография и ультразвуковое исследование для оценки состояния полости матки менее информативны по сравнению с гистероскопией.
Магнитно-резонансная томография проводится, когда необходимо различить перегородку и двурогую матку.
Для выяснения причин дисменореи, таких как обильные менструации, нерегулярные кровянистые выделения или длительные менструации, а также у женщин, у которых отсутствуют менструации более 6 месяцев, выполняется биопсия эндометрия.
В каждом случае, когда проводилось иссечение тканей, необходимо выполнить биопсию.
Как проводится гистероскопия матки
Под общим наркозом, после расширения шейки матки, в полость вводится гистероскоп, оснащенный оптической системой. Для улучшения видимости используется стерильный раствор. Изображение передается на экран компьютера, что позволяет контролировать все проводимые манипуляции.
Гистероскопия, как правило, проводится в стационарных условиях и считается малой хирургической процедурой.
На основе полученных результатов формируется стратегия подготовки к экстракорпоральному оплодотворению (ЭКО).
Многие женщины интересуются, в какой день менструального цикла следует проводить гистероскопию перед ЭКО; это зависит от предполагаемой патологии и целей исследования.
Если планируется удаление полипа, миомы или рассечение спаек, обследование обычно выполняется в начале менструального цикла.
С 15 по 18 день цикла лучше всего визуализируются патологические изменения в эндометрии.
Когда делать ЭКО после гистероскопии
ЭКО после гистероскопии назначается каждой женщине в индивидуальные сроки. Для некоторых потребуется пройти курс противовоспалительной терапии, другим назначат гормональные препараты, а некоторым нужно подождать несколько месяцев после операции.
К сожалению, не все женщины могут рассчитывать на успешное ЭКО после гистероскопии, так как помимо новообразований и аномалий развития матки, существует множество других патологий, способствующих бесплодию. Поэтому перед проведением ЭКО осуществляется максимально полное лабораторно-инструментальное обследование.
Подготовка к гистероскопии
является важным этапом, который требует внимательного подхода как со стороны врача, так и со стороны пациентки. Гистероскопия — это минимально инвазивная процедура, позволяющая визуально оценить состояние полости матки с помощью специального инструмента — гистероскопа. Она может быть выполнена как в диагностических, так и в лечебных целях, и часто рекомендуется перед проведением экстракорпорального оплодотворения (ЭКО) для исключения возможных патологий, которые могут повлиять на успех процедуры.
Перед проведением гистероскопии пациентке необходимо пройти несколько этапов подготовки:
- Консультация с врачом: На первом этапе важно обсудить с врачом все аспекты предстоящей процедуры. Специалист должен объяснить, зачем проводится гистероскопия, какие проблемы она может выявить, а также возможные риски и осложнения.
- Медицинская история: Врач должен ознакомиться с медицинской историей пациентки, включая наличие хронических заболеваний, аллергий, а также предыдущих операций на органах малого таза. Это поможет избежать осложнений и выбрать оптимальный подход к проведению процедуры.
- Обследование: Обычно перед гистероскопией назначаются дополнительные обследования, такие как УЗИ органов малого таза, анализы крови и мочи, а также мазки на инфекции. Эти исследования помогут оценить общее состояние здоровья и выявить возможные противопоказания.
- Выбор времени: Гистероскопию рекомендуется проводить в определенные дни менструального цикла, обычно в первую половину цикла, когда эндометрий еще не успел значительно утолщиться. Это позволяет лучше визуализировать полость матки и снизить риск травмирования.
- Подготовка организма: За несколько дней до процедуры пациентке может быть рекомендовано избегать половых контактов, а также ограничить физическую активность. В некоторых случаях врач может назначить препараты для снижения тревожности или обезболивания.
- Психологическая подготовка: Гистероскопия может вызывать у пациенток тревогу и страх. Поэтому важно заранее обсудить все волнующие вопросы с врачом, а также получить поддержку от близких людей. Психологическая готовность поможет снизить уровень стресса и сделать процедуру более комфортной.
Следуя всем рекомендациям врача и правильно подготовившись к гистероскопии, пациентка сможет минимизировать риски и повысить шансы на успешное проведение процедуры, что, в свою очередь, положительно скажется на результатах экстракорпорального оплодотворения.
Возможные осложнения и риски гистероскопии
Гистероскопия, как и любая медицинская процедура, может сопровождаться определенными осложнениями и рисками. Понимание этих аспектов важно для пациентов, которые рассматривают данное вмешательство перед проведением экстракорпорального оплодотворения (ЭКО).
Одним из наиболее распространенных осложнений является инфекция. Несмотря на то, что гистероскопия проводится в стерильных условиях, существует риск заноса инфекции в полость матки. Это может привести к воспалительным процессам, которые потребуют дополнительного лечения антибиотиками.
Еще одним возможным осложнением является перфорация матки. Это состояние возникает, когда инструмент, используемый для проведения гистероскопии, случайно прокалывает стенку матки. Хотя это случается редко, в случае перфорации может потребоваться хирургическое вмешательство для устранения повреждения.
Также стоит учитывать риск кровотечения. Во время процедуры может произойти повреждение сосудов, что приведет к кровотечению. В большинстве случаев это незначительное кровотечение, которое проходит самостоятельно, но в редких случаях может потребоваться медицинская помощь.
Кроме того, существует вероятность аллергических реакций на анестезию или на препараты, используемые во время процедуры. Пациенты с известными аллергиями должны обязательно сообщить об этом своему врачу перед проведением гистероскопии.
Наконец, после гистероскопии могут возникнуть дискомфорт и спазмы в области живота. Эти симптомы обычно временные и проходят в течение нескольких дней, но в некоторых случаях могут потребовать назначения обезболивающих средств.
Важно отметить, что большинство осложнений являются редкими, и гистероскопия считается безопасной процедурой. Тем не менее, перед ее проведением необходимо обсудить все возможные риски с врачом, чтобы быть полностью информированным и подготовленным к процедуре.
Психологические аспекты и поддержка перед процедурой
Процесс подготовки к гистероскопии и последующему ЭКО может быть эмоционально сложным для многих женщин. Психологические аспекты играют важную роль в успешности как самой процедуры, так и последующего зачатия. Стресс, тревога и страх перед медицинскими манипуляциями могут негативно сказаться на общем состоянии здоровья и восприятии ситуации.
Первым шагом к снижению уровня тревожности является получение полной информации о предстоящей процедуре. Знание о том, что именно будет происходить, каковы цели гистероскопии и какие результаты можно ожидать, может значительно уменьшить страх перед неизвестным. Важно обсудить все вопросы с врачом, чтобы развеять мифы и получить четкие ответы на волнующие вопросы.
Поддержка со стороны близких также играет ключевую роль. Общение с партнером, друзьями или членами семьи может помочь справиться с эмоциональными нагрузками. Поддерживающая среда, где женщина чувствует себя комфортно и безопасно, способствует снижению уровня стресса и повышению уверенности в себе.
Кроме того, многие женщины находят полезным участие в группах поддержки, где можно поделиться своими переживаниями с теми, кто проходит через аналогичные испытания. Общение с другими женщинами, которые уже прошли через гистероскопию или ЭКО, может дать полезные советы и моральную поддержку.
Методы релаксации, такие как медитация, йога или дыхательные упражнения, также могут помочь в подготовке к процедуре. Эти практики способствуют снижению уровня стресса и помогают сосредоточиться на положительных аспектах предстоящего этапа. Важно выделить время для себя, чтобы восстановить внутреннее спокойствие и гармонию.
Наконец, не стоит забывать о профессиональной помощи. Если тревога и страх становятся слишком сильными, консультация с психологом или психотерапевтом может оказаться необходимой. Специалист поможет разобраться с эмоциями и предложит стратегии для их управления, что в конечном итоге может положительно сказаться на общем состоянии и готовности к процедуре.