Беременность после экстракорпорального оплодотворения (ЭКО) требует внимательного подхода. В статье рассмотрим развитие беременности по неделям, выделяя ключевые моменты: опасные периоды, необходимость приема препаратов и особенности развития плода. Эта информация будет полезна будущим мамам и специалистам, помогая ориентироваться в процессе беременности и обеспечивать поддержку в важные моменты.
Препараты, применяемые в 1 триместре беременности после ЭКО
Данный этап может быть опасен для эмбриона, так как существует вероятность его отторжения. Сразу после имплантации зародышей назначается заранее подготовленная схема медикаментозной поддержки организма. При выборе лекарств и процедур репродуктолог принимает во внимание ряд факторов. В частности, это причина обращения за экстракорпоральным оплодотворением, индивидуальные особенности здоровья женщины, ее возраст, а также акушерский анамнез (перенесенные роды и их характер).
Беременность после ЭКО представляет собой уникальный процесс, который требует особого внимания со стороны медицинских специалистов. Врачи отмечают, что каждая неделя беременности имеет свои особенности и риски. На ранних сроках, например, важно контролировать уровень гормонов и состояние эмбриона, так как существует вероятность выкидыша. С 6-7 недели начинается активное развитие плода, и врачи рекомендуют проводить ультразвуковое исследование для оценки его состояния.
На 12 неделе, когда формируются основные органы, специалисты акцентируют внимание на генетическом тестировании, чтобы исключить возможные аномалии. Врачи подчеркивают, что с 20 недели беременность становится более стабильной, но все равно требует регулярного наблюдения. Важно, чтобы женщины, прошедшие ЭКО, соблюдали рекомендации врачей и проходили все необходимые обследования, что поможет обеспечить здоровье как матери, так и ребенка.

Гормоны
Для увеличения шансов на успешное приживление эмбрионов и создания оптимальных условий для их имплантации назначается гормональная терапия.
С первой недели после экстракорпорального оплодотворения рекомендуется принимать Дюфастон. Этот препарат содержит синтетический аналог прогестерона, который способствует успешному закреплению подсаженных эмбрионов и поддержанию беременности до родов.
Преимущества использования Дюфастона по сравнению с аналогами:
-
Хорошо переносится организмом женщины.
-
Не нарушает взаимодействие гипофиза и яичников.
-
Безопасен для состояния печени и не влияет на ее функциональность.
-
Не оказывает негативного влияния на обмен веществ и метаболизм.
-
Не вызывает атрофию надпочечников.
-
Поддерживает нормальный уровень свертываемости крови, не способствуя образованию тромбов.
Дюфастон принимается внутрь в дозировке 30-60 мг ежедневно. На 12-й неделе беременности рекомендуется прекратить его прием. Если возникает угроза прерывания беременности, курс Дюфастона продлевается до 20-й недели. Необходимость в применении препарата определяется с помощью ультразвукового исследования.
Вместо Дюфастона врач может назначить препарат Прогинова, который также содержит прогестерон и обладает схожими свойствами.
Прогинова противопоказана при наличии у женщины признаков эндометриоза. Этот препарат помогает блокировать цервикальный канал, что снижает риск выкидыша, особенно при повышенной физической активности. Лекарство может применяться в виде геля для вагинального введения или вагинальных суппозиториев. Его действие направлено на матку и эндометрий.
Интравагинальное применение прогестерона эффективно благодаря близости к шейке матки, что позволяет поддерживать высокую концентрацию гормона в организме в течение 4-6 часов.
| Неделя беременности | Основные изменения у мамы | Развитие плода |
|---|---|---|
| 1-2 | Подготовка организма к беременности, овуляция, оплодотворение. | Зачатие, формирование зиготы. |
| 3 | Имплантация эмбриона в стенку матки. | Активное деление клеток, формирование бластоцисты. |
| 4 | Задержка менструации, положительный тест на беременность. | Формирование нервной трубки, начало развития сердца. |
| 5 | Утренняя тошнота, повышенная утомляемость. | Сердце начинает биться, формируются зачатки конечностей. |
| 6 | Увеличение груди, частые позывы к мочеиспусканию. | Формирование глаз, ушей, носа. |
| 7 | Усиление токсикоза, изменение вкусовых предпочтений. | Развитие мозга, внутренних органов. |
| 8 | Увеличение матки, возможны перепады настроения. | Формирование пальцев на руках и ногах. |
| 9 | Уменьшение токсикоза, улучшение самочувствия. | Плод активно двигается, но мама еще не чувствует. |
| 10 | Увеличение объема крови, возможно появление пигментных пятен. | Формирование всех основных органов и систем. |
| 11 | Улучшение аппетита, прибавка в весе. | Плод начинает глотать амниотическую жидкость. |
| 12 | Первый скрининг, определение пола ребенка (по желанию). | Полностью сформированы все внешние черты. |
| 13 | Уменьшение риска выкидыша, прилив энергии. | Активный рост плода, развитие рефлексов. |
| 14 | Увеличение живота, возможно появление растяжек. | Формирование волосяных фолликулов. |
| 15 | Улучшение состояния кожи и волос. | Плод начинает слышать звуки. |
| 16 | Возможность почувствовать первые шевеления плода. | Активное развитие мышц и костей. |
| 17 | Увеличение веса, возможны боли в спине. | Формирование жировой ткани. |
| 18 | Второй скрининг, более детальное изучение плода. | Плод активно двигается, сосет палец. |
| 19 | Увеличение живота, возможны отеки. | Развитие легких, формирование альвеол. |
| 20 | Появление «линии нигра» на животе. | Плод начинает реагировать на свет. |
| 21 | Увеличение аппетита, возможны изжога. | Развитие вкусовых рецепторов. |
| 22 | Увеличение веса, возможны судороги в ногах. | Плод активно набирает вес. |
| 23 | Увеличение живота, возможны боли в тазу. | Развитие мозга, формирование извилин. |
| 24 | Подготовка к родам, курсы для беременных. | Плод начинает тренировать дыхательные движения. |
| 25 | Увеличение веса, возможны проблемы со сном. | Развитие легких, созревание сурфактанта. |
| 26 | Увеличение живота, возможны ложные схватки. | Плод активно двигается, меняет положение. |
| 27 | Увеличение веса, возможны отеки. | Развитие нервной системы, формирование связей. |
| 28 | Третий скрининг, оценка состояния плода. | Плод активно набирает вес, готовится к рождению. |
| 29 | Увеличение живота, возможны боли в спине. | Развитие легких, созревание дыхательной системы. |
| 30 | Увеличение веса, возможны проблемы с пищеварением. | Плод активно двигается, реагирует на внешние раздражители. |
| 31 | Увеличение живота, возможны отеки. | Развитие мозга, формирование памяти. |
| 32 | Увеличение веса, возможны ложные схватки. | Плод активно набирает вес, готовится к рождению. |
| 33 | Увеличение живота, возможны боли в тазу. | Развитие легких, созревание дыхательной системы. |
| 34 | Увеличение веса, возможны проблемы со сном. | Плод активно двигается, меняет положение. |
| 35 | Увеличение живота, возможны отеки. | Развитие нервной системы, формирование связей. |
| 36 | Увеличение веса, возможны ложные схватки. | Плод активно набирает вес, готовится к рождению. |
| 37 | Опущение живота, подготовка к родам. | Плод полностью готов к рождению. |
| 38 | Увеличение веса, возможны боли в спине. | Плод активно двигается, готовится к рождению. |
| 39 | Увеличение живота, возможны отеки. | Плод полностью готов к рождению. |
| 40 | Роды. | Рождение ребенка. |
В каком случае прекращают прием препаратов, содержащих прогестерон
При использовании указанных медикаментов возможно появление кровотечения из влагалища. Небольшие вагинальные выделения не являются причиной для прекращения прогестероновой терапии, если результаты анализа крови на ХГЧ еще не получены. Резкое прекращение гормонального лечения может привести к нарушению функции желтого тела и угрожает прерыванию беременности. Прекращение применения прогестеронсодержащих препаратов осуществляется только в одном случае – при наличии сильного кровотечения у пациентки. Это состояние, сопровождающееся болевыми ощущениями, может указывать на риск выкидыша.

Антикоагулянты
Для предотвращения образования тромбов, которые могут привести к нарушению кровоснабжения плода и его гибели, в первом триместре беременным женщинам рекомендуется принимать антикоагулянты. В этом случае применяются следующие препараты:
-
Надропарин кальция. Этот препарат вводится подкожно в дозировке 0,01 мл (95 МЕ) на каждый килограмм веса женщины, дважды в день.
-
Далтепарин натрий. Он назначается для подкожного введения, до двух раз в сутки, в дозе 100-200 МЕ на килограмм.
-
Эноксапарин натрий (вводится подкожно в дозе 4000-10000 МЕ в сутки).
При обнаружении нарушений микроциркуляции или плацентарной недостаточности для улучшения состояния могут использоваться небольшие дозы ацетилсалициловой кислоты. Рекомендуемая схема приема составляет 60-80 мг в сутки, однократно. Длительность терапевтического курса – один месяц.
Витамины и микроэлементы
Прием биологически активных веществ, как в комплексе, так и по отдельности, служит профилактикой плацентарной недостаточности. Витамины и минералы способствуют нормализации антиоксидантной защиты в организме женщины, что положительно сказывается на транспортной функции плаценты.
В первый день после имплантации эмбрионов рекомендуется начинать прием фолиевой кислоты в дозировке 400 мкг в сутки. Этот компонент помогает предотвратить развитие нарушений нервной системы у плода. Также необходимо включить в рацион препараты магния, которые снижают риск повышения тонуса матки, что может привести к отторжению плаценты и выкидышу. Кроме того, рекомендуется принимать йодид калия. Для поддержания энергетического ресурса ребенка врач может назначить внутривенное капельное введение раствора глюкозы объемом 200-250 мл один раз в три дня.
В первом триместре также полезно использовать аскорбиновую кислоту. Витамин C обладает рядом полезных свойств:
-
Улучшает проницаемость стенок кровеносных сосудов.
-
Способствует увеличению выработки стероидных гормонов.
-
Выполняет антиоксидантную функцию.
-
Участвует в углеводном обмене.
-
Ускоряет процессы регенерации тканей.
-
Нормализует дыхательную и метаболическую функции плаценты.
Аскорбиновую кислоту следует принимать перорально по 0,1-0,3 г три раза в день или внутривенно-капельно по 5 мл, растворив в 400 мл 5% глюкозы, в течение двух недель.

Процедуры, которые проводят в 1 триместре после ЭКО
Беременность после экстракорпорального оплодотворения (ЭКО) контролируется с помощью ультразвукового исследования. В первом триместре данное обследование проводится через две недели после имплантации эмбрионов. Если у пациентки нет осложнений, повторное УЗИ матки назначается ближе к концу триместра.
Через 14 дней после имплантации эмбрионов выполняется анализ крови на уровень ХГЧ. Если результаты подтверждают беременность, поддерживающая гормональная терапия продолжается. Также в лаборатории определяют уровень прогестерона и эстрадиола в крови.
Важно! Одним из возможных побочных эффектов ЭКО является многоплодие. Если женщина не готова к рождению двух или более детей одновременно, врач может провести селективную редукцию эмбрионов, оставляя только одного. Репродуктологи осуществляют эту процедуру до 10 недели беременности, что также снижает риск преждевременных родов.
В первом триместре проводится комбинированный скрининговый тест, который позволяет исключить хромосомные аномалии у плода, включая синдром Дауна. Этот тест включает определение свободной b-субъединицы ХГЧ и PAPP-A. В дополнение к серологическим маркерам измеряется величина воротникового пространства у плода (NT), что осуществляется с помощью УЗИ.
Если в показателях сывороточных маркеров или NT обнаруживаются отклонения, женщине назначается цитогенетическая диагностика для уточнения диагноза. Эта процедура включает трансцервикальную или трансабдоминальную аспирацию ворсин хориона. Оптимальный срок для ее проведения – 10-11 неделя беременности.
Препараты, применяемые во 2 триместре беременности после ЭКО
2 триместр беременности в акушерстве и гинекологии считается наиболее удачным периодом для вынашивания плода, даже если зачатие произошло с помощью ЭКО. При условии хорошего самочувствия, женщина должна посещать своего врача раз в три недели.
Пациентка продолжает принимать прогестерон. Эффективность этого препарата зависит от его характеристик и способа введения. В случае беременности, наступившей благодаря ЭКО, рекомендуется использовать натуральный прогестерон в микронизированной форме. Препарат Утрожестан представлен в виде капсул для интравагинального применения, которые вводят в дозировке от 200 до 600 мг в сутки до 12-16 недели беременности. Утрожестан не влияет на обмен веществ и безопасен для артериального давления. Дозировка подбирается индивидуально.
Поддержание уровня прогестерона во 2 триместре беременности способствует:
• увеличению объема внутрисосудистой жидкости;
• подавлению иммунных реакций против плодного яйца;
• выведению конечных продуктов обмена веществ ребенка.
Если введение прогестерона сопровождается незначительными кровянистыми выделениями из влагалища, женщине назначают Дицинон. Рекомендуемая схема приема этого гемостатического препарата — по 2 таблетки трижды в день. Длительность курса может варьироваться, и Дицинон следует принимать до полного прекращения выделений.
С 12 недели беременности после ЭКО также рекомендуется принимать витамин E (токоферол), который обладает следующими свойствами:
• замедляет перекисное окисление липидов;
• участвует в синтезе белков;
• нормализует функции клеточных мембран.
Рекомендуется принимать витамин 1 раз в день по 200 мг в течение 14 дней без перерывов.
Для профилактики инфекционно-воспалительных процессов беременным после ЭКО внутривенно вводят иммуноглобулин человека. Его назначают в начале 2 триместра и на 24 неделе.
Антибиотикотерапия применяется только при наличии показаний, с учетом чувствительности выявленного возбудителя к антибактериальным препаратам, разрешенным для использования во время беременности.
Для предотвращения плацентарной недостаточности у беременных после ЭКО показано введение Актовегина. Этот препарат помогает предотвратить гипоксию, улучшает транспортировку глюкозы к тканям и снижает риск ишемического повреждения клеток.
Актовегин принимается перорально в виде таблеток по 200 мг, начиная с 16 недели беременности, 2-3 раза в день. Продолжительность приема составляет 1 месяц. Для внутривенного капельного введения используется 160-200 мг Актовегина, растворенного в 5% растворе глюкозы.
Процедуры, проводимые во 2 триместре
Женщинам рекомендуется посещать врача каждые две недели. Начиная с 20-й недели, помимо физического осмотра, пациенткам назначаются функциональные нагрузки, которые помогают на ранних стадиях выявить артериальную гипертензию.
Специалист проверяет наличие скрытых отеков и проводит бимануальное исследование влагалища. Осмотр шейки матки осуществляется с использованием гинекологических зеркал. Также рекомендуется консультация терапевта, а при необходимости – генетика. Все лабораторные анализы, включая биохимические, клинические и бактериологические, повторяются.
Для пренатального скрининга хромосомных аномалий у плода женщину направляют на анализ крови для определения четырех маркеров:
• Альфа-фетопротеин (АФП);
• Неконъюгированный (свободный) эстриол Е3;
• Ингибин-А;
• Общий хорионический гонадотропин (ХГЧ).
Лучшее время для проведения этого исследования – с 16 по 20 неделю беременности.
Неотъемлемой частью комплексного обследования женщин во втором триместре является ультразвуковое исследование. Оно проводится дважды: в период с 16 по 19 неделю и с 22 по 24. При наличии индивидуальных показаний во втором триместре могут быть выполнены инвазивные диагностические процедуры, такие как амниоцентез, трансабдоминальная аспирация ворсин плаценты и пункция пуповинных сосудов.
Важно! Одним из потенциальных осложнений у беременных после ЭКО, которое может возникнуть во втором триместре, является истмико-цервикальная недостаточность. Это состояние характеризуется раскрытием шейки матки и преждевременными родами.
Факторы, способствующие развитию этого осложнения, включают многоплодие, гиперандрогению и изменения в анатомии шейки матки. Беременная женщина проходит динамический мануальный и эхографический контроль состояния этого отдела половой системы. В случае выявления показаний, состояние шейки матки может быть скорректировано хирургическим путем. Наложение швов в период с 18 по 22 неделю беременности помогает устранить истмико-цервикальную недостаточность.
Препараты, применяемые в 3 триместре беременности после ЭКО
Женщина должна посещать наблюдающего врача не реже одного раза каждые две недели.
В третьем триместре рекомендуется применение препаратов, которые поддерживают беременность и подготавливают репродуктивную систему к родам.
Основные функции этих лекарств заключаются в профилактике нарушений кровообращения в межворсинчатом пространстве и предотвращении выкидыша. Это может происходить из-за ухудшения венозного оттока, что часто связано с длительным и значительным повышением тонуса матки.
При наличии симптомов, указывающих на риск выкидыша, назначаются препараты из следующих фармакологических групп:
• Ингибиторы простагландинсинтетазы (чаще всего используется Индометацин в форме суппозиториев по 50-100 мг, максимальная курсовая доза – до 1000 мг).
• Блокаторы кальциевых каналов (например, Нифедипин по 10 мг 4 раза в день).
• Препараты с гипотоническим действием (Магния сульфат 25% концентрации по 20 мг, растворенный в 200-400 мл 5% глюкозы).
Для предотвращения гемодинамических нарушений и плацентарной недостаточности беременной назначаются антиагреганты. Дипиридамол принимается внутрь по 25-75 мг за час до еды, до трех раз в день. Курс лечения составляет полтора месяца.
Печень выполняет важные функции по детоксикации, производит белки и компоненты крови, которые поддерживают нормальную свертываемость. Поэтому в рамках профилактики плацентарной недостаточности беременным назначают гепатопротекторы. Наиболее популярным и эффективным из них является Эссенциале.
Это лекарственное средство обладает следующими свойствами:
• нормализует ферментные реакции;
• стабилизирует функции и состояние печени;
• улучшает микроциркуляцию;
• восстанавливает липидный обмен в плаценте;
• увеличивает синтез циклических нуклеотидов, белков и других веществ;
• укрепляет структуру клеточных мембран;
• улучшает общий обмен веществ;
• способствует регенерации гепатоцитов (клеток печени).
Эссенциале (5 мл) вводится капельно с 5% раствором глюкозы (200 мл). Инфузию следует проводить медленно. Эссенциале форте принимается внутрь по 2 капсулы трижды в день во время еды на протяжении месяца.
Если анализы показывают нарушения свертываемости крови у беременной, ей могут быть назначены глюкокортикоиды и низкомолекулярные гепарины.
Назначение адреномиметиков в 3 триместре после ЭКО
Фармакологическое действие адреномиметиков определяется не только дозировкой, но и методом введения препаратов. Эти лекарства назначаются после 25-26 недели беременности.
Гексопреналин вводят внутривенно капельно, предварительно растворив 100 мкг препарата в 400 мл 5% раствора глюкозы. За 1-2 часа до окончания инфузии пациент принимает препарат перорально в дозе 0,5 мг. Начальная доза составляет 1 таблетка каждые 3 часа, затем переходят на 1 таблетку каждые 4-6 часов (всего 4-8 таблеток в сутки), с последующим индивидуальным подбором дозы.
Сальбутамол также вводят капельно, используя дозу 10 мг, растворяя в 400 мл 5% раствора глюкозы.
Фенотерол вводится капельно в дозе 1,0 мг, предварительно растворив его в 400 мл 5% раствора глюкозы.
Процедуры, проводимые в 3 триместре беременности после ЭКО
Диагностические мероприятия, проводимые в период беременности, направлены на оценку объема амниотической жидкости и мониторинг сердцебиения плода:
-
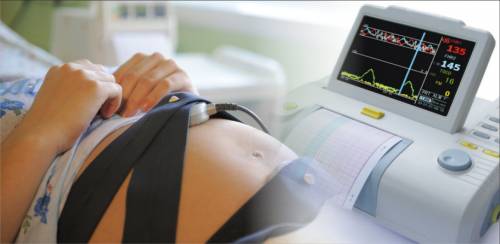
Кардиотокография (КТГ). Это исследование рекомендуется женщинам, которые забеременели с помощью ЭКО, на 32-34 неделе беременности. Процедура проводится динамически, и общая продолжительность записи составляет не менее 40 минут, в среднем — около 1 часа. Длительность исследования помогает минимизировать возможные ошибки при оценке состояния плода. Во время процедуры женщина должна находиться в положении сидя или лежа на боку.
-
Скрининговое эхографическое исследование. Обычно назначается на 32-34 неделе. Во время УЗИ оцениваются поведенческие реакции плода, такие как его двигательная активность, общий тонус и дыхание. Эта процедура также позволяет провести функциональную оценку состояния ребенка. После 37 недели женщине рекомендуется повторное эхографическое исследование, которое помогает определить положение и предлежание плода, его вес, общее состояние и функциональные возможности.
-
Допплерография. После 37 недели беременности, наступившей в результате ЭКО, данное исследование выполняется повторно. Без результатов этой диагностики скрининг считается неполным, поэтому сразу же проводится оценка кровоснабжения плода и плаценты.
-
Антенатальное ультразвуковое исследование (АУИ). В третьем триместре этот метод необходим для уточнения размеров плода и определения срока беременности. АУИ также позволяет оценить состояние фетоплацентарного комплекса и выявить возможные пороки развития у ребенка.
Кроме того, пациентке назначается анализ крови для определения уровня гормонов и биохимических показателей.
После переноса эмбрионов женщина проходит множество диагностических процедур, которые делятся на обязательные и те, что назначаются по показаниям. Медикаментозная поддержка для женщин, прошедших ЭКО, осуществляется на протяжении всей беременности. Используются повышенные дозы гормонов (эстрогенов и гестагенов), витаминов, минералов и других препаратов. Их положительное воздействие на организм беременной превышает потенциальные риски для плода.
Психологическая поддержка во время беременности после ЭКО
Беременность после экстракорпорального оплодотворения (ЭКО) может быть как радостным, так и стрессовым периодом для будущих родителей. Психологическая поддержка в это время играет ключевую роль, так как эмоциональные и психологические нагрузки могут значительно возрасти. Важно понимать, что беременность после ЭКО может сопровождаться множеством переживаний, связанных с предыдущими попытками забеременеть, а также с самим процессом ЭКО.
Первый триместр беременности часто является наиболее напряженным периодом. Женщины могут испытывать страх перед возможными осложнениями, такими как выкидыш или замершая беременность. Эти опасения могут быть особенно сильными у тех, кто долго ждал зачатия и прошел через множество медицинских процедур. Поэтому важно, чтобы будущие мамы имели доступ к психологической поддержке, которая может включать индивидуальные консультации, группы поддержки или занятия с психологом.
Во втором триместре, когда риск выкидыша снижается, многие женщины начинают чувствовать себя более уверенно. Однако это не означает, что психологическая поддержка становится менее важной. На этом этапе могут возникнуть новые переживания, связанные с изменениями в теле, подготовкой к родам и ожиданием встречи с ребенком. Психолог может помочь справиться с этими переживаниями, а также подготовить женщину к возможным трудностям, связанным с родами и послеродовыми изменениями.
Третий триместр беременности также может быть источником стресса. Женщины могут испытывать страх перед родами, беспокойство о здоровье ребенка и о том, как изменится их жизнь после появления малыша. Важно, чтобы в этот период поддержка была доступна не только для будущей мамы, но и для партнера. Совместные занятия, такие как курсы подготовки к родам, могут помочь укрепить эмоциональную связь и подготовить обоих родителей к новым обязанностям.
Кроме того, важно помнить о том, что каждая женщина уникальна, и ее потребности в психологической поддержке могут различаться. Некоторые могут предпочитать индивидуальные консультации, в то время как другие найдут утешение в группах поддержки, где можно поделиться опытом с теми, кто прошел через похожие испытания. Важно не стесняться обращаться за помощью и находить способы справляться с эмоциональными трудностями.
В заключение, психологическая поддержка во время беременности после ЭКО является важным аспектом, который может значительно улучшить качество жизни будущих родителей. Она помогает справиться с тревогами, укрепляет эмоциональное здоровье и способствует более позитивному восприятию беременности и предстоящих родов. Не стоит недооценивать важность этой поддержки, так как она может стать залогом успешного и радостного материнства.
Осложнения, которые могут возникнуть после ЭКО
Беременность после экстракорпорального оплодотворения (ЭКО) может сопровождаться рядом осложнений, которые важно учитывать как будущим родителям, так и медицинским специалистам. Эти осложнения могут варьироваться по степени тяжести и времени возникновения, и их понимание поможет в своевременной диагностике и лечении.
Одним из наиболее распространенных осложнений является гиперстимуляция яичников, которая может возникнуть в результате применения гормональных препаратов для стимуляции овуляции. Симптомы гиперстимуляции могут включать боль в животе, увеличение живота, тошноту и рвоту. В тяжелых случаях может потребоваться госпитализация для контроля состояния.
Также стоит обратить внимание на внематочную беременность, которая может произойти, если оплодотворенная яйцеклетка имплантируется вне матки, чаще всего в фаллопиевой трубе. Это состояние требует немедленного медицинского вмешательства, так как может привести к серьезным осложнениям, включая внутреннее кровотечение.
Другим важным аспектом является угроза выкидыша. Женщины, прошедшие ЭКО, могут иметь повышенный риск выкидыша, особенно в первом триместре. Причины могут быть различными, включая генетические аномалии эмбриона и гормональные нарушения. Регулярные медицинские осмотры и ультразвуковые исследования помогут контролировать состояние беременности.
Кроме того, многоплодная беременность является частым результатом ЭКО, особенно если было имплантировано несколько эмбрионов. Многоплодная беременность может привести к различным осложнениям, таким как преждевременные роды, преэклампсия и низкий вес при рождении. Важно, чтобы врачи и родители были готовы к возможным рискам и следили за состоянием матери и плодов.
Не менее важным является психологический аспект беременности после ЭКО. Женщины могут испытывать повышенный уровень стресса и тревоги, что также может повлиять на течение беременности. Поддержка со стороны партнеров, семьи и специалистов в области психологии может оказать значительное влияние на эмоциональное состояние будущей матери.
В заключение, беременность после ЭКО требует особого внимания и наблюдения. Понимание возможных осложнений и их симптомов поможет будущим родителям и врачам своевременно реагировать на изменения и обеспечивать здоровье матери и ребенка.
Рекомендации по питанию и образу жизни во время беременности после ЭКО
Беременность после экстракорпорального оплодотворения (ЭКО) требует особого внимания к питанию и образу жизни. Учитывая, что женщины, прошедшие через процедуру ЭКО, могут иметь свои уникальные медицинские и эмоциональные потребности, важно следовать рекомендациям, которые помогут обеспечить здоровье как матери, так и будущего ребенка.
Питание
Правильное питание играет ключевую роль в поддержании здоровья во время беременности. Вот несколько рекомендаций:
- Сбалансированное питание: В рационе должны быть разнообразные продукты, включая фрукты, овощи, цельнозерновые продукты, белки (мясо, рыба, бобовые) и молочные продукты. Это обеспечит организм всеми необходимыми витаминами и минералами.
- Фолиевая кислота: Употребление продуктов, богатых фолиевой кислотой (зеленые листовые овощи, бобовые, цитрусовые), особенно важно в первом триместре для предотвращения пороков развития нервной трубки у плода. Рекомендуется также принимать добавки фолиевой кислоты по рекомендации врача.
- Омега-3 жирные кислоты: Эти полезные жиры, содержащиеся в рыбе, орехах и семенах, способствуют развитию мозга и глаз плода. Важно включать их в рацион, но следует избегать рыбы с высоким содержанием ртути.
- Гидратация: Употребление достаточного количества воды (не менее 2 литров в день) помогает поддерживать уровень жидкости в организме и способствует нормальному обмену веществ.
- Избегание вредных продуктов: Следует ограничить потребление кофеина, алкоголя и продуктов с высоким содержанием сахара и насыщенных жиров. Также важно избегать сырых или недостаточно приготовленных продуктов, чтобы снизить риск инфекций.
Образ жизни
Образ жизни также играет важную роль в поддержании здоровья во время беременности после ЭКО:
- Физическая активность: Умеренные физические нагрузки, такие как прогулки, йога для беременных или плавание, могут быть полезны. Однако перед началом любой физической активности необходимо проконсультироваться с врачом.
- Сон и отдых: Качественный сон и регулярные перерывы в течение дня помогут справиться с усталостью и стрессом. Рекомендуется создать комфортные условия для сна и придерживаться режима.
- Стресс-менеджмент: Эмоциональное состояние женщины имеет большое значение. Практики релаксации, такие как медитация, дыхательные упражнения и занятия хобби, могут помочь снизить уровень стресса.
- Регулярные медицинские осмотры: Важно посещать врача для регулярных проверок и следить за состоянием здоровья. Это поможет выявить возможные проблемы на ранних стадиях и своевременно их решить.
Следуя этим рекомендациям, женщины, которые забеременели после ЭКО, могут создать оптимальные условия для здоровья и благополучия как для себя, так и для своего будущего ребенка. Забота о своем организме и внимательное отношение к своему состоянию помогут сделать беременность более комфортной и безопасной.